【2023年版】視床痛:脳卒中後の痛み・中枢性疼痛へのリハビリ・原因・治療:デジェリンルーシー症候群
YouTube動画
中枢性疼痛:視床性疼痛とは?
Dejerine Roussy Syndrome – MU Jahngir 著 · 2022 の論文を参考にしながら、以下に解説します
脳卒中後の中枢性疼痛(CPSP:Central post-stroke pain)は、Dejerine Roussy症候群としても知られ、脳卒中後に起こりうる神経障害性疼痛症候群である。この症状は1906年に初めて報告され、中枢性体性感覚系、特に痛みの知覚に重要な役割を果たす視床の損傷によって生じる可能性があります。
その臨床症状は病変の反対側半身に現われる①持続性の表在知覚鈍麻(または過敏)と必発する強い深部知覚障害,②回復性で軽い麻痺,③軽い運動失調と明確な立体覚失認,④持続性,発作性の激しい疼痛,⑤ヒョレオ・アテトーゼ型の不随意運動,を特徴としています。しかし、脊髄視床路を障害するあらゆる病変から生じることもあり、同様の症状を引き起こすことがあります。
CPSPは、様々な種類の血管疾患や中枢性体性感覚系の病変によって引き起こされることがあります。最も多いのは脳梗塞に伴うものですが、脳内出血やくも膜下出血の後にも起こることがあります。このタイプの痛みは、病変が大きい人や急性期の脳卒中に多くみられます。診断は複雑ですが、MRIなどの脳画像診断により、特に左視床の梗塞や血流低下が明らかになることがあります。
CPSPの有病率は様々で、脳卒中後数日から数年後に症状が現れます。ほとんどの症状は最初の6ヶ月以内に始まりますが、脳卒中後10年まで続くこともあります。報告されている有病率は8%から46%で、延髄外側症候群(ワレンベルグ症候群)の患者さんでは有病率が高いという研究結果もあります。
原因は?
CPSPの病態はまだ完全には解明されていませんが脊髄視床路に沿った病変が原因であると考えられています。
CPSPの発生を説明するために、中枢性の不均衡、中枢性の抑制、中枢性の感作、関与する神経経路の炎症反応など、いくつかの説が提案されている。これらのメカニズムでは、侵害受容や熱感覚の異常、視床の抑制ネットワークの崩壊、自発痛や侵害受容につながるシナプス効果の亢進、影響を受けた神経経路の炎症反応がそれぞれ強調されています。
視床還流の異常、皮質性感覚の異常と書いていますが、このあたりをもう少し解説します。脳卒中後は、
①中枢性不均衡 Central Imbalance
中枢性のアンバランス(侵害受容と熱感覚の異常)は、正常に機能している後索・内側毛帯路と、多シナプスの脊髄視床経路の中の損傷した視床路の間の異常統合によって起こるかもしれません。中枢のバランスを崩すもう一つの経路は、視床下部経路の第3レベルニューロンのレベルであると考えられています。これらのニューロンは視床から島皮質や前帯状領域に投射されますが、そのメカニズムは未解明です。
②中枢性の抑制 Central Disinhibition
視床の後外側腹側核には、GABA作動性ニューロンの固有ネットワークがあり、これが後外側腹側核の固有抑制を引き起こしています。脳卒中で視床外側部が侵されると、視床核の脱分離により中枢の抑制が解除され、痛みの原因となる皮質領域が活性化されます。脳卒中や外傷後の神経細胞機能の回復が遅いため、痛みの発生時期も説明できます。温度感知線維(主に寒さを感知する線維)の抑制解除は、冷感アロデニアの原因かもしれません。
③中枢性感作 Central Sensitization
中枢性感作とは、中枢性求心性ニューロンのシナプス作用が亢進し、最適でない刺激に対して自発的な疼痛や侵害受容を生じることであります。脳卒中後遺症の中枢性疼痛患者において、微小電極を用いて、脱分極した視床核に多局的な非同期電気活動の自発的バーストパターンが記録されたことがあります。また、N-メチル-D-アスパラギン酸受容体 NMDA 拮抗薬(ケタミン)は、動物モデルにおいて中枢性疼痛を改善することができました。これは、中枢性感作におけるN-メチル-D-アスパラギン酸受容体の活性化による中枢神経細胞の損傷を間接的に証明するものといえます。
これらの複雑なメカニズムにもかかわらず、CPSPは、症状発現の多様性、潜在的な原因の広さ、脳卒中後に起こりうる他のタイプの痛みとの鑑別の難しさから、依然として臨床上の大きな課題となっています。さらに、特定の性別や年齢層がCPSPに罹患しやすいということはなく、病変の側面がその発生率や期間に影響を与えるということもないようです。したがって、CPSPの診断と治療には、包括的かつ個別的なアプローチが必要になります。
評価・検査は?
中枢性脳卒中後疼痛(CPSP)は、脳卒中後に生じる痛みの一種で、中枢神経系の病変に対応するものです。診断は、患者さんの病歴、臨床検査、CTやMRIなどの画像診断に基づき行われます。
主な診断基準としては、病変に対応する部位の痛み、脳卒中の病歴、脳卒中発症時または発症後の痛み、画像診断による中枢神経系病変の確認、他の痛みの原因の除外などが挙げられます。
基準としては、灼熱感や疼痛などの疼痛表現、触覚や冷感に対するアロディニアや感覚異常が挙げられます。治療には、薬物療法(抗うつ薬、抗けいれん薬、オピオイド、N-メチルD-アスパラギン酸受容体拮抗薬)と非薬物療法の両方を含む集学的アプローチが必要です。
神経障害性疼痛診断質問票: 神経障害性疼痛の評価には、Douleur Neuropathique 4 Questions(DN4)やLeeds Assessment of Neuropathic Symptoms and Signs(LANSS)の疼痛スケールなど、いくつかの質問票がよく使われます。
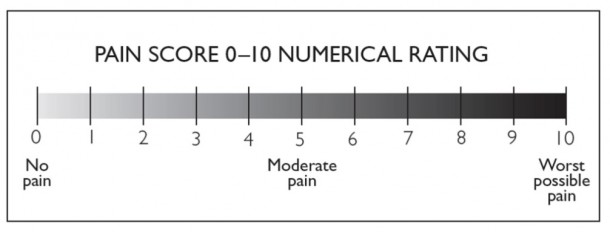
痛みの尺度 痛みの強さを評価するために、数値的痛み評価尺度 The Numeric Pain Rating Scale (NPRS)↓図 や視覚的アナログ尺度(VAS)も使用されます。より詳細な評価には、神経障害性疼痛尺度(NPS)や神経障害性疼痛症状目録(NPSI)のような包括的な尺度を使用することができます。
臨床検査: 臨床検査は、神経障害性疼痛を診断する上で重要な要素であり、感覚異常の特定に重点を置いている。ピンプリックテスト、サーマルテスト、ブラシテストなどの手法を用いることが多いです。
画像診断: MRIやPETスキャンなどの高度な画像診断技術により、脳卒中の場所を特定し、影響を受けている可能性のある神経経路を特定することができます。
脳卒中の部位と症状に基づく分類: ある種の脳卒中は、神経障害性疼痛を引き起こしやすいと考えられます。例えば、視床を侵す脳卒中(視床皮質性脳卒中)は、中枢性脳卒中後疼痛(CPSP)として知られる特定のタイプの神経障害性疼痛としばしば関連します。この痛みはしばしば一定または断続的と表現され、触ったり冷やしたりといった様々な刺激によって誘発されることもあれば、自然に発生することもあります。
神経生理学的検査: 定量的感覚検査(QST)や皮膚生検による表皮内神経線維密度(IENFD)などの検査が、小繊維神経障害の発見に役立つことがあります。
LANSSは7つの項目で構成されており、2つのパートに分かれています。最初の部分は5つの症状に関する質問で、最後の部分は2つの臨床検査項目で構成されており、医療従事者と一緒に記入することができます。この痛みの尺度には、次のようなものがあります:
痛みは、ピリピリ、チクチク、ピンや針などの不快な感覚を生じさせますか?
はい (5)
いいえ(0)
痛みのある部位に、皮膚が赤くなったり、斑点ができたりするような、異なる皮膚の様相がありますか?
はい(5)
いいえ(0)
痛みのある部位の皮膚をなでたり、窮屈な衣服を着たりすると、不快な感覚を覚えることがありますか?
はい (3)
いいえ (0)
痛みのエピソードに対応する電気ショック、破裂、ジャンプなどの感覚はありますか?
ある (2)
ない (0)
痛みのある部分に灼熱感や急激な温度変化があるか?
はい (1)
いいえ(0)
非疼痛部と記載された疼痛部を綿毛で撫でた結果
痛みを感じる部位にアロディニアがある (5)
両部位とも正常な感覚(0)
23ゲージの針で両部位を触った結果
疼痛部位のPPT【痛みの圧力閾値】が変化 (3)
両部位の感覚が同じ(0)
この尺度で12点以上であれば、ある程度、神経障害性疼痛の診断が確定します。12点以下では神経障害性疼痛を示す可能性は低くなります。
LANSSの改良版(S-LANSS、自己報告式LANSS)は、医師が同席しなくても個人が記入できるようになっています。LANSSとS-LANSSは、多くのペインクリニックでの使用が承認されていますが、プライマリケアでの使用に関する検証はまだ行われていません。
治療は?
アミトリプシリンなどの抗うつ剤から始め、必要に応じてカルバマゼピンやガバペンチンなどの抗けいれん剤に移行する段階的なアプローチが提案されています。初期治療が無効な場合は、オピオイドやケタミンの経口投与も考慮される。非薬物療法としては、経頭蓋磁気刺激、運動皮質刺激、経皮電気神経刺激などがあります。
将来的には、シロスタゾールのような抗血小板薬や前庭カロリック刺激などの治療が考えられます。また、対処法、うつ病の管理、患者のリハビリテーションなどの治療法を検討することも重要です。鑑別診断として、頚椎椎間板ヘルニア、多発性硬化症、脊髄空洞症、転換性障害などを考慮する必要があります。CPSPの予後は通常長期で、生涯続くこともあります。
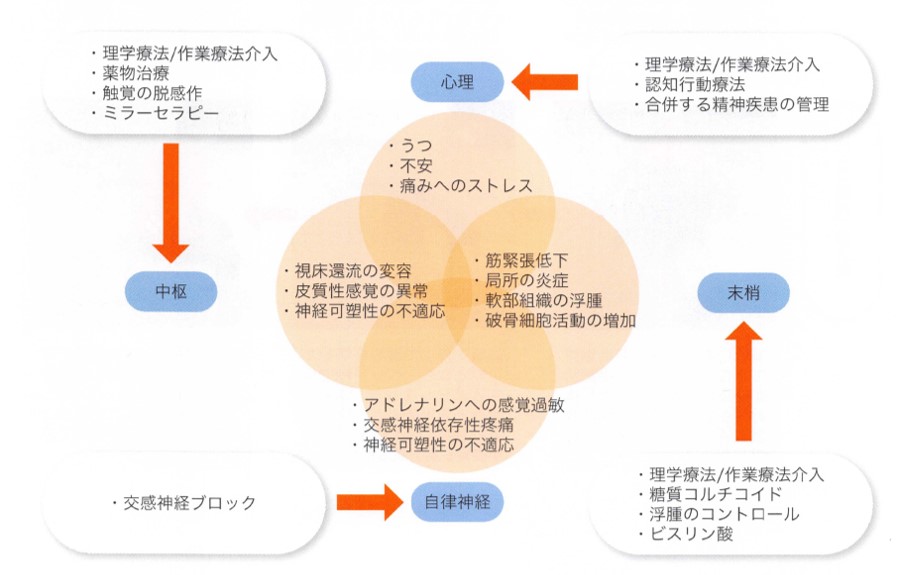
リハビリテーションを少しだけ詳しく
後遺症のリハビリテーションには、理学療法、作業療法、心理学、薬理学などの学際的なアプローチが必要です。ここでは、様々な研究論文に記載されているいくつかの介入方法を紹介します:
ミラーセラピー: Altschulerら(1999)の研究では、鏡療法はCPSP患者の痛みに良い影響を与えることが判明しています。これは、鏡を使って患肢を反射的に錯覚させるもので、痛みの処理に関わる神経回路網を調節することができます。
理学療法と作業療法: これらの療法は、失われたスキルを取り戻し、脳卒中とCPSPによって課された新たな制限に適応することに重点を置いています。運動療法、移動訓練、感覚再教育、日常生活動作(ADL)訓練、疼痛管理戦略などが含まれます。
認知行動療法(CBT): この心理学的アプローチは、患者さんが困難につながる思考や行動のパターンを変え、その結果、患者さんの感じ方を変えることを助けます。Williamsらによるシステマティックレビュー(2012年)では、CPSP患者さんに対して認知行動療法を実施したところ、痛みの強さが有意に軽減したことが報告されています。
経頭蓋直流電流刺激法(tDCS): Boggioら(2009)の研究では、この非侵襲的な脳刺激技術を理学療法と併用することで、CPSP患者の痛みが軽減することが示されました。
薬物療法: 抗けいれん薬、抗うつ薬、オピオイドなど、痛みを管理するための薬をリハビリテーションの一環として使用することです。
マインドフルネスとリラクゼーション技法: Johanssonらによる研究(2012年)では、マインドフルネスに基づくストレス軽減(MBSR)がCPSP患者さんの痛みを軽減し、QOLを改善する可能性があると報告されています。
なお、これらの介入の成功は個人差が大きく、医療従事者の指導のもと、個人に合ったリハビリテーション計画を立てることが肝要です。
引用:金子唯史:脳卒中の動作分析より:医学書院2018
References:
- Altschuler, E. L., Wisdom, S. B., Stone, L., Foster, C., Galasko, D., Llewellyn, D. M., & Ramachandran, V. S. (1999). Rehabilitation of hemiparesis after stroke with a mirror. The Lancet, 353(9169), 2035-2036.
- Williams, A. C. D. C., Eccleston, C., & Morley, S. (2012). Psychological therapies for the management of chronic pain (excluding headache) in adults. Cochrane Database of Systematic Reviews, (11).
- Boggio, P. S., Zaghi, S., & Fregni, F. (2009). Modulation of emotions associated with images of human pain using anodal transcranial direct current stimulation (tDCS). Neuropsychologia, 47(1), 212-217.
- Johansson, B., Bjuhr, H., & Rönnbäck, L. (2012). Mindfulness-based stress reduction (MBSR) improves long-term mental fatigue after stroke or traumatic brain injury. Brain injury, 26(13-14), 1621-1628.

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)