【2024年版】ウェルニッケ脳症の治療・リハビリテーションから画像MRI、予後まで解説!!
ウェルニッケ脳症の概要
定義と病態生理
ウェルニッケ脳症(Wernicke Encephalopathy)は、ビタミンB1(チアミン)欠乏によって引き起こされる急性脳障害です。この疾患は、中枢神経系のエネルギー代謝において重要な役割を果たすチアミンの欠乏により、神経細胞の機能不全と神経組織の損傷が生じます。主に視床や乳頭体などの脳の特定の領域に影響を与え、これが典型的な臨床症状を引き起こします。
発症原因とリスク要因
ウェルニッケ脳症の主な発症原因は、慢性的なアルコール依存症による栄養不良です。アルコールはチアミンの吸収と利用を妨げるため、長期間にわたる大量摂取がリスクを高めます。他のリスク要因には、胃腸手術後の吸収不良症候群、栄養失調、癌、エイズなどが含まれます。特に、低栄養状態や食事摂取量が極端に減少している患者は、ウェルニッケ脳症の発症リスクが高くなります。
疫学と発症率
ウェルニッケ脳症は一般的に低発症率の疾患とされていますが、アルコール依存症患者ではその発症率が高くなります。疫学的データによれば、アルコール依存症患者の約12.5%がウェルニッケ脳症を発症するとされています。また、診断が見逃されやすい疾患であり、実際の発症率は報告されている数値よりも高い可能性があります。迅速な診断と治療が行われなければ、重篤な神経障害を引き起こし、場合によっては致命的となることがあります。
臨床症状と診断
主な臨床症状
ウェルニッケ脳症の典型的な三主徴には、意識障害、眼球運動異常、運動失調が含まれます。
- 意識障害:軽度の意識混濁から昏睡に至るまでの意識レベルの低下が見られます。
- 眼球運動異常:外眼筋麻痺や眼振、複視などの眼球運動障害が特徴です。
- 運動失調:歩行障害や姿勢不安定、バランス障害が生じます。
これらの症状は急性に発症し、迅速な治療が必要です。
診断基準と診断プロセス
ウェルニッケ脳症の診断は臨床症状と病歴に基づきます。主要な診断基準としては、上記の三主徴の存在が挙げられますが、全ての症状が揃わない場合もあります。アルコール依存症患者や栄養不良患者において、意識障害や眼球運動異常が見られる場合は、ウェルニッケ脳症を疑う必要があります。
画像診断と血液検査
MRIはウェルニッケ脳症の診断に有用な画像検査です。特に、視床、乳頭体、脳幹などの高信号病変が認められることが多いです。また、血液検査では、血中のチアミン濃度の低下が確認されることが多いです。しかし、チアミン濃度が正常であってもウェルニッケ脳症を完全に否定することはできないため、臨床症状と画像診断の結果を総合的に判断することが重要です。
このように、ウェルニッケ脳症は早期発見と適切な治療が極めて重要な疾患です。医療従事者はそのリスク要因や症状を熟知し、迅速に対応する必要があります。
Wernickes encephalopathy: New clinical settings and recent advances in diagnosis and management
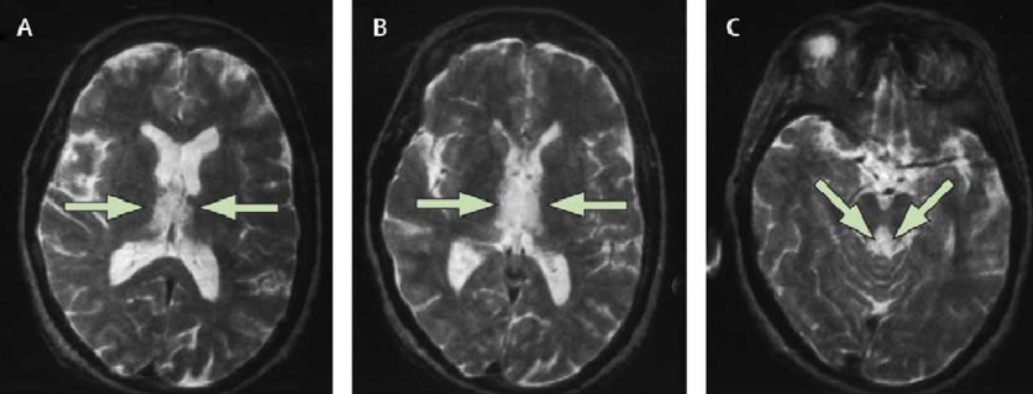
T2加重横断MRIにおけるウェルニッケ脳症の画像解説
画像A、B、C(ウェルニッケ脳症患者のMRI)
- 画像Aと画像B:内側視床(medial thalami)の対称性高信号病変が示されています。これらの高信号病変は、ウェルニッケ脳症の典型的な所見であり、ビタミンB1(チアミン)欠乏による神経組織の損傷を示唆しています。
- 画像C:中脳の周囲灰白質(periaqueductal grey matter)にも対称性高信号病変が認められます。中脳のこの部分もウェルニッケ脳症でしばしば影響を受ける領域の一つです。
これらの画像は、神経症状が発症してから約2週間後の患者のMRIです。ウェルニッケ脳症では、早期診断と迅速なビタミンB1補充が重要です。遅れると、神経障害が進行し、回復が困難になることがあります。
まとめ
ウェルニッケ脳症では、内側視床と中脳の周囲灰白質に対称性高信号病変が現れることが特徴です。T2加重MRIは、これらの病変を視覚化するための有力なツールであり、早期診断に役立ちます。治療が遅れると、重篤な神経障害を引き起こす可能性があるため、迅速な対応が求められます。
治療法と管理
初期治療とビタミンB1(チアミン)補充
ウェルニッケ脳症の初期治療は、迅速なビタミンB1(チアミン)の補充です。チアミンは、静脈内投与が推奨されており、成人の場合、1日あたり500mgを3回に分けて投与するのが一般的です。投与期間は少なくとも2~3日間とし、その後の経口投与に切り替えます。初期治療の目的は、脳のチアミン欠乏を迅速に補正し、急性症状の進行を防ぐことです。
維持治療と長期管理
初期治療後、患者の状態が安定したら、維持治療として経口チアミンの継続投与が必要です。通常、100mgのチアミンを1日1回から3回に分けて投与します。加えて、全体的な栄養状態の改善も重要です。バランスの取れた食事と必要に応じた他のビタミンやミネラルの補充も考慮します。
合併症の予防と対応
ウェルニッケ脳症は適切な治療が遅れると、重篤な合併症を引き起こす可能性があります。最も重篤な合併症はコルサコフ症候群で、これは慢性的な記憶障害を伴います。他にも、再発防止のためにアルコール依存症の治療が不可欠です。心理的なサポートやリハビリテーションプログラムを通じて、アルコールからの離脱を支援します。
予後とリハビリテーション
予後の評価と指標
ウェルニッケ脳症の予後は、治療の早さと適切さに大きく依存します。早期に治療を開始した場合、多くの患者は完全に回復します。しかし、治療が遅れると、神経障害が残ることがあります。予後の評価には、臨床症状の改善度、画像診断の結果、患者の機能的回復度を指標とします。
リハビリテーションのアプローチ
リハビリテーションは、運動能力の回復と認知機能の改善に重点を置きます。理学療法士や作業療法士による個別のリハビリプログラムが有効です。具体的には、歩行訓練、バランス訓練、日常生活動作(ADL)の訓練が含まれます。また、認知リハビリテーションも重要であり、記憶力や注意力を改善するためのトレーニングが行われます。
長期的なケアとフォローアップ
患者の長期的なケアには、定期的なフォローアップと継続的なサポートが不可欠です。フォローアップでは、チアミンの継続投与と栄養状態の監視を行います。また、アルコール依存症の再発防止のためのプログラムへの参加も推奨されます。家族や介護者も、患者のサポート体制に積極的に関与することが重要です。
ウェルニッケ脳症は適切な治療と管理により、多くの場合回復が可能な疾患です。医療従事者は早期診断と迅速な治療を心がけ、患者の長期的な健康と生活の質を向上させるための支援を行う必要があります。
予防と教育
リスク要因の管理と予防策
ウェルニッケ脳症の予防には、リスク要因の管理が重要です。特にアルコール依存症患者や栄養不良のリスクが高い人々に対する積極的な介入が必要です。以下は具体的な予防策です:
- アルコール依存症の管理:アルコール依存症患者には、禁酒プログラムや心理サポートを提供し、アルコール摂取を減少させる取り組みを行います。
- 栄養状態の改善:特に高リスク群において、バランスの取れた食事とビタミンB1の補充が推奨されます。経口サプリメントやビタミン強化食品の利用も検討されます。
- 定期的な健康チェック:定期的な医療検査を通じて、早期に栄養不足やアルコール依存の兆候を発見し、適切な対策を講じます。
患者および家族への教育
患者およびその家族への教育は、ウェルニッケ脳症の予防と管理において不可欠です。具体的な教育内容は以下の通りです:
- 病態の理解:ウェルニッケ脳症の原因、症状、治療法について分かりやすく説明し、早期発見と治療の重要性を強調します。
- 栄養教育:バランスの取れた食事の重要性を説明し、ビタミンB1を多く含む食品(例えば、全粒穀物、豆類、ナッツ、豚肉など)の摂取を奨励します。
- アルコール摂取の制限:アルコールの有害性と、その依存によるリスクを理解してもらい、禁酒の必要性を説明します。必要に応じて、禁酒サポートグループへの参加を促します。
- 継続的なフォローアップ:定期的な医療チェックとフォローアップの重要性を強調し、患者が定期的に医療機関を訪れるように支援します。
医療従事者への研修と啓発活動
医療従事者は、ウェルニッケ脳症の予防と管理において重要な役割を果たします。以下のような研修と啓発活動が推奨されます:
- 専門知識の習得:ウェルニッケ脳症の病態、診断、治療法についての最新の知識を医療従事者に提供するための定期的な研修を行います。
- 早期発見と対応:患者の症状やリスク要因を迅速に識別し、適切な治療を開始できるようにするためのトレーニングを実施します。
- 多職種連携:医師、看護師、栄養士、心理士など多職種が連携して患者のケアを行うためのチーム医療の推進を図ります。
- 啓発活動:ウェルニッケ脳症のリスクと予防策についての情報を広く医療現場に共有し、患者ケアの質を向上させます。
まとめ
ウェルニッケ脳症は、適切な予防と教育を通じてその発症を大幅に減少させることが可能です。リスク要因の管理、患者および家族への教育、医療従事者への研修と啓発活動を通じて、早期発見と迅速な治療を実現し、患者の健康と生活の質を向上させることが重要です。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。
自主トレ・ストレッチ
STROKE LABでは、多くのストレッチの自主トレを公開しています。痙縮治療後のストレッチの参考にしてみてください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)