【2025年版】自費リハビリの法律・規制を解説|安全な運営と法的リスク
自費リハビリのすべて――法律・実情・将来像
1. はじめに:急増する自費リハビリ市場とその背景
脳卒中や骨折などで入院・手術を受けたあと、集中的にリハビリを行うことで機能回復が得られやすいことは、医療従事者なら誰もが知るところでしょう。ところが、わが国では公的保険(医療保険・介護保険)によるリハビリの提供日数や時間数に上限があり、患者が「もっとリハビリをしたい」と願っても、十分に受けられない現状があります。
退院後も集中的にリハビリを続けたい、あるいは介護保険が週2回までしか認めていないからもっと回数を増やしたい、というニーズは確実に存在しています。一方で、医療機関側は診療報酬の制約もあり、「保険適用内ではこれ以上は提供できない」ジレンマを抱えます。こうしたギャップの解消として注目されているのが、全額自己負担でリハビリを受ける自費リハビリです。
近年、「脳梗塞リハビリセンター」「リハビリ難民ホットライン」などを掲げる民間事業者が次々と登場し、一定の市場を形成し始めています。一部の医療機関も「自由診療外来」として、自費リハビリのメニューを設ける動きが広がっています。しかし、この自費リハビリは法的にどのような位置づけなのでしょうか? 医療行為として扱われないリハビリに正当性はあるのでしょうか? また、医師免許や理学療法士免許がない人でも事業として提供できるのか?――これらの疑問を解き明かすべく、法律や制度の枠組み、業界の実情を掘り下げてみましょう。
2. 自費リハビリとは何か?定義と公的保険との違い
● 自費リハビリの基本的な定義
「自費リハビリ」とは、公的保険(健康保険・介護保険)が適用されない形態で受けるリハビリサービスの総称です。公的保険では原則1~3割の自己負担で済みますが、自費リハビリでは全額自己負担となるため、1回あたり数千円から数万円と高額になるのが特徴です。
● 公的保険のリハビリとの最大の違い
最大の違いは、公的保険の定める日数制限・回数制限・時間制限がないことです。たとえば、脳卒中の発症から180日を超えた場合、医療保険でのリハビリが打ち切られ、介護保険に移行しても週数回・1回あたり数十分と制約が厳しい――こうした状況を経験された方も多いでしょう。自費リハビリであれば、時間や内容を利用者と事業者が柔軟に取り決めできます。
● 「リハビリ難民」を生まないために
退院後のリハビリが不十分なまま、「もう保険適用はできません」と言われる患者は少なくありません。メディアでも「リハビリ難民」という言葉が取り上げられています。こうした難民化を防ぐ方法として、自費リハビリが一つの受け皿となっているわけです。そのため、社会的ニーズが高まりつつある一方で、法的整合性や利用者保護の仕組みはまだ十分に確立されていないのが実情です。
3. 自費リハビリに関わる主要な法律・規制
3-1. 医師法の制限:医業とリハビリテーション
まず押さえるべきは医師法(第17条)。ここでは「医師でなければ医業をなしてはならない」と定めています。つまり、医業(病気の治療行為)を行うことは医師の独占であり、非医師が治療行為を行えば医師法違反となる可能性が高いわけです。
では、リハビリは治療行為なのか? 一般には、医療リハビリテーションは医師の指示の下で行われる医療行為と解されています。よって、医師の関与なく「病気の改善」や「後遺症の治療」を名目に行うと、無資格医業とみなされる恐れがあるのです。
[POINT] 「治療目的」 vs 「健康増進・予防目的」
同じ「リハビリ」という言葉を使っていても、その目的が「診断された病気を治す」という医療的なものであれば医師法17条違反のリスクが生じます。一方で、「姿勢を整える」「身体機能を維持する」など、健康増進・予防を目的とする行為であれば、医療行為とは区別されると解されています。自費リハビリ事業者は、ここを慎重に区別しながらサービスを提供しているのが実情です。
3-2. 医療法の規制:広告や施設運営の注意点
医療法は、医療機関の開設・運営や医療広告を規制する法律です。たとえば、「○○クリニック」「○○病院」といった名称は、医療法の定める条件を満たした医療機関しか使えません。自費リハビリ施設が医療機関のような印象を与える広告・標榜をすると、医療法違反に問われる可能性があります。
・NG例:「リハビリテーション科」や「診療所」を名乗る
・NG例:「治療効果が確実」「絶対に治る」といった誇大広告
医療法の広告ガイドラインでは、治療効果の明確な根拠を示せない表現や、競合を過度に誹謗する広告も禁じられています。「リハビリテーション」という言葉自体も医療行為と受け取られやすいため、「コンディショニング」「パーソナルトレーニング」など婉曲表現に置き換えている自費施設も少なくありません。
3-3. 理学療法士及び作業療法士法(名称独占資格の特性)
医師や歯科医師などは「業務独占資格」ですが、理学療法士(PT)や作業療法士(OT)は「名称独占資格」です。これは「理学療法士」と名乗れるのは国家資格者のみという規定であり、行為そのものの独占ではありません。つまり、資格を持たない人がリハビリのような運動指導を行っても、法的にただちに違法ではないという構造があります。
もっとも、理学療法士は医師の指示の下で医療の一端を担う職種であるため、医師の関与なく「治療リハビリ」を行うと医師法違反を問われるリスクが残ります。厚生労働省は2013年の通知で、「介護予防や健康増進の場面なら資格名を使っての活動も差し支えない」と示しました。これにより、自費リハビリでも「医療ではなく健康増進を目的とするならPT・OTの名称使用が可能」と解釈されています。
3-4. 健康保険法と診療報酬制度:混合診療の禁止
公的医療保険では「混合診療禁止」が原則です。これは、同一の治療過程において保険診療と自由診療を同時に行い、両方から費用を請求することを禁じるというルール。病院が保険適用のリハビリと、自費リハビリを同時に提供することはできず、区切りをはっきり分ける必要があります。
・OK例:医療保険でのリハビリが終了したあと、新たに自費契約を結ぶ
・NG例:保険で30分だけ算定し、さらに30分は自費で追加
混合診療は一見便利に思えますが、患者負担の際限ない拡大を防ぐため、原則禁止とされています。この点が、自費リハビリを医療機関内で提供する際の大きな壁になることもしばしばです。
3-5. 介護保険法:混合介護と自費リハの関係
介護保険でも基本的には「介護保険サービス」と「保険外サービス」の混在は慎重に扱われます。ただし、保険外サービスをまったく禁止しているわけではなく、明確に契約を分けることで自費サービスを提供することは認められています。
・例:要介護認定を受けている人が週2回の通所リハビリ(介護保険)を利用し、さらに週1回、完全自費で運動指導を受ける
制度上は問題ありませんが、同じ事業所が同時並行で介護保険サービスと自費サービスを提供すると、会計処理や労働時間の按分などを厳格に分けなければなりません。こうした煩雑さから、別法人を立ち上げて自費部門を運営する例もあります。
3-6. あん摩マッサージ指圧師法との関係
リハビリでは筋肉を柔らかくするために徒手療法(いわゆるマッサージ的手技)を行う場合があります。しかし、日本にはあん摩マッサージ指圧師法があり、マッサージ行為は有資格者(あん摩マッサージ指圧師・はり師・きゅう師)でなければ行えません。医師の指示に基づく理学療法士の徒手アプローチは合法ですが、医師の指示なしにPTがマッサージ行為をするのは違法とされる場合があります。
自費リハビリ施設では、「理学療法士が徒手療法を行うならOKだろう」と思われがちですが、厳密にはグレーです。実際に摘発事例はまだ多くありませんが、専門家の間では問題視する声もあり、事故やトラブルがあれば一挙に規制強化される可能性があります。
【表1】 自費リハビリに関連する主な法律と規制要点
| 法律・制度 | 規制の主眼・留意点 |
|---|---|
| 医師法 | ・医師以外が医療行為を行うことを禁止 ・「治療目的」のリハビリは医療行為とみなされる恐れ |
| 医療法 | ・医療機関の定義や広告規制 ・医療的表現(治療、診療所など)や誇大広告の禁止 |
| 理学療法士・作業療法士法 | ・名称独占資格(理学療法士・作業療法士) ・医師の指示なく医療リハを行えば医師法違反の可能性 |
| 健康保険法 (診療報酬制度) |
・混合診療の禁止 ・保険診療と自費診療の明確な分離が必要 |
| 介護保険法 | ・介護保険内サービス(通所・訪問リハ等)との併用には線引きが必要 ・混合介護の問題 |
| あん摩マッサージ指圧師法 | ・マッサージ的行為は有資格者しか行えない ・理学療法士がマッサージを行う場合も医師の指示が必須とされることが多い |
4. 驚くべきポイント1:資格がなくても「リハビリ事業」を始められる?
ここで医師や医療従事者が驚くかもしれない事実があります。それは、国家資格がなくても「リハビリ」と称する事業を開業できてしまう現状があるということです。実際、医療法や理学療法士法には「無資格者による運動指導」を禁止する条文が明確にありません。名称独占であるため、「理学療法士です」と詐称しない限り、「健康運動指導」「機能回復アドバイス」といったニュアンスのサービスを提供すること自体は処罰対象になりにくいのです。
例: スポーツトレーナーや整体師が、高齢者の歩行訓練を指導する
例: パーソナルトレーニングジムが「リハビリメニュー」と称して関節可動域の改善を行う
どこまでが医療行為で、どこからが健康増進かを線引きするのは非常に難しく、この曖昧さが「グレーゾーン」ビジネスを生んでいるのです。
5. 自費リハビリの提供形態とビジネスモデル
5-1. 民間リハビリ施設型(独立店舗型)
商業ビルの一室や路面店舗などで、リハビリ専門のプログラムを提供する形態です。予約制で1対1のパーソナルセッションを行い、利用料は1回あたり数千円から数万円まで幅広いです。脳梗塞後遺症やパーキンソン病など多様な疾患に対応する施設もあります。
・メリット:時間やプログラムを柔軟に組み立てられる
・デメリット:医師不在のため、医療行為との線引きが難しい
5-2. 訪問リハビリ型(自費訪問サービス)
医療保険や介護保険の訪問リハビリとは別に、自費で訪問リハビリを提供する例も増えています。病状や身体状況の評価、機能訓練指導などを行いますが、医師の指示がなく「健康指導」の名目で実施されることが多いです。
・メリット:利用者の負担が少なく、継続しやすい
・デメリット:医療行為とみなされないよう注意が必要
5-3. 医療機関内・提携医療機関による自費リハビリ
病院やクリニックが保険外リハビリの枠を設定し、発症から一定期間が過ぎた患者や症状が軽い患者向けに提供する形態です。医師の管理下で行われるため医師法違反のリスクは低いですが、混合診療にならないよう保険診療と区分を明確にする必要があります。
5-4. フランチャイズ・チェーン展開型
「脳梗塞リハビリセンター」のように、全国で同じブランド名で展開し、ノウハウや研修を本部が提供するモデルです。一定のプログラムやトレーニング手法を標準化し、各地で施設を運営するため、短期間で多店舗展開が可能になります。ただし、各店舗の法令遵守や施術品質のばらつきをどう管理するかが課題です。
5-5. オンラインリハビリ型
昨今のコロナ禍で注目を集めたのが、オンラインでのリハビリ指導です。医師やセラピストがビデオ通話を通じて運動やストレッチを指導するケースがありますが、医療としてオンライン診療枠を使う場合と、民間事業者が健康指導として提供する場合で法律上の扱いが異なります。後者であれば、医療行為と誤解されないような説明と広告が必須となるでしょう。
【表2】 自費リハビリのビジネスモデルと主要特徴
| 形態 | 特徴 | 法的リスク・留意点 |
|---|---|---|
| 民間リハビリ施設(独立型) | ・店舗内で1対1セッション ・自由にプログラム設定 |
・医師不在で医療行為に該当しないか注意 ・広告表現に配慮 |
| 訪問リハビリ(自費訪問) | ・利用者宅にセラピストが訪問 ・在宅での継続的サポートに強み |
・医師指示なくリハ行為をすると医師法違反の恐れ ・事故時の安全管理 |
| 医療機関内・提携医療機関型 | ・医師の管理下で提供しやすい ・自由診療として実施 |
・保険診療との混合診療に当たらないよう分離 ・医療法上の広告規制を受ける |
| フランチャイズ・チェーン展開型 | ・全国ブランド展開可能 ・プログラムや広告戦略を統一しやすい |
・加盟店のコンプライアンス管理が課題 ・品質統一が困難 |
| オンラインリハビリ型 | ・コロナ禍で増加 ・場所の制約がない |
・医療行為と誤解されない説明が必要 ・対面ではないため事故時対応やエビデンスに課題 |
6. 保険適用外リハビリを巡るグレーゾーンと注意すべき法的リスク
6-1. 医師法違反のリスク
すでに強調したように、医療行為とみなされる領域に踏み込むと医師法第17条に抵触します。「治療」を標榜する文言や「○○病の後遺症を良くする」といった表現は要注意です。事実上、医師の指示なしに疾患名を挙げて施術することは極めて危険だと認識しましょう。
6-2. 医療行為とみなされる手技(無免許マッサージ等)の危険性
徒手療法は理学療法の一環とされる一方、医師の指示なく無資格で行うとあん摩マッサージ指圧師法違反に問われる可能性があります。特に強い物理刺激や骨格矯正など、施術者の技量次第では利用者に負担や危害が及ぶリスクがあるため、万一事故が起これば刑事責任や損害賠償責任を追及される恐れも否めません。
6-3. 違法な広告表現の具体例
・「必ず治る」「完全に治癒」:医療機関でも禁止されている断定的な表現
・「絶対にリハビリが必要」:利用者を誤認させる強制的表現
・「治療します」「診察します」:医療機関と誤解を招く文言
医療法上の「医療広告ガイドライン」だけでなく、景品表示法や不当表示防止の観点からもアウトとなるおそれがあります。
6-4. 混合診療と二重請求の問題
病院やクリニックが保険内リハビリと自費リハビリを併用して同一患者に提供するときは、時間やプログラム、会計を完全に分離しなければなりません。これは「二重請求」や「混合診療」に問われるリスクを避けるためです。
・OK例:午前は保険診療、午後は別枠で自費診療(契約書別途)
・NG例:1セッションの途中で保険カウントを切り、残り時間を自費に充当
7. 過去の違反事例や裁判例:実は少ない摘発例、その理由とは?
医師法違反やあん摩マッサージ指圧師法違反、医療法違反などに該当する可能性があるにもかかわらず、実際には大きく報道されるような摘発例や判例が少ないのが現状です。背景には次のような事情があると考えられます。
- 行政の黙認・容認ムード:高齢化が進む中で、保険外サービスが一定の受け皿になっている現実を厚労省も無視できない。
- 患者・利用者が苦情や告発を行わない:自費とはいえ、ニーズに合致していれば満足度もそれなりに高い。
- グレーゾーンが多く摘発が難しい:広告やサービス内容が「健康増進目的」なのか「医療行為」なのか曖昧。
ただし、潜在的には常にリスクがあります。一度大きな事故やトラブルが表面化すれば、一気に規制強化へ向かう可能性も指摘されています。
8. 驚くべきポイント2:業界が暗黙の了解で成り立つ理由と将来規制の可能性
医療関係者からすれば、「なぜこんなにグレーな領域が放置されているのか?」と疑問を抱くかもしれません。一つには、医療保険財政の抑制策が背景にあると言われています。診療報酬を抑えるためリハビリ報酬や提供日数に制限をかければ、リハビリを受けられない患者が増える。その受け皿として公費負担が不要な自費リハビリが存在してくれれば、国としてはむしろ好都合――という指摘です。
しかし、これはあくまで「建前としては規制対象だが、実情としては黙認している」状態に過ぎません。今後、万一大きな社会問題が生じたり、複数の行政から苦情が相次げば、法改正やガイドライン整備によって一気に締め付けられる可能性があります。日本医師会の一部は、保険外サービスの質担保や利用者保護のための業界ガイドラインを提言しており、将来的には制度化されるかもしれません。
9. 自費リハビリ事業を健全に運営するための対策
9-1. サービス内容の明確化(医療ではない「コンディショニング」)
医療行為と誤解されないよう、「治療」「病名改善」ではなく「体力や生活動作の維持向上」「介護予防」を明確に打ち出すことが重要です。サービス契約書やウェブサイトなどでも、“医療行為ではありません”という説明を徹底することで、医師法違反や誇大広告のリスクを低減できます。
9-2. 医療機関との連携・顧問医師の設置
自費リハビリの安全性や説得力を高めるために、医療機関や医師と連携するケースが増えています。たとえば利用開始時に主治医から「リハビリ実施許可」や「病状説明書」を取り寄せてもらい、スタッフは医療的リスクを踏まえてメニューを組み立てる。一方、医師が直接指示を出すと保険診療との線引きが難しくなるため、あくまで「相談・情報提供」にとどめている施設が多いです。
9-3. 広告・宣伝の工夫
・「○○リハビリセンター」という名称を使う場合でも、医療機関と誤認される表現にならないよう注意する。
・具体的な治療効果を断言せず、エビデンスを示したうえで「個人差があります」と明記する。
・SNSやブログで患者の症例を紹介する場合も、個人情報保護と誇大表示防止を徹底する。
9-4. 資格者の確保とチームビルディング
理学療法士や作業療法士など国家資格保有者をスタッフに配置し、医療の知見と経験をサービスに生かすことで、利用者の信頼を得やすくなります。資格者がいることで、利用者の体調変化や症状に対するリスクマネジメントもしやすくなるでしょう。
9-5. 保険切れ・制度切れ患者への橋渡しモデル
実際に保険適用期間が終了した患者が自費リハビリを求めるケースは多いです。医療機関としては「もっと継続したいが制度上難しい」というもどかしさがあるでしょう。そこで、提携先の自費リハビリ施設を紹介し、患者が行き場を失わないようにするのは一つの解決策となります。将来的には、医療機関と自費リハビリ事業者が連携し、スムーズなバトンタッチを行うモデルが増えると見込まれます。
9-6. 利用者の安全を守るための賠償責任保険や倫理指針
自費リハビリ中に転倒や骨折などの事故が起きれば、事業者に損害賠償責任が問われます。理学療法士協会などが提供する賠償保険を利用し、もしものトラブルに備えることが重要です。また、事業者独自の倫理規定やガイドラインを設け、スタッフ教育を徹底することでリスクを軽減できます。
10. 驚くべきポイント3:リハビリ難民を救う可能性と残る課題
実際、自費リハビリは保険制度の穴を埋める機能を果たしていると評価されています。特に維持期・生活期における運動機能の向上や低下防止には、定期的なアプローチが不可欠です。しかし、公的保険でまかなえる範囲が限られている以上、「リハビリを続けたいけどもう保険では無理」という高齢者が急増しているのも事実です。
自費リハビリはこうした「リハビリ難民」を救う一筋の光になり得る半面、費用負担が大きいため「お金がある人しか受けられない」格差を生むリスクも抱えています。利用者保護と経済的負担のバランスをどう取るのか、これは社会全体の大きな課題と言えるでしょう。
11. 自費リハビリの将来展望:超高齢社会と制度の変化
日本の超高齢社会化は加速しており、リハビリテーションの需要は今後ますます拡大していきます。一方で、公的保険の財政逼迫は深刻で、リハビリ提供日数のさらなる抑制や、介護保険サービスの見直しが進む可能性があります。その際、「保険外リハビリサービスをどう位置づけるか」が大きな政治的・政策的テーマとなるでしょう。
シナリオ1:業界ガイドラインや認定制度が整備され、安全性と質が向上→公的保険との役割分担が進む
シナリオ2:違法・不当行為が表面化し、行政が一気に規制強化→自費リハビリが縮小する
シナリオ3:国が補助金や税制優遇を検討し、一定の公的支援付きリハビリが増加→事実上の「保険外併用療養」拡大
どのシナリオに進むかは、業界の自己規制や利用者の声、政治の動向次第と言えます。
12. まとめ:法的枠組みの中で新しいリハビリテーションを創る
自費リハビリは、公的保険からこぼれ落ちる患者・利用者を救済し、生活の質(QOL)向上に寄与する意義あるサービスです。一方で、医療法や医師法の趣旨(利用者を保護する、医療行為を正しく行う)をないがしろにすると、事故やトラブルを招きかねません。業界としても、利用者にとっても、法的グレーゾーンを認識したうえで安全策を講じる必要があるでしょう。
今後は、医師や医療機関、資格保有の理学療法士・作業療法士が中心となり、制度外の自費サービスでも医療レベルの安全性と品質を確保する方向が望まれます。すでに一部の施設や業界団体が、独自のガイドラインやエビデンス蓄積に力を注いでおり、質の高い「保険外リハビリテーション」を目指す動きが出てきています。
キーワード:連携
・ 医療機関との連携、主治医との情報共有
・ 専門資格者どうしのネットワーク構築
キーワード:選択肢の拡大
・ 保険だけでは足りないリハビリを自費で補う選択肢
・ 利用者自身が納得できる形で契約・利用
キーワード:ルール作り
・ 行政や業界による法整備・ガイドライン策定
・ 科学的根拠(EBM)に基づくプログラム開発
自費リハビリはあくまで公的保険リハビリを補完する存在であるべきですが、患者・利用者の健康・自立をサポートする大きな可能性を秘めています。医師やリハビリ専門職にとっては、新たな役割やビジネスチャンスとして積極的に関わる価値があるでしょう。
同時に、「モグリ業者」「誇大広告」によるトラブルを避けるため、業界全体が責任ある取り組みを進めなければなりません。法的枠組みを理解しつつ、新時代のリハビリテーション像を模索することが、これからの日本において重要なテーマになっていくはずです。
以上、自費リハビリをめぐる法律・規制・運用実態をまとめました。医師やリハビリ専門職の方々にとって、少しでも新たな発見や考えるきっかけになれば幸いです。今後の超高齢社会を見据え、保険外リハビリがどのような形で日本のリハビリテーション医療を支えていくのか、引き続き注目と議論が必要です。
結語
「治療が終わった」と医療保険で打ち切られても、患者本人の苦しみや機能低下は続きます。 そこに自費リハビリが手を差し伸べることで、一人ひとりの生活の質を向上させる可能性が開かれています。ただし、現行法のグレーゾーンは多く、いつ行政のメスが入ってもおかしくないリスクを抱えるのも事実です。
・ 資格がなくても開業可能な驚き
・ 医師法とのせめぎ合い
・ 保険財政とのバランス
これらが複雑に絡み合う中、私たち医療従事者・セラピストは、自費リハビリが本来目指すべきゴールを見失わないことが重要だと言えます。それは、患者の機能回復や自立生活、QOL向上のために多様な選択肢を提供することです。
「自費リハビリ」という言葉に対して否定的な印象を持つ方もいるかもしれませんが、適切な法的理解と運用を行えば、医療現場にとっても患者にとってもWin-Winの関係を築けるポテンシャルがあります。そのためのルール作りと責任ある運営を、いまこそ真剣に検討する時期にきているのではないでしょうか。
なぜSTROKE LABなのか?
1. 有名医療出版社からのベストセラー書籍を複数執筆
STROKE LABの代表や副代表をはじめとするスタッフは、有名医学系出版社(例:医学書院など)から複数の専門書を執筆し、発売初日にAmazonリハビリテーション部門1位を獲得した実績を持ちます。
専門家向けの評価・治療技術だけでなく、当事者やご家族向けの自主トレや生活支援アイデアも多数掲載し、“ベストセラーの信頼”を直接、利用者様のリハビリに還元しています。

2. エビデンス重視のリハビリテーション
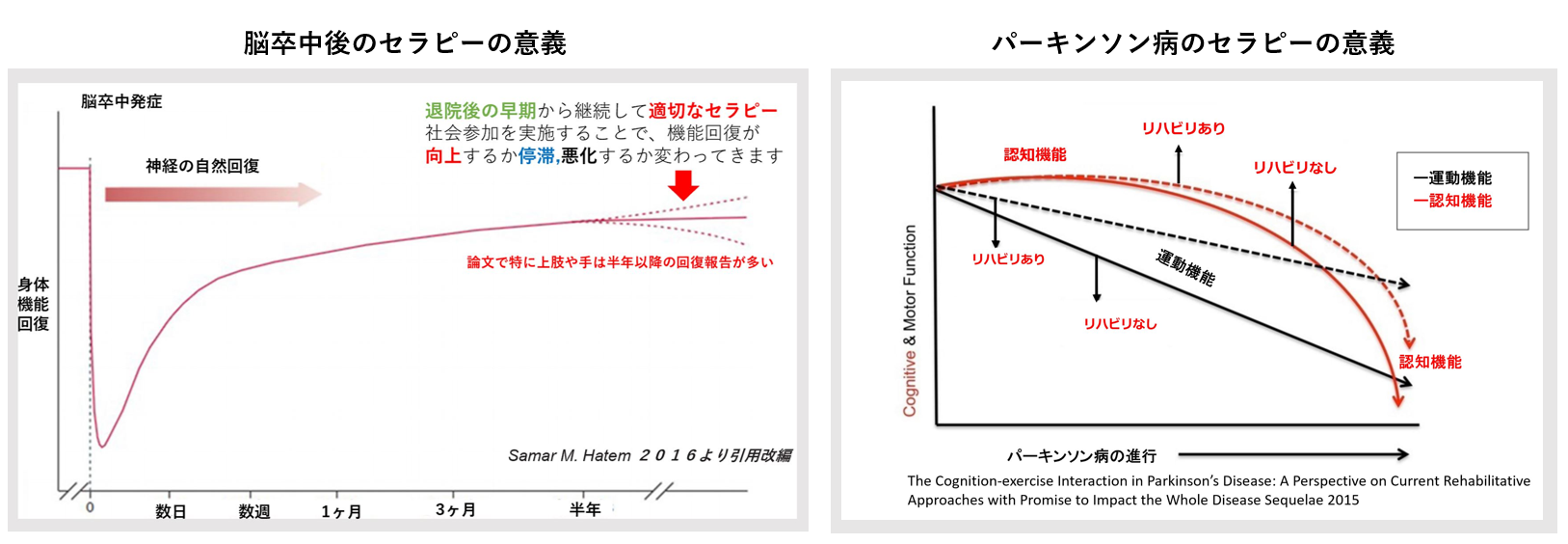
たとえば、脳卒中後でも半年を過ぎてから回復する症例があること、パーキンソン病でも継続的トレーニングで歩行機能を維持できること――これらは研究で裏付けられています。STROKE LABでは、最新医学エビデンスに基づきつつ、利用者様一人ひとりの状態や生活背景に合わせた最適なプログラムを構築。単なるマニュアル的リハビリではなく、「あなたがいま必要としている」アプローチを常にアップデートしていきます。
3. 病院・施設・企業から絶えない研修・コンサル依頼
STROKE LABは医療機関や企業への研修・コンサル・外部講師など、多岐にわたる事業を全国規模で行っています。半年間の長期セミナーを受講し修了した医療資格者は1000名以上にのぼり、専門家からの評価も高水準。
さらに、YouTubeチャンネル(当事者向け・専門家向けの2種類)では合計約10万人もの登録者を抱え、業界No.1の情報発信力を誇っています。
こうした“専門性と信頼の実績”を活かし、利用者様のリハビリに惜しみなく注力できることがSTROKE LAB最大の強みです。

“本物の技術” をあなたのそばで
「リハビリの成果は誰に行ってもらうかで大きく変わる」――これこそSTROKE LABの揺るぎない信念です。
当施設では理学療法士・作業療法士など、神経疾患のリハビリに精通したスタッフが在籍。オーダーメイドプランで集中的にサポートします。たとえば、脳卒中・パーキンソン病・脊髄損傷など、多様な症例に合わせて柔軟に対応。保険診療リハビリとの併用も可能で、1回ごとのお支払い制だからこそご要望に合わせたペースで利用できます。
- ■ 脳卒中・パーキンソン・脳性麻痺・脊髄損傷など神経疾患全般OK
- ■ 医療保険リハビリとの併用事例多数。初回だけ試す利用も歓迎
- ■ 効果の推移が分かる「変化動画」を通し、スタッフがどのように対応するかを可視化
変化動画のご紹介
実際どんなリハビリを行い、身体がどう変わるか――そのリアルを確かめるためにも、STROKE LABでは利用者様の変化を撮影した動画を豊富に公開しています。
YouTubeでも多数のトレーニング例や体験談を配信。セラピストがどう“伴走”するのか、動きがどのように変化していくのか、一目で伝わる動画が多数揃っています。
退院後のリハビリはSTROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)