【2024年最新】脳卒中の肩の痛み(PSSP)の原因とは?片麻痺に求められるリハビリ対処方法まで。
脳卒中後の肩の痛みとは?
脳卒中当事者からよく聞かれる訴え
- 持続的な痛み: 「肩の痛みがいつもあり、生活が思うように楽しめないんです。毎日が辛く、何をするにも痛みが伴います。」
- 可動性の制限: 「肩や腕がうまく動かせなくて、普通のことがとても大変です。着替えや入浴、食事さえ一苦労で、自分の体が思うように動かないのがもどかしいです。」
- 筋力低下: 「肩の力が出なくて、腕が思うように使えないんです。不安定で、ちょっとしたことでぐらついてしまいます。」
- さらなる怪我のリスク: 「筋肉が弱っているせいか、少しのことで怪我をしてしまうことが増えました。ちょっとした動作が怖くなっています。」
- 腫れと不快感: 「肩が腫れて、その痛みが手まで伝わってきます。常に不快感があり、手の使い方にも影響が出ています。」
- 管理の複雑さ: 「治療が大変で、色々な薬を飲んだり、治療を受けたりしていますが、一向に楽になる気配がありません。痛みとの戦いは続いています。」
- 他者への依存: 「自分でできることが少なくなって、いつも誰かの助けが必要です。自分のことが自分でできないのが辛いです。」
- 感情的ストレス: 「痛みと制限により、精神的にもかなり参っています。不安やストレスが積もり、毎日が重く感じられます。」
解決策は?
-
持続的な痛み: “持続する痛みに対しては、まず炎症を抑えるための薬物療法を行います。さらに、痛みの管理として、物理療法を通じて肩の筋肉を徐々に強化し、適切な姿勢を維持することをお教えします。これにより、痛みが和らぎ、日常生活が少し楽になるはずです。”
-
可動性の制限: “可動域の制限には、特に理学療法が効果的です。専門の理学療法士が関節の可動範囲を広げ、柔軟性を向上させるためのエクササイズを行います。日々の生活での動作がスムーズになるよう、個別に調整したプログラムを提供します。”
-
筋力低下: “筋力の回復には、定期的な筋力トレーニングが必要です。これにより、肩の安定性が向上し、腕の機能も改善されます。自宅でできる簡単なエクササイズもお教えし、自立を促します。”
-
さらなる怪我のリスク: “怪我のリスクを減らすためには、適切なサポートデバイスの使用が効果的です。例えば、サポートスリングを使用することで肩にかかる負担を軽減し、不意の動作による怪我を防ぎます。”
-
腫れと不快感: “腫れと不快感に対しては、冷却療法や圧迫療法が効果的です。これらは炎症を抑え、痛みを軽減するのに役立ちます。また、定期的なマッサージやリンパドレナージュで腫れを和らげることも可能です。”
-
管理の複雑さ: “痛みや不快感の管理は複雑であり、個々の患者様の状況に応じたアプローチが必要です。定期的な診察と治療計画の調整を通じて、最適な痛みの管理を目指します。”
-
他者への依存: “自立を促進するために、日常生活活動(ADL)のトレーニングを行います。これには、身の回りのことを自分で行えるようにするための特別な工夫や補助具の使用が含まれます。”
-
感情的ストレス: “感情的なストレスに対しては、カウンセリングやサポートグループへの参加を推奨します。また、リラクゼーションテクニックや瞑想を通じて、ストレス管理の方法をお教えすることもあります。これらは心の健康を保つために重要です。”
関連論文は?
肩の運動学:脳卒中後肩痛との関連
Kinematics of the contralateral and ipsilateral shoulder: a possible relationship with post-stroke shoulder pain?PubMedへ
Niessen M et al:J Rehabil Med. 2008 Jun;40(6):482-6
内 容
目 的
●脳卒中後の肩の痛み(PSSP)は,片麻痺患者によく見られる現象であり、その後のリハビリを妨げます。またバランス・歩行・移動・セルフケア活動・生活の質を妨げる可能性があります。
●肩の痛みの発生に寄与している要因は種々ありますが,肩の痛みが肩甲骨および上腕骨の安静時の姿勢および肩甲骨または上腕骨の不適切な運動に関連すると仮定しています。
●慢性的な肩の痛みは最終的にはその不適切な運動によって引き起こされる反復的な軟部組織損傷の悪循環の結果である可能性があります。
●研究目的は,肩の痛み(PSSP)が静止時の肩甲骨位置や肩の動きと関係があるか特定することでした。
方 法
●脳卒中患者17人(PSSPあり又はなし)の肩関節運動を10人の年齢を同じとした健康対照群と比較しました。
●全ての患者は,脳卒中をはじめて経験し,脳卒中前に肩の愁訴の既往がありませんでした。
①被験者は椅子に座り,麻痺側および非麻痺側の両方の腕を用いて受動的および能動的(可能であれば)の腕の高さ(120°まで,または痛みの閾値まで)を矢状面(肩屈曲)・水平面(肩外転)で施行しました。
②上肢挙上角度を,被験者の側に沿って取り付けられた調整可能な半円形木製アーチに合わせることにより動きを標準化しました。
③上肢挙上角度30°・60°・90°および120°の胸郭および上腕骨に対する肩甲骨の姿勢(位置および方向)を分析に使用し,各角度は3回実施され平均化しました。
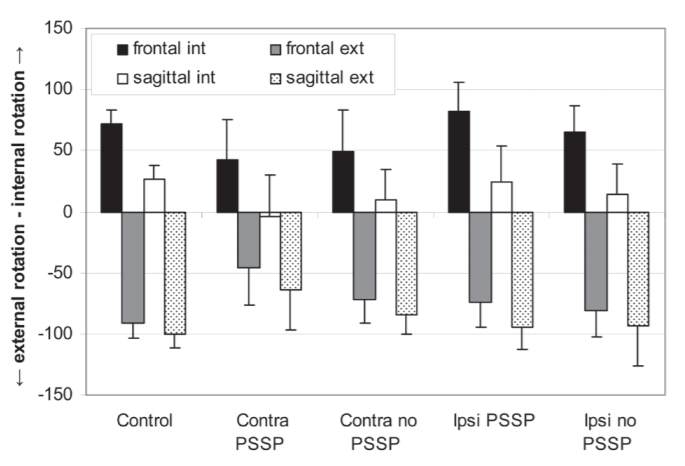
④さらに,肩関節(上腕)の受動的な最大の内旋/外旋を両肩の前額面および矢状面で測定.被験者の上腕は約60°挙上し,肘は90°屈曲し実施しました。
結 果
●麻痺側上肢で2人の患者しか目標仰角120°に達することができず、30°・60°・90°の肩甲骨および上腕骨の姿勢のみを分析に使用出来ませんでした。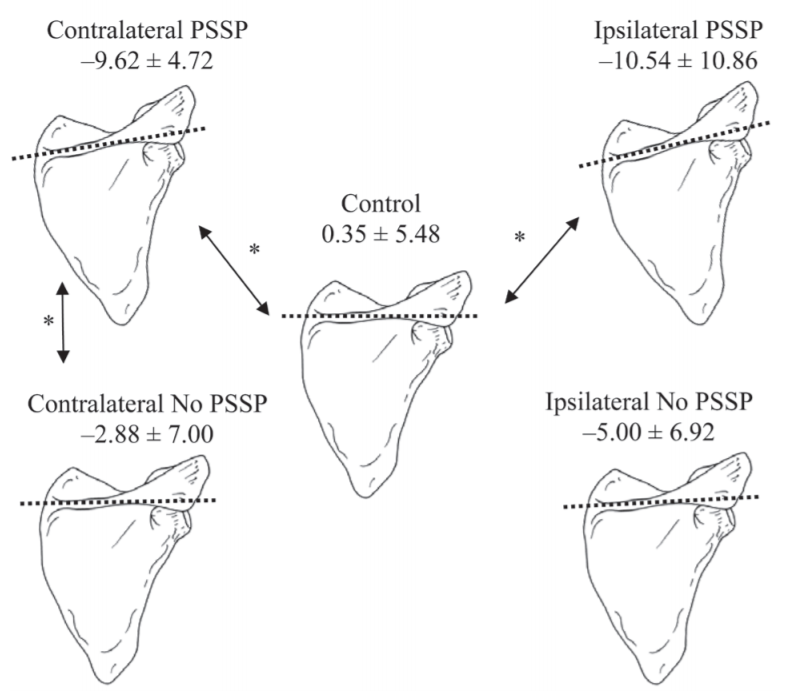
(Fig.1・2:Niessen M et al:2008)?PubMedへ
●PSSP患者では,麻痺側上肢を用いて能動的に上肢挙上を行うことは非常に困難でした。
●安静時には,PSSPのない患者およびコントロール群よりも肩甲骨外旋がPSSP患者の非麻痺側の肩に大きく見られました(Fig.1・2)
●麻痺側のPSSP患者の肩甲骨外旋は,コントロール群の被験者と比較して増強されたが,PSSPのない患者は増強しませんでした。
(Fig.3・Table1:Niessen M et al:2008)?PubMedへ
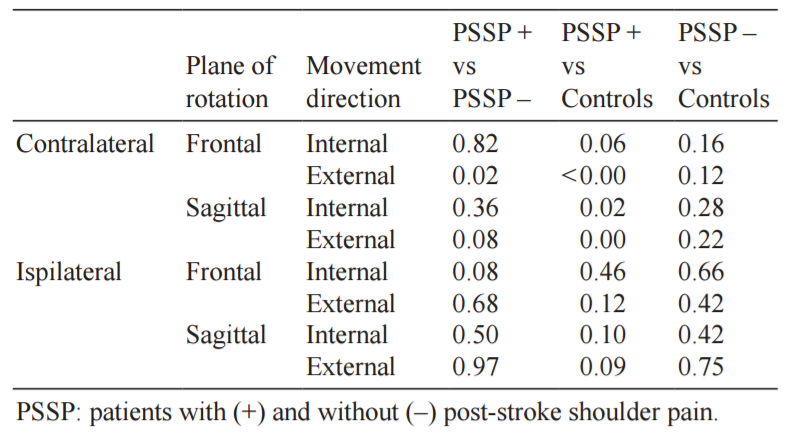
●PSSPの患者では,コントロール群と比べ,受動的な肩甲上腕関節の内外旋角度の最大値がより小さかった(Fig.3・Table1)。
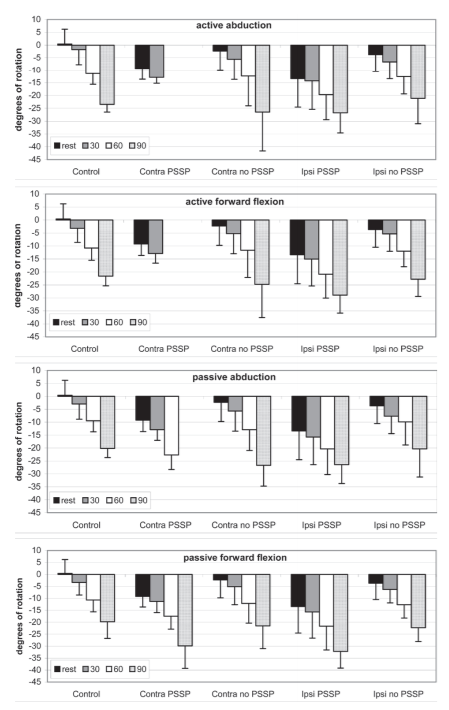
●能動的および受動的な外転および屈曲の間には,肩甲骨の位置の差(胸郭に対する変位)は群間で見られませんでした。
●肩甲骨の前傾/後傾やプロトラクション/リトラクションの差は認められませんでした。
●PSSPのない患者とコントロール群の比較では,能動的および受動的肩屈曲および能動的肩外転の間に有意差は見られず,受動的肩外転の際に肩甲骨外旋が増強されるのみであることが分かった
●肩の運動学のコントロールとの間には,すべての運動の間に差異は見られませんでした。
●群間のポーズの全ての相違は,肩甲骨の向き(オリエンテーション)であることが判明しました。
脳卒中後の肩関節評価動画↓↓↓
https://youtu.be/fDfZAOUfYSQ
結 論
●脳卒中後の肩痛を有する患者では,「麻痺側」および「非麻痺側」肩の両方において肩甲骨の外旋が促進され,肩甲骨の運動性が低下するという特徴的な運動学的肩のパターンが確立されました。
●PSSPに罹患していない患者は,肩の筋肉をより多く制御することができ,したがってPSSPを引き起こすメカニズムをよりよく補償することができます。
●本研究では,PSSPと肩関節運動の変化との明確な関係を示しているが,その因果関係は確立できませんでした。PSSP有りおよび無しの脳卒中患者の肩における観察された運動学的差異の臨床的意義は推測のままです。
私見・明日への臨床アイデア

●麻痺側の疼痛の予防として,肩甲骨のオリエンテーションが大事であり,scapula settingの重要性を考えさせる内容であった(Weaknessの改善や胸筋や前鋸筋等の遠心性活動の促進など,肩甲骨の向きが偏位している原因を考え個々に応じて対応していく必要がある)
●嚢炎はじめ進行する前に,早期からの介入が必要と思われます。
臨床後記
(記事更新2021/2/14)
●臨床では、肩の痛みがあると不使用になっている患者は多い。また、療法士も患者と一緒に肩の痛みに固執し始め、共倒れになるケースも多い。自身の上肢の重みをコントロールできる基礎筋出力・weaknessの改善は重要と感じる。その筋出力を正しく発揮できる筋の長さや姿勢の改善も当然必要ではあるが、コントロールまでしっかり介入してその日のセラピーを終えたい。
関連動画
肩痛に関する関連記事
執筆監修|金子 唯史 STROKE LAB代表
・国家資格(作業療法士)取得
・順天堂大学医学部附属順天堂医院10年勤務
・海外で3年に渡り徒手研修修了
・医学書院「脳卒中の動作分析」など多数執筆
脳卒中後の寝返りと肩の疼痛についての動画
脳卒中の動作分析 一覧はこちら
塾講師陣が個別に合わせたリハビリでサポートします

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)















