【2022年版】片麻痺患者の寝返り・起き上がりの動作分析・姿勢観察!脳卒中(脳梗塞/脳出血)患者の評価ポイント
最新アップデート日時:2021-12-08
本記事は代表金子が執筆し、アマゾン・楽天ブックスで療法士部門ベストセラー1位となり、現在1万部を突破した2018年に医学書院より出版された専門書「脳卒中の動作分析」を基礎として、「寝返り・起き上がりの動作分析」に関する情報や症例提示など適時アップデートしていく内容の記事となっております.
※画像から医学書院「脳卒中の動作分析」のページへリンクできます。

寝返り・起き上がりの動作分析のポイント
YouTubeにて下記内容をより詳しく説明していますので、併せてご覧ください.
“ 寝返り・起き上がり “は、日常生活において必須の動作であり、脳卒中の場合は重症・軽症に関わらず常に問題が生じる課題です.
療法士においては寝返り、起き上がりをはじめポジショニングや体位変換、その先のトランスファーなどベッド上・ベッドサイド動作は専門性が求められる部分だと思います.
寝返りや起き上がりに関連する研究論文は少なく、原因の1つに多様な運動パターン、つまり個別性が存在することが考えられます.
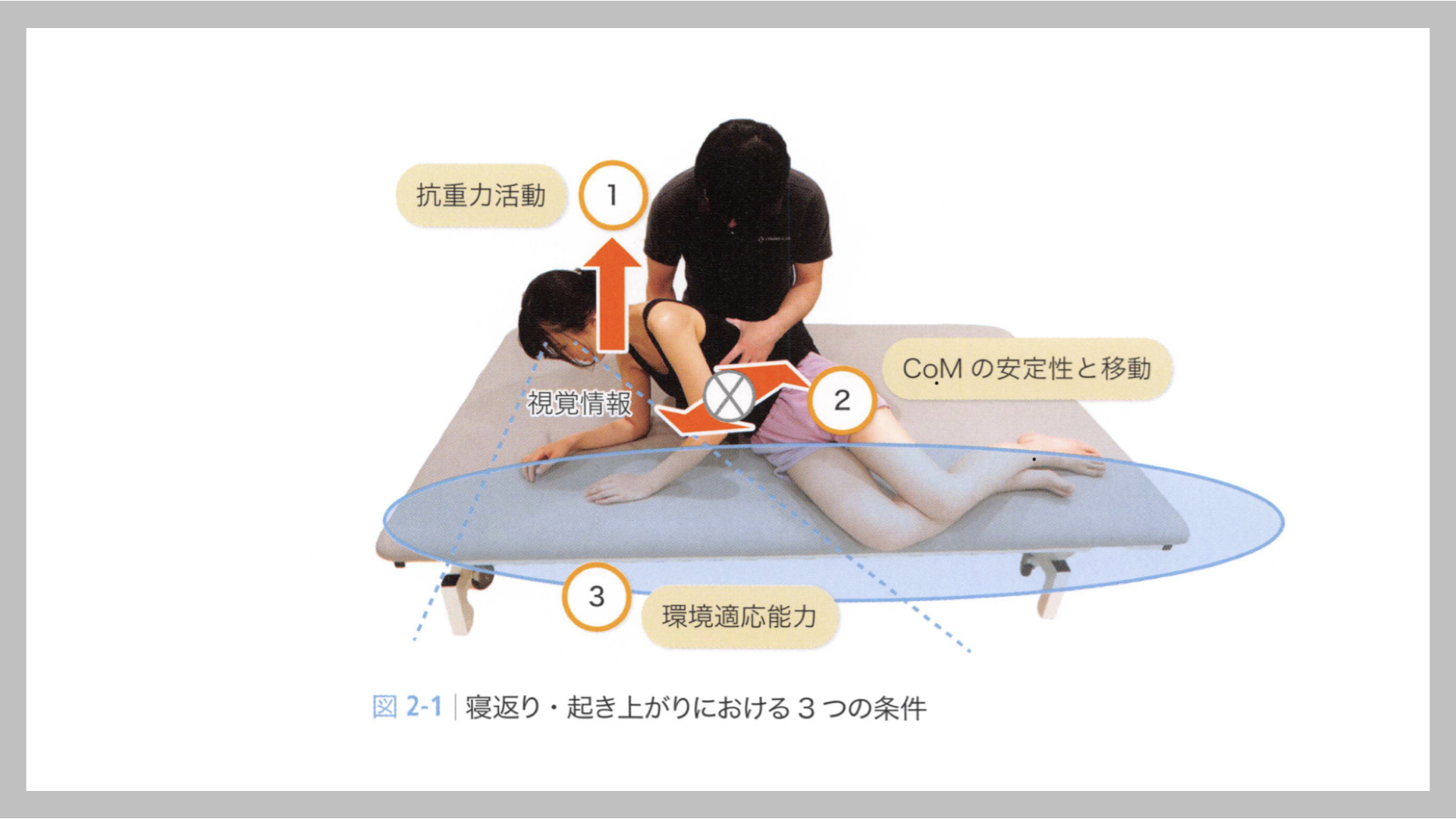
Samackiら1)は寝返り,起き上がりにおいて以下の3つの必要条件を述べています.
1)身体を垂直方向へと動かすためのモーメンタムの生成
2)CoMを制御するための安定条件(支持基底面のなかでの体幹、殿部、足部、上肢など)と水平移動
3)環境適応能力(支持基底面、視覚情報、前庭系などの融合)
この3つの条件を評価し、運動・解剖学的側面や神経学的側面の問題点を把握していくことは重要といえます.
簡単に図示すると下記のようなことを評価していきます.
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
寝返り・起き上がりと抗重力活動
まずは、重力に抗する垂直方向の力の生成という意味の「抗重力活動」の評価・治療が重要となります.
抗重力活動はどの動作でも求められるものですが、特に寝返り・起き上がりは他の動作と比較しても重力に対する垂直方向の移動が求められる動作となってきます.
求められる力が大きい分、非常に代償動作も生じやすい動作となり、この抗重力活動を作っていくということは非常に大切な部分となってきます.
CoMの安定性と移動
次に「C0Mの安定性と移動」です.
例えば、麻痺肢の随意性が乏しくCoMの移動に対して麻痺肢が追従してこないなど、連続性が欠け、バラバラな動きに脳卒中患者ではなりやすいです.
また、非麻痺側が過剰に突っ張ってしまい、麻痺側が屈曲相から移行相へスムーズな変換ができずに、屈曲相で起き上がりに移行してしまうというケースも多いです.
動作を行う上では「安定」があるからこそ「移動」が行いやすくなりますが、脳卒中患者では「安定」ではなく「固定」となり「移動」を阻害してしまうことは多いです.
そのようなCoMの安定と移動を評価・治療することは重要と言えます.
環境適応能力
最後に「環境適応能力」というものが挙げられています.
接触面であるベッドへの適応や寝返りは頭部の回転と眼球運動の制御は必須であり、起き上がりが加われば、さらなる重力との関係性、頭頸部の角度、運動の加速度など多くの情報処理が要求され、視覚・前庭系などをどのように適応させていくかも視点の一つとなってきます.
視覚・前庭系の適応が上手くできていないと「目が回る」などの症状も起きやすくなります.小脳疾患などにより前庭システムに障害を呈する患者は、めまいや頭頸部のコントロールに大きな問題を呈します. また、一般的な被殻出血などの病巣でも前庭系システムを過剰に活用した姿勢コントロールになり、頭頸部が固定的になる患者も少なくありません.
視覚・前庭系に関しては経験の浅いセラピストはイメージしづらい箇所かと思います。以前に記事でまとめていますのでご参考にしてみてください.
いずれにせよ“重くない手足をいかに作っていくか“ということがポイントとなってきます.
参考論文
1)Sarnacki SJ: Rising from Spineona Bed : A Description of Adult Movement and Hypothesis of Developmental Sequences. RIchmond , VA : Virginia Common wealth University,1985
片麻痺患者の寝返りのための姿勢の理解
YouTubeにて下記内容をより詳しく説明していますので、ご覧ください.
寝返り・起き上がりのような動的な姿勢を分析していくには、静的な姿勢の理解が出来ているとその後の動作分析が容易になってきやすいので、是非理解を深めて頂きたいと思います.
臥位姿勢・ポジショニングの重要性
寝返り・起き上がりの前の臥位姿勢・患者のポジショニングは筋緊張を調整し、適切な感覚情報を患者に提供し、空間認識を高め、褥瘡、拘縮、疼痛、呼吸障害などの合併症を予防し、より安全な食事を支援することで最適な回復を促進するためにも重要です.
正しい体位をとることで、様々なリスクを軽減出来ます.下記にポジショニングの目的をまとめてみました.
●誤嚥の予防
●拘縮予防
●床ずれの予防(徐圧)
●肩の痛みの軽減
●四肢の浮腫の改善
●身体の調子を正常にする、または身体への異常な影響を減少させる
●骨格のアライメントの維持
●骨格の変形を防ぐ、調整する、修正する
●安定した支持基底面の提供
●退院後に予想される生活における体勢への耐性を高める
●患側への刺激の増加
●空間認識能力の向上
●患者の快適性の向上
●正常な動作パターンの促進
●異常な動作パターンの制御
●体圧の管理
●疲労の軽減
●自律神経系(心臓、消化器、呼吸器)の機能強化
●最大限の機能を発揮させる
●環境との相互作用能力の向上
一部をまとめただけでも、凄い数の目的が想定され、その重要性が窺えます.
ポジショニングについてより学びたい方はこちらの記事も併せてご覧ください.
寝返り・起き上がりの場合、一般的に背臥位姿勢から運動が始まります. その後、半側臥位を経て側臥位、腹臥位となれば寝返り動作として成立するし、座位へと移行すれば起き上がりとなります.
どちらの動作を分析するにしても背臥位や側臥位への理解を深め、どのようなコンポーネントが効率的な寝返りや起き上がりにつながるかを理解することが大切です.
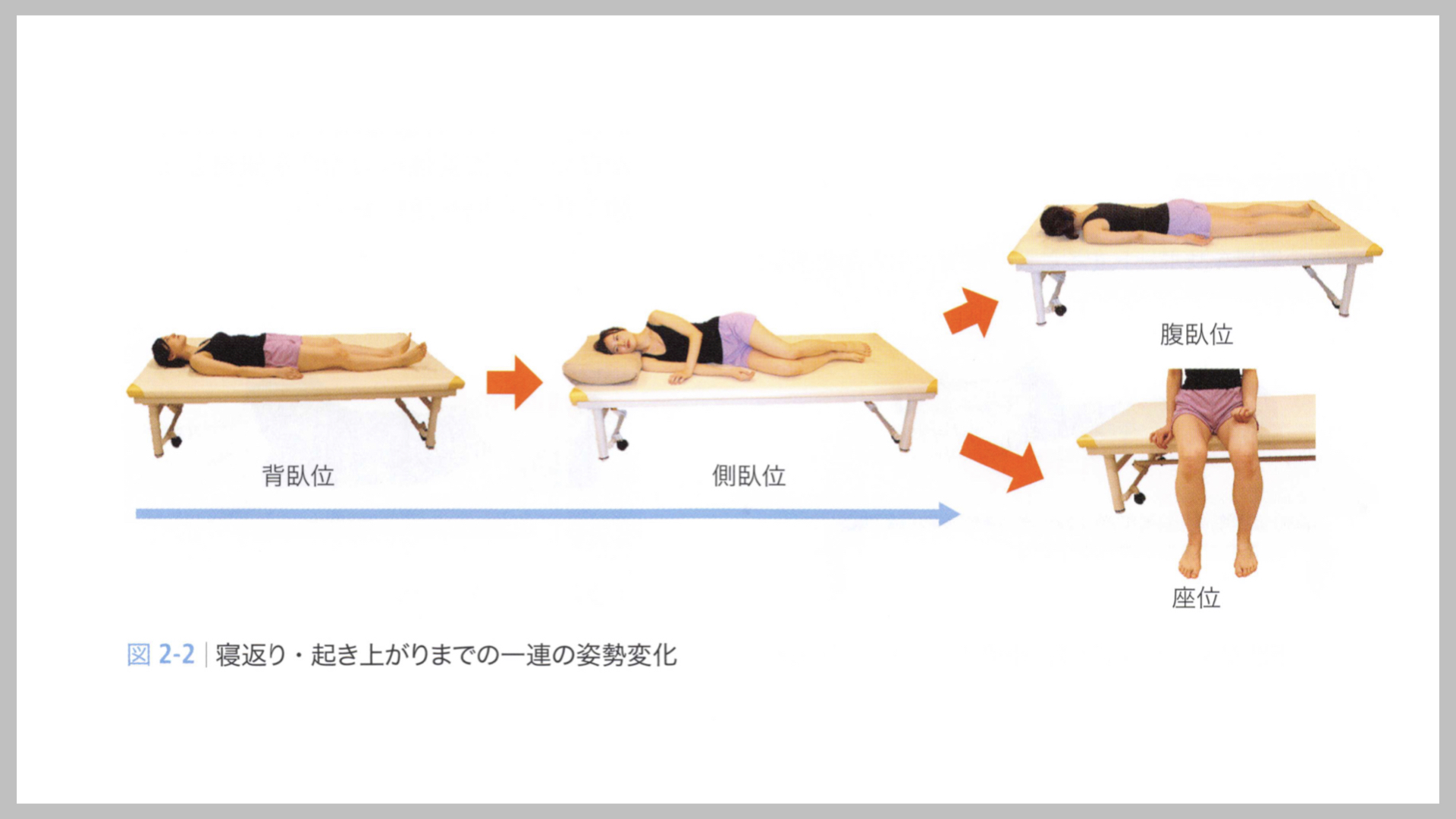
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
背臥位の特徴
●股関節、 腰椎、頚部肩甲帯の遠心的な長さを作れるならば、伸展の特性をもつ
●支持基底面は広く、重心は低く、筋緊張は緩み、姿勢トー ンは低くなる
●良好なアライメントであれば四肢はわずかに外転、外旋、伸展の傾向をとる.前腕は正常な範囲内の回内位、肘は軽度屈曲位となる.
●ベッドに接触することで環境と身体の相互作用、正中軸のオリエンテーションの構築を促通できる.
背臥位は痙縮を促してしまう可能性が最も高い姿勢ですが、患者さんの中にはしばらく仰向けでいることを好む人もいますし、治療によっては必要になることもあります.
患者の頭の下に2つの枕を置き、頭を少しだけ非麻痺側の肩の方に曲げ、頭を麻痺側にゆっくりと向けるように手助けしますが、力を入れてはいけません.
小さな枕を麻痺側の殿部の下に置きます.ちょうど膝のあたりまで枕(クッション)があると良いです.
脳卒中側の上肢の下に枕を置き、肘をまっすぐにして、できれば手のひらを上に向けます.
ベッドの高さは、患者、家族、医療従事者の自立と安全を促進するために適切な高さにしましょう.
側臥位の特徴
●体重の荷重側は伸展に、反対側は屈曲を強めやすい特徴をもつ.
●支持基底面との相互作用によって荷重側に床反力が集中するため、安定性が最も要求される.
●支持基底面が狭いため不安定姿勢になりやすい.
●姿勢アライメントは股関節は軽度屈曲・内転・内旋姿勢で、肩関節も同様になる傾向がある.
側臥位は歩行に必要な股関節の伸展や足関節、膝関節、股関節、体幹などの運動連鎖を構築させる治療姿位として導入しやすく、たとえば歩行場面において下肢や体幹への重心移動を促通したい場合、足底から圧を加えながら立脚終期の股関節伸展と同じような感覚情報を伝えることができます.
-非麻痺側下の側臥位-
麻痺側の上肢は、肘をまっすぐにして前方に出し、枕の上で支えます.麻痺側の下肢は、患者が背臥位に転がるのを防ぐために体の前に十分に出し、膝を曲げて下肢を枕で支えます.
その後、小さな枕を患者の腰の下に置き、背骨のラインを保つようにします.
-麻痺側下の側臥位-
麻痺側を下に寝る場合には体重が肩の先端(肩上)ではなく、肩甲骨の平らな部分で支えられるように、脳卒中の肩を十分に前に出して寝ることは基本です.
頭部が側屈して脊柱の真っ直ぐのラインが歪まないように枕の高さを調整することも重要です.
麻痺側の下肢は体幹と一直線になるように置き、膝を少し曲げます.非麻痺側の足を前に出し、膝を曲げた状態で麻痺側下肢の前に枕を置いておくと快適です.これにより、患者が背臥位に姿勢が崩れていくことを防ぐことができます.最後に頭を少し前方に出します.

引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
腹臥位の特徴
●一般的に支持面上に左右対称姿勢で身体の前面が接触する形となる.
●頭部は呼吸の問題があるため、一側に回旋することが多い.
●腹臥位では肩甲帯は前方突出し、上肢は屈曲・内旋・内転位のリラックス姿勢になる.骨盤は前傾し、股関節はわずかに屈曲・内転・内旋位となり、足部は底屈位となる.
●屈曲の過緊張のコントロール において有益に働く場合がある.
脳卒中患者では、夜間背臥位姿勢または非麻痺側を下にした側臥位で寝ている方が機能が高い人でも多くみられます.
そうすると本人は寝ているようでも、睡眠が浅かったり、脳卒中後の疲労が抜けづらくなっているケースもいらっしゃいます.
体のラインを保つようにクッションや厚めのタオルなどを使用しながら、腹臥位に姿勢適応していく練習を行うことは重要かなと思います.
姿勢適応ができると腹腔内圧を高めコアスタビリティを促通することが出来てきます.
寝返りの動作分析における4相の理解

YouTubeにて下記内容をより詳しく説明していますので、ご覧ください.
寝返りや起き上がりの運動パターンは多様であり、Ford-Smithら1)の研究では, 60名の被検者 の起き上がりにおいて、89パターンが認められた報告もあります.
開始姿勢:背臥位
●寝返りにおける背臥位は身体が安楽で、次に生じる頭頸部の運動や体軸内回旋の準備状態が必要です.
●頭頸部運動や体軸内回旋の準備において、正中軸を基にした垂直身体軸(longitudinal body axis ; LBA) が必要です.
●寝返りは回転軸の連続的変化で、脊柱を中心としたLBAが必要かつLBAを開始軸として動作が行われます.
一般的に脳卒中患者の場合、背臥位姿勢において正中軸の偏位が報告されています.
屈曲相:背臥位から上部体幹回旋まで

引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
●寝返り動作への移行において、頭頸部屈曲の動きが重要となります.
●肩甲帯の前方突出が生じることで体幹回旋筋群を賦活させ、続いて脊柱を中心とした体軸内回旋が起きます.
●リーチによって上肢重量が寝返る方向への関節トルクとして体軸内回旋を補助します.
移行相:上部体幹回旋から完全側臥位移行まで
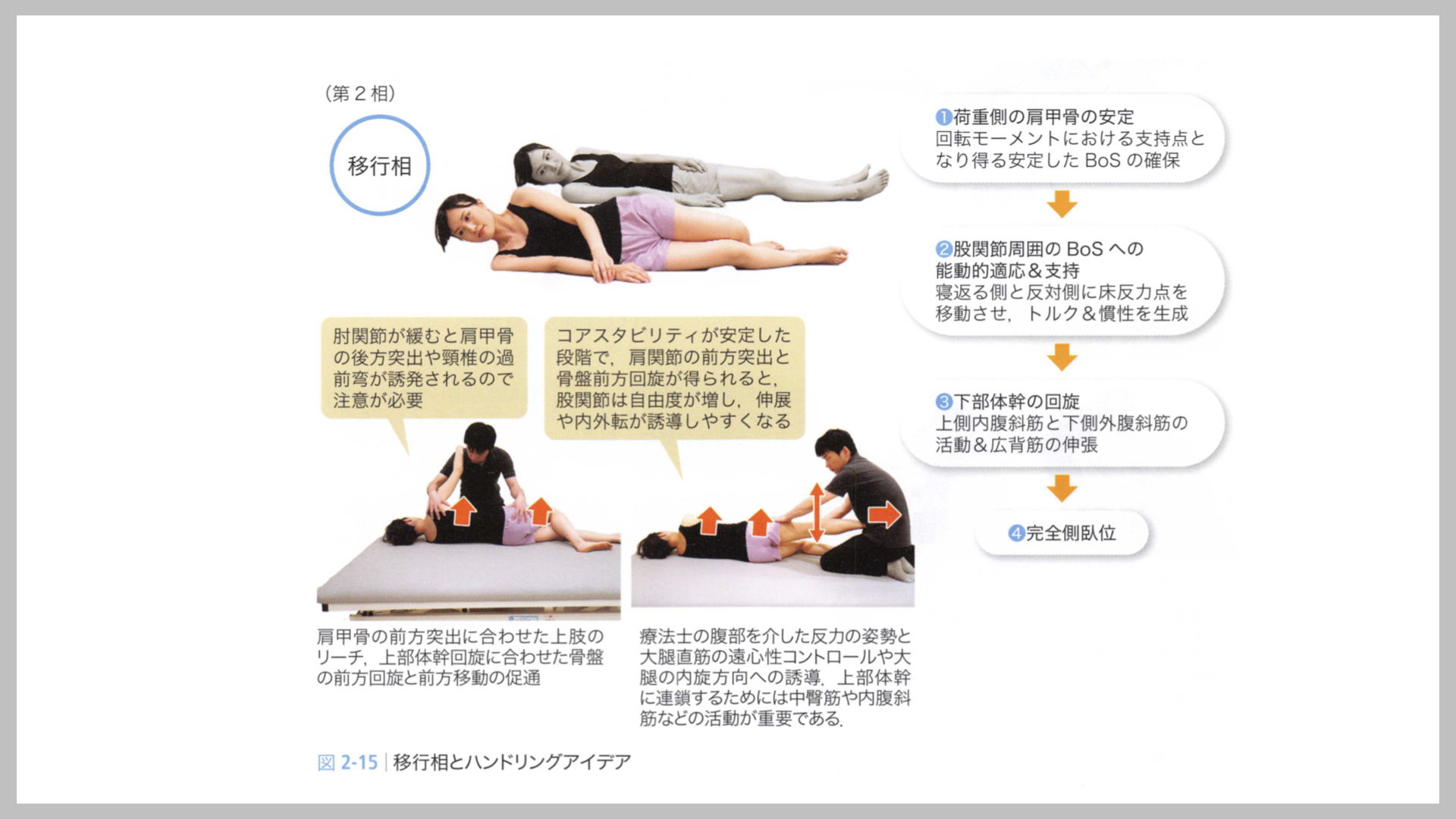
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
●支持面が対側に移行していく段階です.
●肩甲帯の前方突出と上肢リーチに導かれるように 胸椎が回旋し、上部体幹が寝返る方向に回旋していきます.
●胸椎回旋に伴いCoMが寝返る方向に移動し、広背筋の遠心性収縮による慣性の生成のため,下肢でのBoSへの適応と支持が要求され、骨盤の前方回旋や下肢の追従が生じます.
●この協調運動により完全側臥位が達成され、荷重側の上肢の支持(立ち直り)も生じます.
伸展相:完全側臥位から腹臥位(大腿前面・前腕支持まで)

引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
●完全側臥位から腹臥位方向へと移行していく相であり、伸展活動が優位になります.
●非支持側肩関節のさらなる屈曲や前腕支持への準備段階となり、従重力コントロールが要求されます.
●完全側臥位はBoSが狭く、最も筋緊張のコントロールが要求され、骨盤のさらなる前方回旋や股関節伸展のための筋活動も必要となります.
安定相:BoS上での安定と抗重力活動

引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
●尺側、大腿前面筋群、下腹部を中心としたBoSで安定する段階です.
●立ち上がりの安定相に比べ支持基底面が多く、細かな揺れ(sway)は認められません.
●重力の影響を受けるため、活動が少ない場合は胸部のBoSが広がりやすく、脊柱起立筋群や頭頚部の伸筋活動も少なくなります.
●安定相は、起き上がりや四つ這いなどの文脈に応じて筋緊張の大きな変化を要求
されます.
●脳卒中患者の場合、関節の可動域や従重力コントロール活動の低下により、腹臥位に 近い姿勢を維持した安定が難しく、固定的になりやすい.
参考論文/書籍
1)Ford-Smith CD, et al :Age differences in movement patterns used to rise from a bed in subjects in the third through fifth decades of age. Phys Ther 73:300-309 , 1993
寝返り・起き上がりとペリパーソナルスペース
ペリパーソナルスペース(peripersonal space)とは、視覚、触覚、聴覚情報などの高度な多感覚統合にて身体を覆う領域であり、知覚領域(perceptual space)やグレーゾーンともいわれ、主に四肢を伸ばせる範囲内の空間情報処理に用いられる用語です.
身体図式(body schema) とペリパーソナルスペースは密接に絡み合っており、身体図式 は一般的には触覚、固有受容感覚、運動感覚情報といった、自身の身体情報処理と絡み合わせた表現で用いられやすいです.

引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
健常者の場合、無意識にベッドの広さ、反力、空間情報を自身の身体感覚と照らし合わせて 処理し、リスクのない最適で効率的な運動を作り出すことが可能です.
一方、脳卒中など麻陣に伴う身体図式が低下した場合、寝返りの際にベッドのスペースの広さに過剰に恐怖心を示したり、麻痩側上肢の位置を無視する寝返りを行います.
結果的に、肩の痛みが生じるなど、自身の身体と空間情報との関係性をうまく処理できない場合が多いです.
一般的に左片麻痺患者はオープンスペースでの視空間処理に障害を受けやすく、視覚情報でのオンライン修正が困難です.この問題はペリパーソナルスペースの欠如と関係性が深い可能性があります.
寝返り・起き上がりの症例の動作分析と治療アイデア
寝返り・起き上がりのパターンは多種多様なため、実際の多くのケースから学んでいくことは重要です。今回は、記事で1ケース、動画で1ケースご紹介していきます.
【症例紹介】
30代男性左片麻痺の方です. 2年前に右被殻出血発症後、半年間の回復期リハビリテーション病棟入院を経て、短下肢装具を活用し生活していました.
1年前に大動脈置換術を施行後、歩行中の転倒が認められたため、復職前の身体調整目的で当施設でのリハビリテーションを週1回実施しました.
麻痺側表在・深部ともに中等度の感覚障害を認め、左上肢は屈曲位、随意的なリーチは肩関節内転・肘関節屈曲により直線的なリーチが困難でした.
下肢は内反底屈が強く、立位時に反張膝を強く認め、下肢全体にクローヌスが生じやすかったです.
また、手術に伴う体幹や 脊柱の可動域制限が強く、寝返り時には左肩前面のストレッチに伴う疼痛が生じていました.起き上がり時の肩関節の瘤痛軽減を目的に3回の介入を行った経過を報告します.
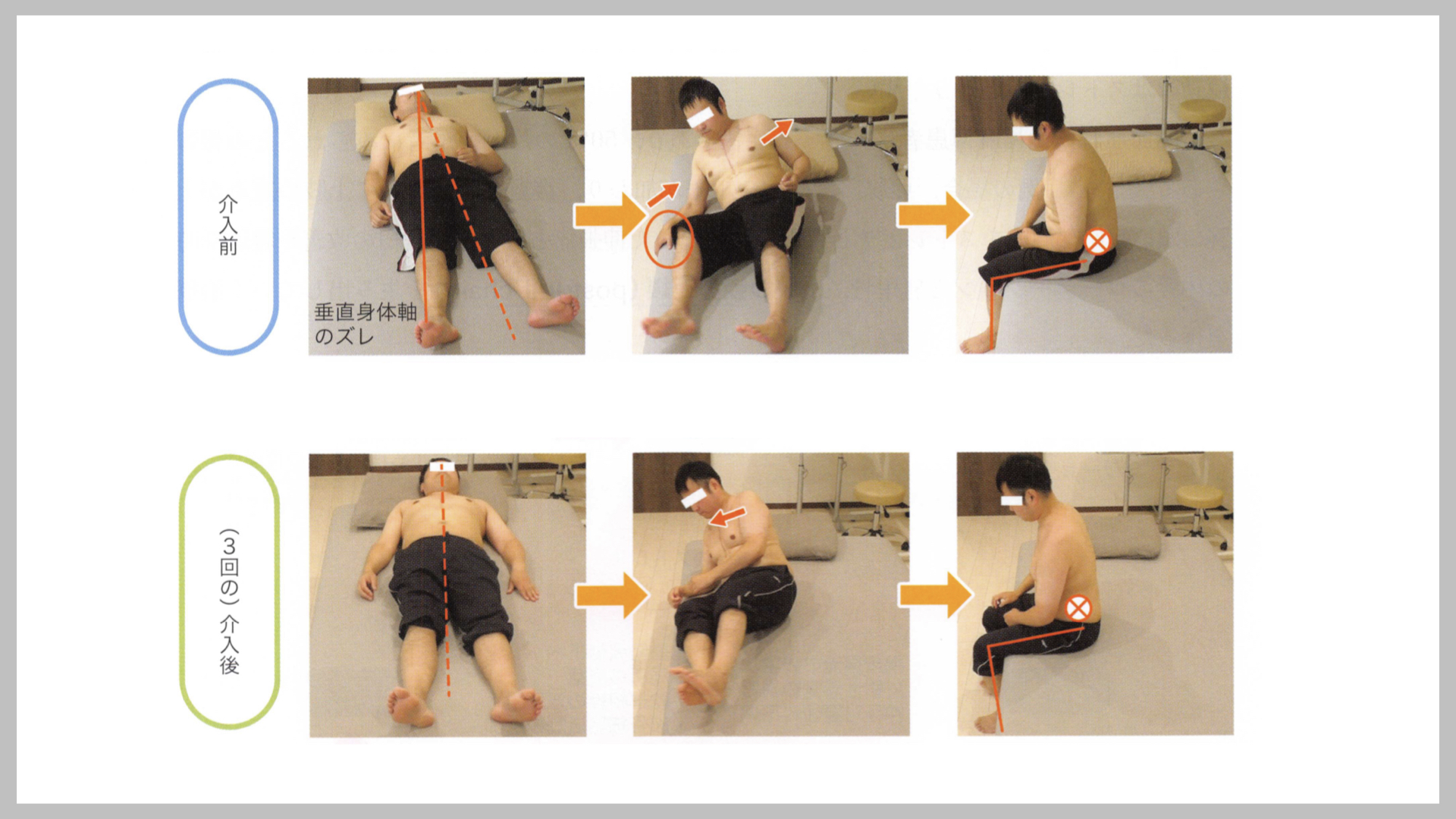
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
【介入前】
背臥位姿勢はベッドに対して垂直位の姿勢をとれず、麻痺側肩甲骨の過剰な後退を認め、肘と手指は屈曲し、骨盤や上部体幹は従重力方向に崩れています.
前腕支持(onelbow)まで重心を移動できず、ベッド縁を引き込み、体軸の回旋が乏しい状態で起き上がります.麻痺側上肢は後方に引っ張られ、左肩前面の伸張痛が生じます.
骨盤後傾、体幹の屈曲が強く、 CoMも後方、下方に落ちているように見えます. 下腿と足底はフロントポジ ションで床面に接地できていません.
【治療の一例】
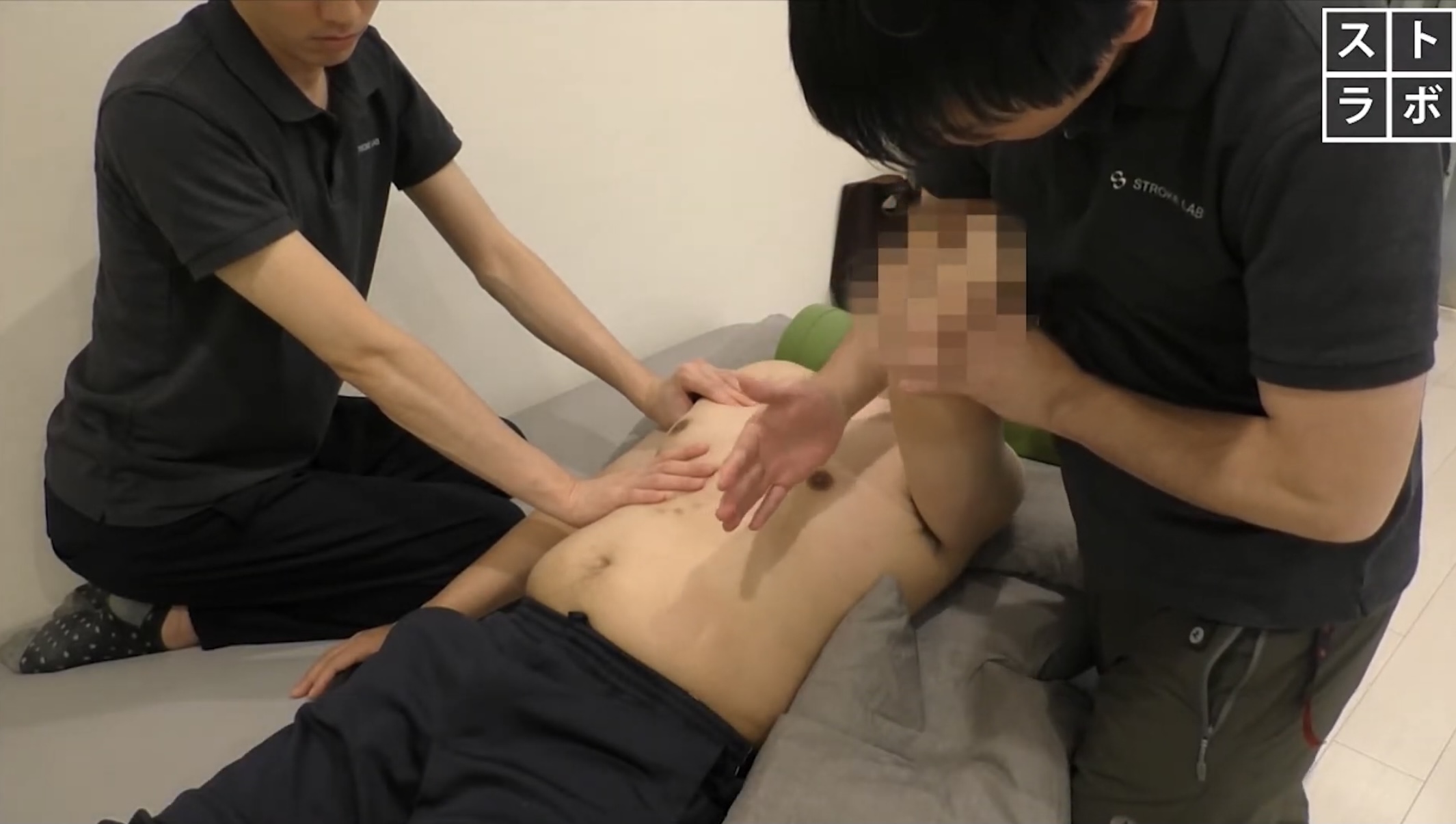
実際の治療場面はこちらの動画をご覧ください
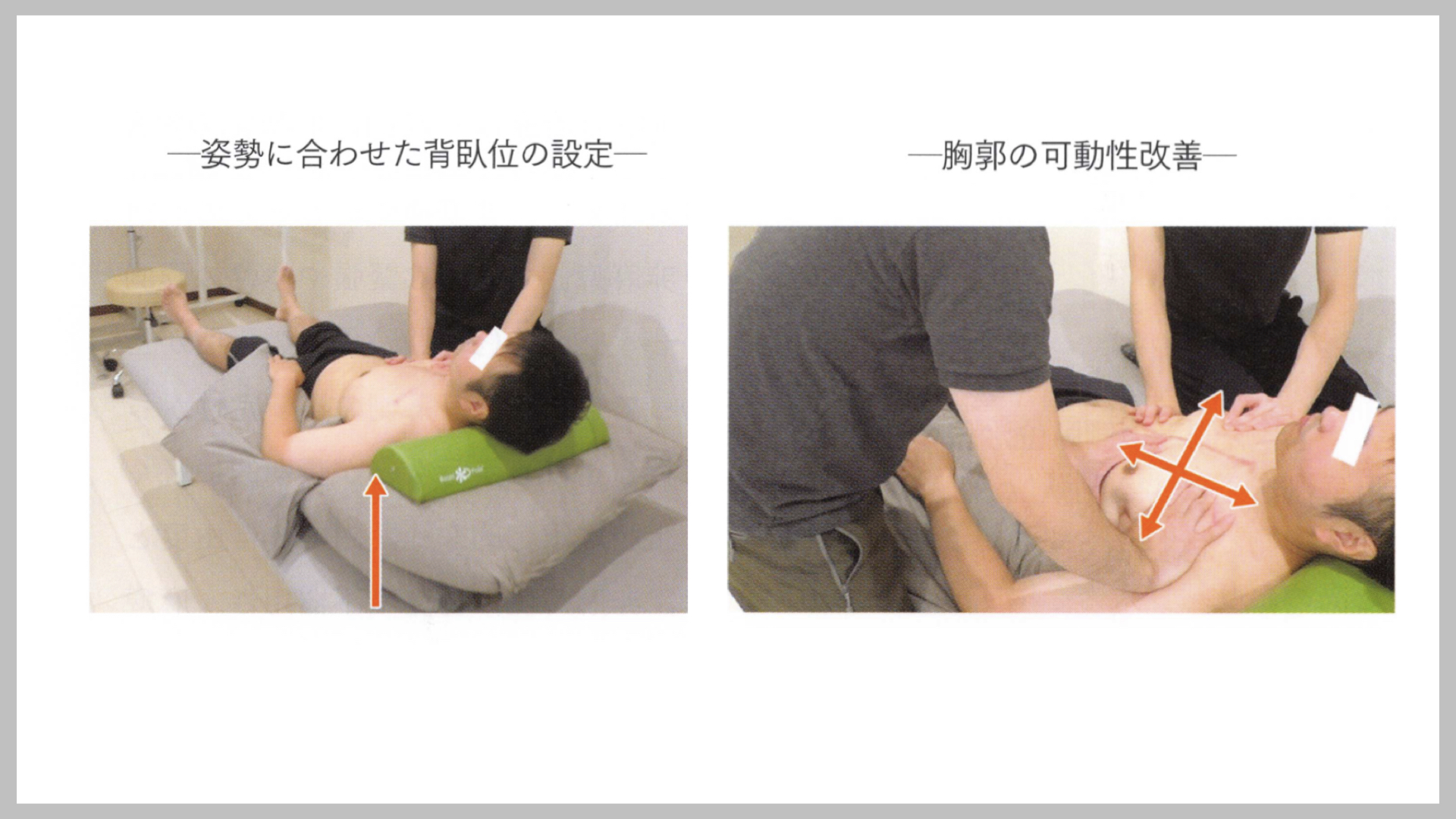
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
-姿勢に合わせた背臥位の設定-
本症例は開胸手術による胸郭の可動域制限や脊柱の伸展制限に加え、脳卒中に伴う両側体幹の低緊張を認めていました.
そのため、背臥位での治療では、枕を背部から重ねることで、脊柱の伸展制限に伴う腰椎前弯を軽減させ、体幹の低緊張が増大しないよう配慮しました.
麻痺側上肢も肩甲骨が重力方向に崩れないよう枕で補正したが,肘関節の屈曲に対して強い短縮が認められました.
結果的に背臥位セッティングのみで肘が完全に緩むことは困難で、上腕筋や回内筋起始部を中心とした機械的な短縮の治療が必要と判断しました.
-胸郭の可動性改善-
背臥位のセッティング後、大胸筋や腹直筋、肋間筋などの短縮をハンドリングのなかで改善させていきました.手術部周囲は筋だけでなく皮層の伸張性も失われ、鎖骨や頸部前面の広頸筋なども手術部の方向に引き込まれ ていたセラピスト2名で安定と運動を意識しながら少しずつ筋の長さの改善を図っていきました.
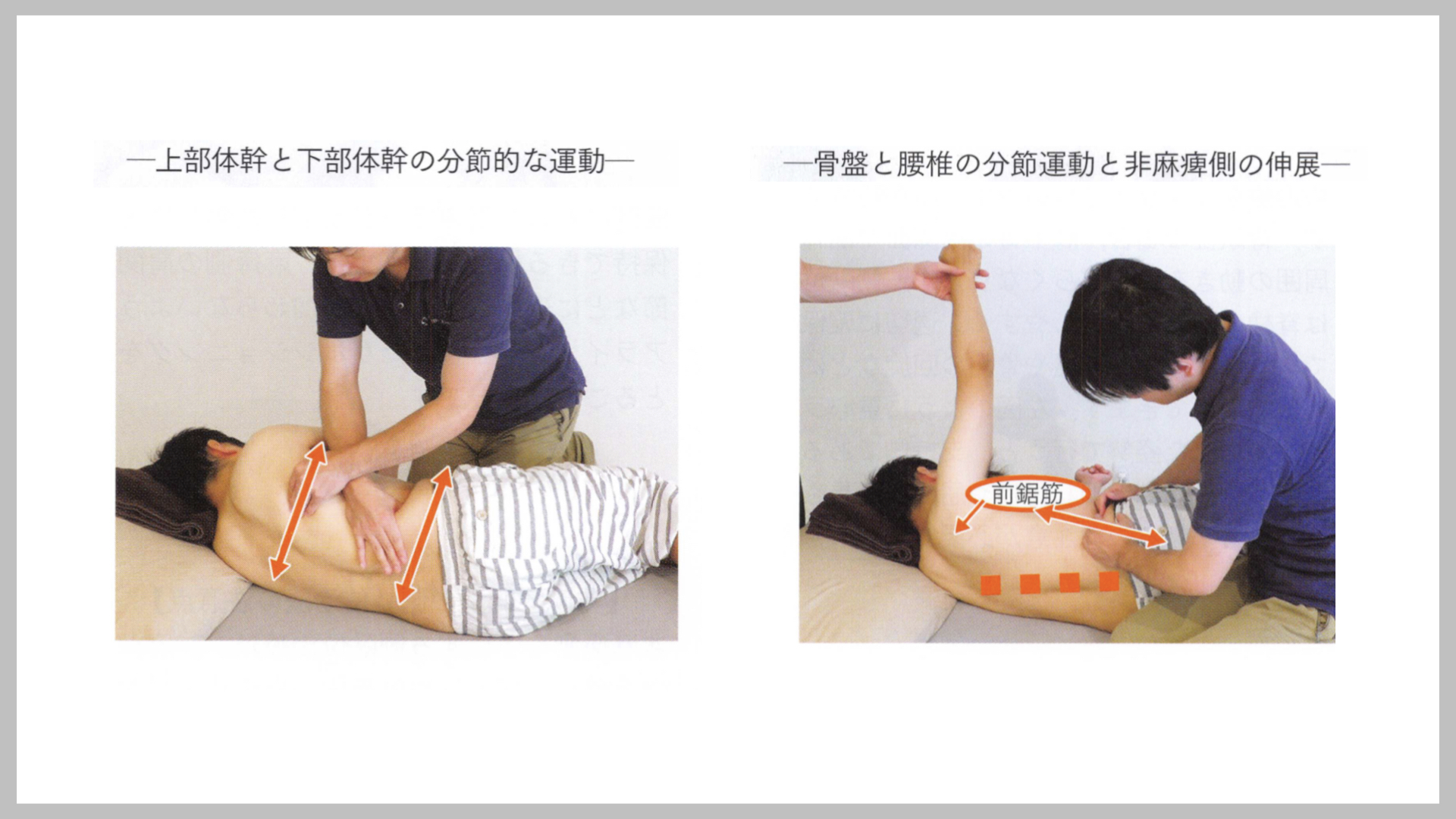
引用:医学書院「脳卒中の動作分析」 金子 唯史 (2018)
-上部体幹と下部体幹の分節的な運動-
背臥位において胸郭部周囲や胸椎を中心とした伸展方向への可動性が得られてきた段階で、非麻痺側の屈曲活動を伸展に促すため、麻痺側を下にした側臥位での治療に変更しました.
側臥位は背臥位姿勢よりも骨盤の回旋運動を誘発しやすく、下部肋骨や腹斜筋の短縮を改 善するうえで有益でした.
短縮の改善だけでなく、 体幹が支持面上で安定したなかで、 骨盤の回旋や肩甲骨の前方突出がコントロールできるようハンドリングにて感覚入力しました.
-骨盤と腰椎の分節運動と非麻痺側の伸展-
骨盤に対し、回旋だけでなく、下制や挙上などコアスタビリティに必要な骨盤帯の安定と腰椎部のダイナミックスタビリティに必要な構成要素を構築していきました.
麻痺側上肢を外転挙上位に安定させておくことで、肋骨下部から上部への運動連鎖、前面に引き込まれた前鋸筋や広背筋のアライメントの後方への定位を構築しやすかった.
非麻痺側の治療介入の重要性
脳卒中の治療は一般的に麻痺側の治療が優先されますが、 非麻痺側にも多くの問題があります.
神経学的には、半球間抑制に伴う非麻痺側の過剰な緊張や体幹の両側性の麻痺により非麻痺側の体幹の弱さやグローバル筋群(表面筋)優位の代償が生じます.
これらに加え、環境因子の問題が加わってきます.麻痺側の不安定性から非麻痺側で代償的に引き込んだり、杖を過剰に押し付ける歩行などが長期的に続くと、非麻痺側の体幹の伸展が困難になります.
上肢は限定的な範囲内での自由度となり,バリエーションが減少します.
そのように非麻痺側に焦点を当てることも重要となります.

【介入後】
背臥位姿勢はベッドに垂直で定位し、 肘関節や手関節が伸展位となりました.上部体幹や骨盤の抗重力活動は軽度改善し、肩甲骨後退も軽減しました.
前腕支持まで重心を移動が可能となり、ベッド縁で引 き込まなくなった.体軸の 回旋と肩甲骨の前方突出の姿勢連鎖(postural chain)が改善し努力量も軽減しました.
骨盤後傾、体幹の屈曲が軽減し、CoMが前方に移動 できるようになってきました. 下腿と足底はリアポジショ ンで床面に測定が接地できるようになりました.
上記治療以外にも体幹や前庭系への介入なども本症例には実施しております.より詳しい治療内容を学びたい方は医学書院「脳卒中の動作分析」に載せておりますので成書をご覧ください.
他の失調症状を有するケースを基に,起き上がりについてYouTube動画にて解説しております.寝返り・起き上がりは患者により多くのパターンを示しますので,少しでも多くのケースから学ぶことは重要です.こちらも併せてご覧ください.

まとめ:片麻痺患者の寝返りと起き上がりの動作分析
今回は、脳卒中(脳梗塞/脳出血)患者の【寝返り・起き上がりの観察ポイント】について解説してきました.少しでも気づきが得られれば幸いです.しかし、臨床では知識では理解していても、実際難渋するケースは多いです.臨床では結果を出せるようにするためには、本物の臨床家に直接症例を通して、可能であればリアルタイムで患者様の同じ肌を通して教わることが大切です.
現在はコロナ渦で症例を通した講習は行いづらいですが、ストロークラボでは、代表金子をはじめラボスタッフによるハンドリングや臨床推論、脳科学講座を開いております.
神経系リハビリテーションには数多くの種類がありますが、STROKE LABは姿勢連鎖理論に基づく介入を徹底的に磨き上げています。スタッフ同士の勉強や顧問の直接臨床指導も含め、週に数時間はスタッフ教育へ投資しています。

日々徹底的な教育を受けているスタッフが直接またはオンラインにて記事や書籍では伝えられない本物の臨床をお伝えしています.臨床における難渋している患者のディスカッションなども行えます.
結果の出せる本物の療法士になりたい方は、是非ラボのドアを叩いてみてください.
また、代表はじめ厳しい採用基準を潜り抜けた実力派のスタッフがお身体の悩みに真摯に向き合い解決いたします.どうぞお気軽にご相談ください.

STROKE LABの療法士教育/自費リハビリを受けたい方はクリック
臨床の結果に悩んでいませんか?脳科学~ハンドリング技術までスタッフ陣が徹底サポート
厳しい採用基準や教育を潜り抜けた神経系特化セラピストがあなたの身体の悩みを解決します

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)