【2022年最新】膝関節の整形外科テスト/ラックマンテスト/前方引き出しテスト/ストレステストなど
Facebook メルマガ登録にて定期的に最新情報を受け取れます。
初めに
今回は脳卒中、パーキンソン病に応用できる膝関節の整形外科的テストについて説明します。
脳卒中を発症し1.2年が経過すると、麻痺側だけでなく非麻痺側膝の痛みを訴える方が増加します。
2020年のアデ二―らの研究1)の報告では下記のように紹介されています.
●48名の脳卒中患者さんの家33.3%が麻痺側の膝の痛みを訴え、12.5%は非麻痺側に膝の痛みを訴えがあった
●膝の痛みと言うのは肩の痛みと共に脳卒中の方には併発しやすいと言われおり、重症の患者さんよりも軽度から中等度の麻痺の方が膝の痛みを多く訴えやすい
●歩行の距離が伸びてくることで膝の痛みも影響が出ているにではないかと考えられる
膝の痛みの種類は主に関節炎が挙げられます。その他に膝蓋上の滲出液(滑液)滑膜炎、変形性膝関節症の中でも内側外側骨棘や内側の血腫隆起、軟骨の厚みの低下、鵞足領域の炎症などがあります。麻痺側だけではなく、非麻痺側にも整形外科的な原因が生じていると報告されています。
中枢神経系に関わる療法士は整形外科家の評価を苦手とする療法士も多いです。もし担当の患者様が痛膝の痛みを訴えたときに評価できることで、医師とディスカッションや診断のサポートにつなげることも可能です。
歩行の動作分析
5つのポイントに沿って歩行の動作分析を行います。
歩行サイクル:歩行サイクルの異常(つま先のオフやかかとの打撃の異常など)に注意してください。
可動域:慢性関節病変(変形性関節症、炎症性関節炎など)の状況ではしばしば減少します。
足を引きずる:関節の痛み(すなわち、有痛性歩行)、脱力感、または関節の不安定性(例えば、靭帯損傷)を示唆している可能性があります。
脚の長さ: 関節の病状の原因または結果である可能性のある不一致に注意してください。
方向転換:関節疾患の患者は、関節可動域の制限または不安定性のためにゆっくりと方向転換する場合があります。
歩幅の高さ: 歩幅の高い歩行は、腓骨神経麻痺(外傷、手術など)によって引き起こされる可能性のある下垂足に関連しています。
※パーキンソン病の方は方向転換時にすくみ足になることが多いので注意します。
脳卒中患者の歩行が膝に与える影響を下記の記事でも紹介しています!併せて読んでみてください!
静的立位評価
①前面の評価ポイント

・傷跡:患者の過去の手術歴を知る手がかり(例:関節鏡のポート挿入部位)、過去の関節外傷を示す可能性があるため、傷跡の位置を観察します。
・あざ:最近の外傷や自然発生的な人工関節症を示唆します(抗凝固剤を使用している患者や血友病などの血液凝固障害のある患者など)。
・腫れ:片側の腫れを示唆するような膝関節の大きさの非対称性の証拠があれば注意します(例:胸水、炎症性関節症、敗血症性関節炎、血行性関節症)。
・乾癬プラーク:一般的に伸展面に見られ、乾癬性関節炎のリスクが高いため注意が必要です。
・膝蓋骨の位置:膝蓋骨は通常膝関節の中央に位置しており、この中央の位置からずれている場合は、膝蓋骨脱臼または亜脱臼(すなわち部分脱臼)の可能性があります。
・膝の外反変形:大腿骨に対して脛骨が外向きになっており、その結果、膝が外側に位置ようになっています。
・膝の内反変形:脛骨が大腿骨に対して内側に曲がっており、その結果、足が曲がっているように見えます。
・大腿四頭筋の萎縮:大腿四頭筋の大きさの非対称性に注意してください。これは、廃用性萎縮または下位運動ニューロン病変に起因する可能性があります。
②側面の評価ポイント

・伸展異常:膝の過伸展は、十字靭帯損傷に二次的に発生する可能性があります。
・屈曲異常: 膝関節における屈曲変形は、前の外傷や炎症状態または神経疾患に二次的な拘縮の可能性があります。
・足部の評価:足部のアーチ、前足部の変形があるか評価します。
③背面の評価ポイント

・傷跡:以前の外傷や手術を示す傷跡を探します。
・筋力低下:大腿部や下腿部のコンパートメント後部の筋肉が非対称になっていないか検査し、廃用性萎縮や下部運動ニューロン病変を示唆します。
・膝窩の腫れ:Baker嚢胞や膝窩動脈瘤などの原因が考えられる(通常は拍動性)。
検査開始前

評価前に事前説明を実施する
①手を洗い、必要に応じて防護服の着用を行います。
②患者へ自己紹介を行い、患者の名前と生年月日を確認します。
③診察が何を含むのかを簡単に説明を行い、試験を進める同意を得ます。
④患者の足を適切に露出させます。検査を受けていないときに患者を覆う毛布を提供する。
⑤臨床検査を進める前に、患者に痛みがあるかどうかを尋ねます。
温度評価と左右差の比較
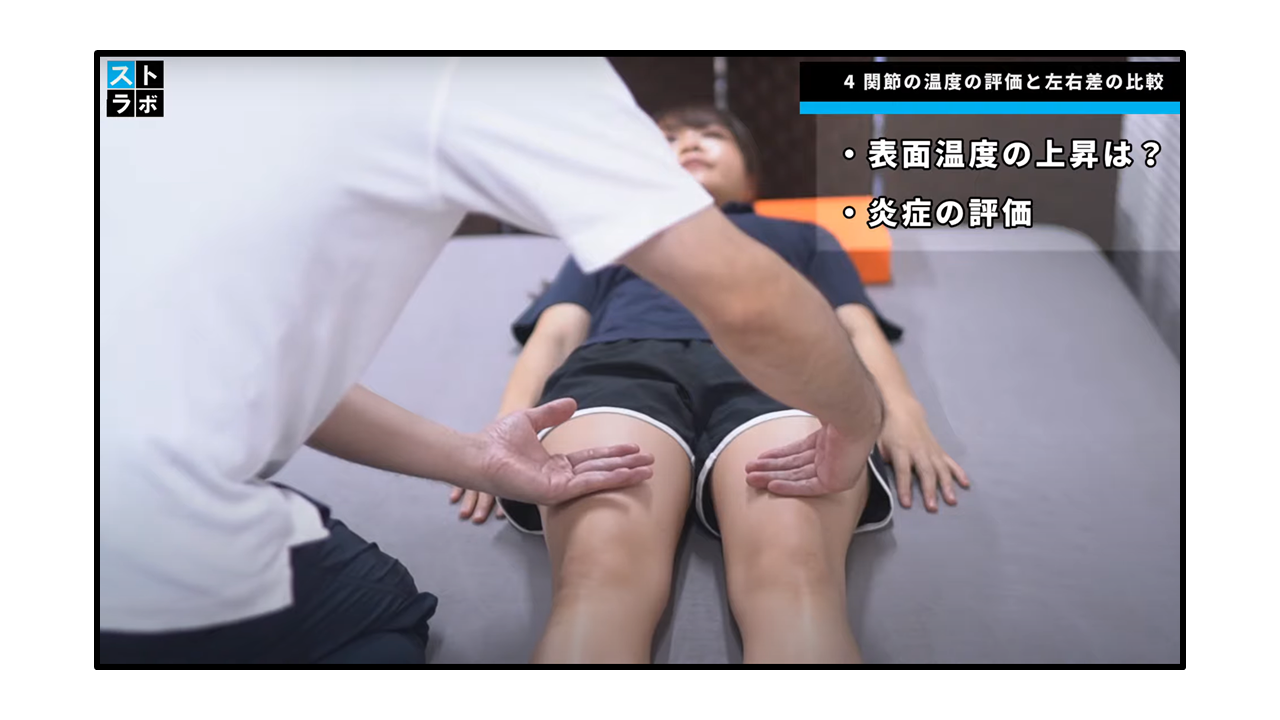
【検査肢位】背臥位で実施します。
【検査方法】手の後ろを使用して膝関節温度を評価し比較します。
【判定基準】関節の温度の上昇は、特に腫脹および圧痛と関連する場合には、敗血症性関節炎、炎症性関節炎、痛腫または偽合の可能性があります。
エビデンス
JainNBら²⁾の研究報告では感度は0.7、特異度は0.81 と報告されています。
膝関節伸展位での膝蓋骨周囲の触診
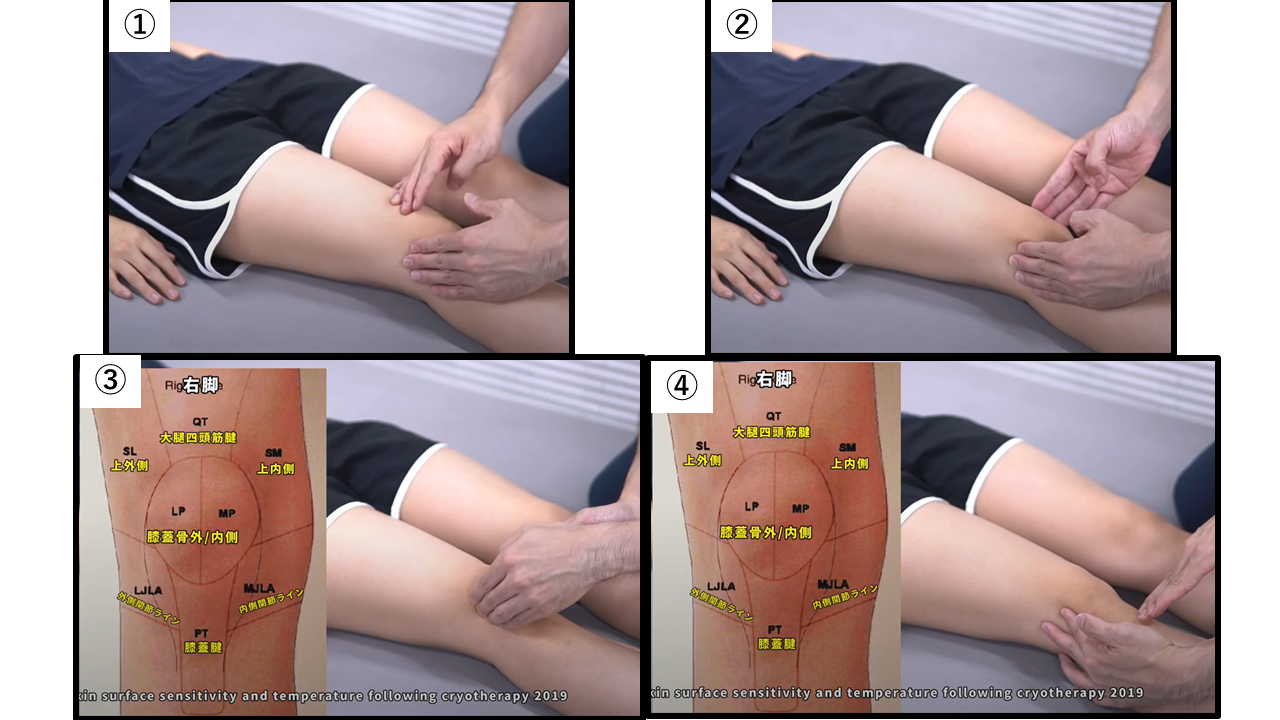
【触診部位】
①大腿四頭筋腱②膝内側の境界③膝外側の境界④膝蓋腱の位置を見ます。
【ポイント】
大腿四頭筋から膝蓋骨腱の滑走不全や筋長はどうか、膝蓋骨の不安定性はどうか、膝蓋骨の可動性低下はどうか、滲出液の貯留はどうか、部位による圧痛はどうか、左右差はあるかを見ていきます。
膝蓋骨跳動テスト(ballottement of patella test)
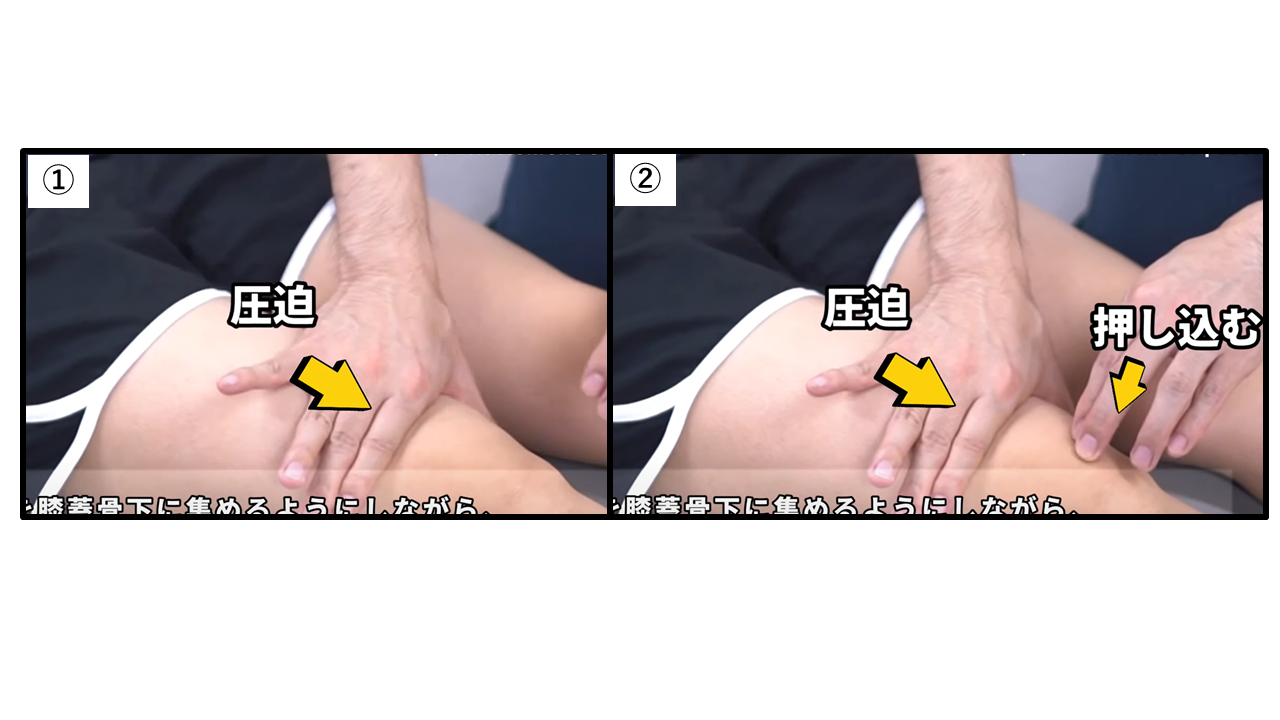
膝関節に水腫や血腫が溜まっているか評価するテストです。
【検査肢位】背臥位
【検査方法】
①膝伸展位で滑液を膝蓋骨下に集めるように膝蓋骨方向に圧迫を加えます。
②一方の手で膝蓋骨を大腿骨に押していきます。
【判断基準】滑液の貯留が認められた場合、もしくは検査時膝蓋骨が沈みこむ感触があり、膝蓋大腿関節面での衝突音やクリック音が聞こえた場合は陽性と判断されます。
エビデンス
Maricarら³⁾の報告では、感度が18.2~85.7%、特異性35.3~93.3%と報告されています
ワイプテスト
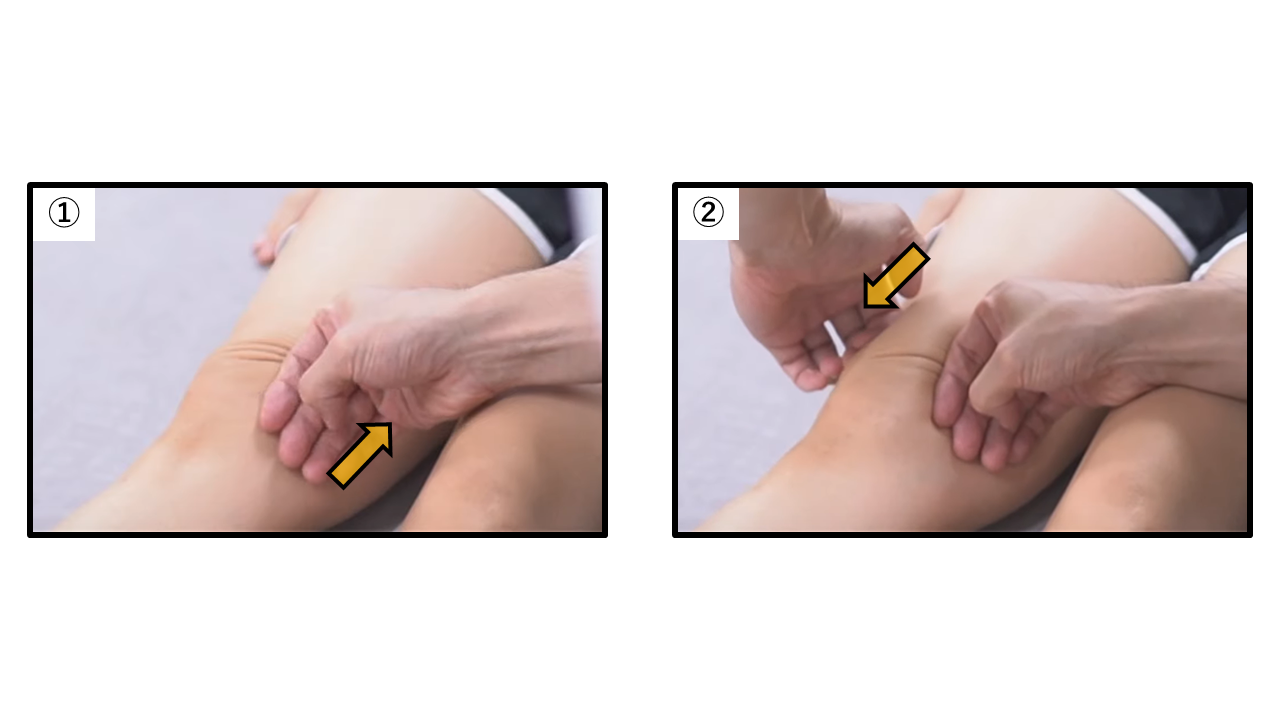
膝関節の関節包内に腫脹があるかどうか確認するためのテストです。膝蓋タップ法を用いて明白ではない小関節の流出を同定するのに役立つ可能性があります。
【検査肢位】背臥位
【検査方法】
①膝関節伸展位にて検査者の手背部で膝蓋骨内側下方から上方に向かって圧迫しながら移動させていきます。
②他方の手で膝蓋骨外側の上方から下方に向かって強めに擦るように行います。擦る動作は繰り返し行っても構いません。
【判断基準】膝蓋骨内側下方に関節液が流れ込むと少しだけその部分に膨隆が認められた場合、陽性と判断されます。
エビデンス
Lynne Patterson Sturgillら⁴⁾は、スワイプテストの評価者間信頼性が非常に高く(қ = 0.75)[、最大可能なkappa scoreの割合として観察され、一致率は73%と報告しています
膝関節90°屈曲位での触診
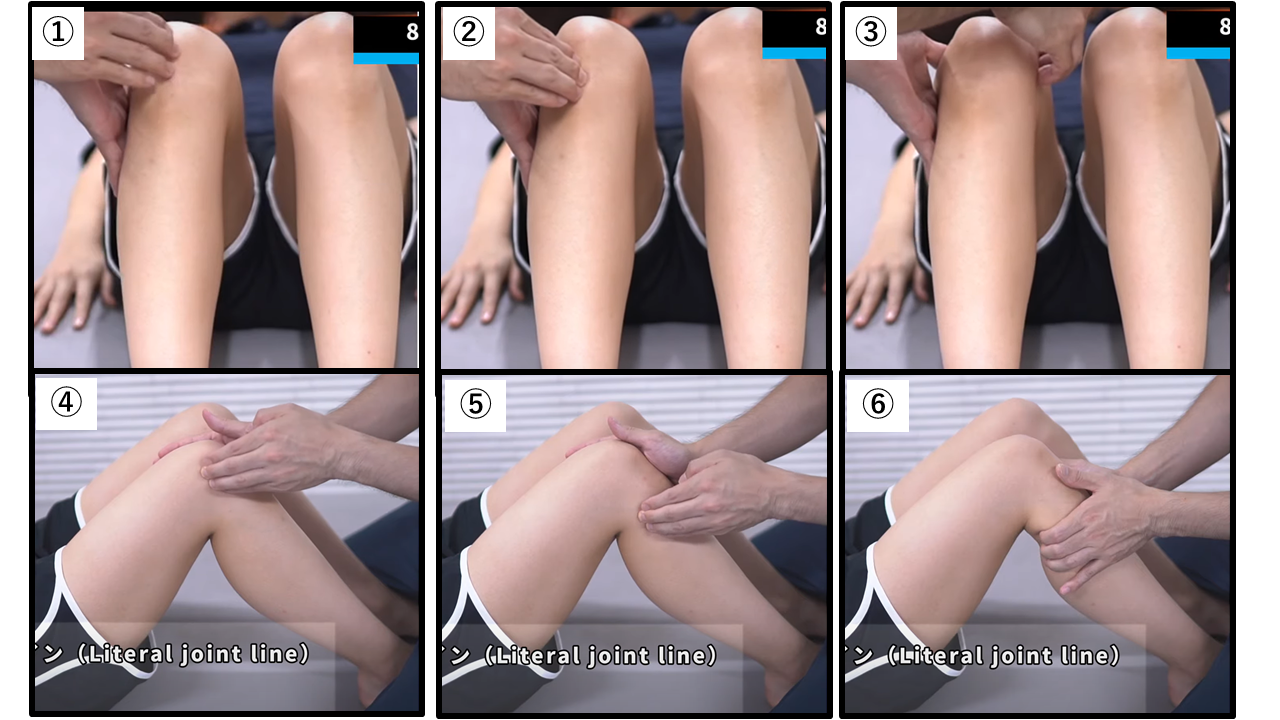
【検査肢位】背臥位
【評価するポイント】
①膝蓋骨の位置:腱炎の可能性があるため、膝蓋靭帯を評価します。
②脛骨隆起:オスグッド・シュラッター病は脛骨結節性由来のもので、圧痛所見があるかないか評価するポイントとなります。
③内側関節ライン(Medial joint line)、外側関節ライン(Literal joint line):骨折、半月板損傷の可能性があるため、評価します。
④側副靭帯:側副靭帯損傷の可能性があるため評価します。
⑤腓骨頭:骨折の可能性があるため、アライメントを評価します。
⑥膝窩:膝窩の触診を行いベーカー嚢胞の存在を示す腫脹があるか評価する。
膝周囲の周径で左右を比較
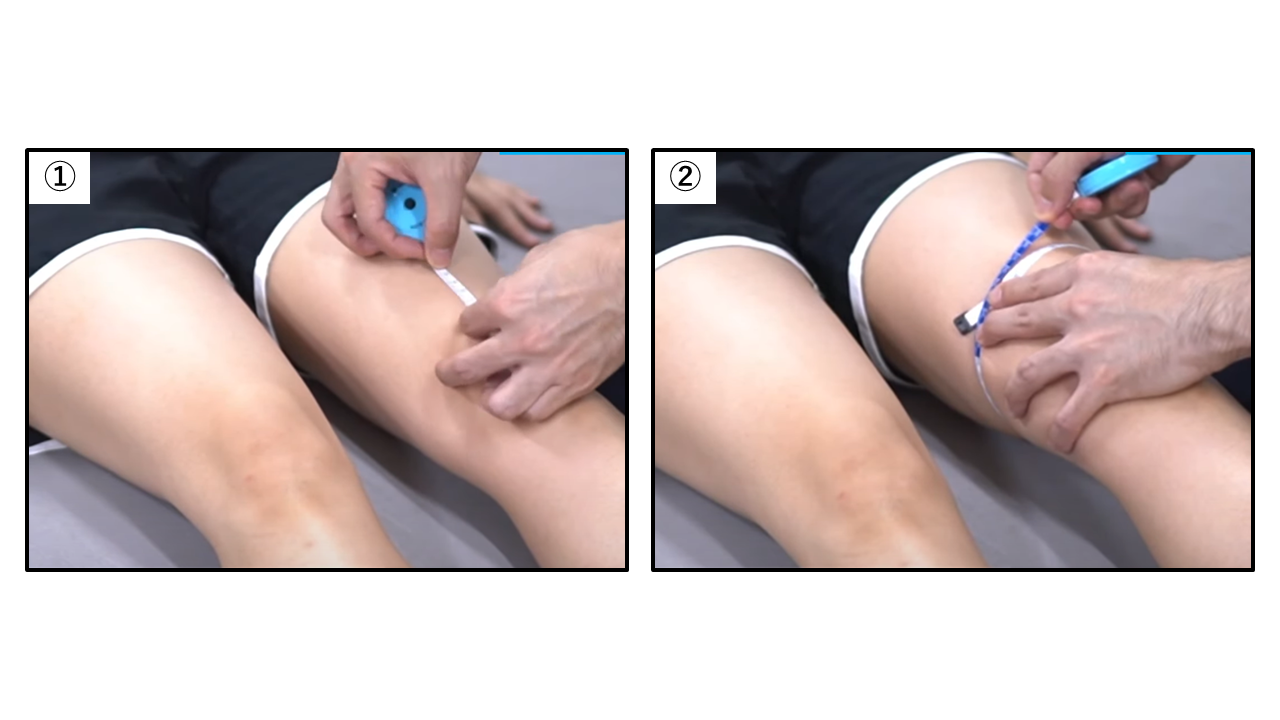
【検査肢位】背臥位
【検査方法】
①膝蓋骨上縁より5㎝上あるいは脛骨粗面より20cm上を計測します。
②大腿部の周径を計測します。
自動運動による膝関節屈曲運動(正常角度は0°から140°の範囲)

関節の動きの範囲に制限があることに注意し、不快感の兆候を探します。
【検査肢位】背臥位
【検査方法】
脳卒中患者の場合、特に運動パターンや代償(頸部や腰背部など)をしっかり観察します。
他動運動による膝関節屈曲運動
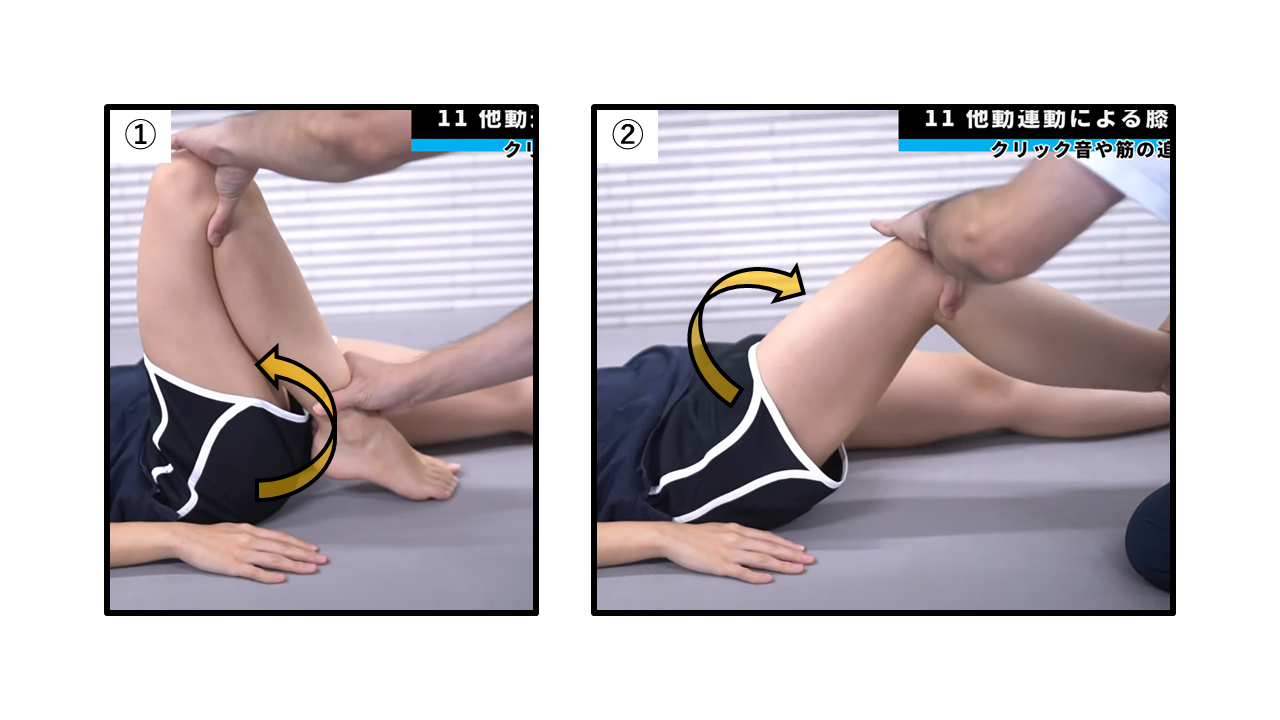
【検査肢位】背臥位
【検査方法】
①膝関節を他動にて屈曲運動に誘導していきます。最終屈曲時に大腿四頭筋や膝蓋下脂肪体に痛みがないか評価します。
②伸展運動も行います。
脳卒中の場合、非麻痺側がリラックスできているかなど観察しながら行います。
【判断基準】
他動での運動時膝の不快感があるか評価します。
他動運動による膝関節伸展運動

【検査肢位】背臥位で行います。
【検査方法】
検査者は膝関節を伸展方向に誘導していきます。この時ハムストリングスの停止部分や腓腹筋起始部、鵞足部を評価しながら行います。一側のみではなく、反対側も評価します。
【診断基準】
過度の膝の過伸展は、膝関節の靭帯の完全性に影響を与える病理を示唆する可能性があります。
アプレイコンプレッションテスト
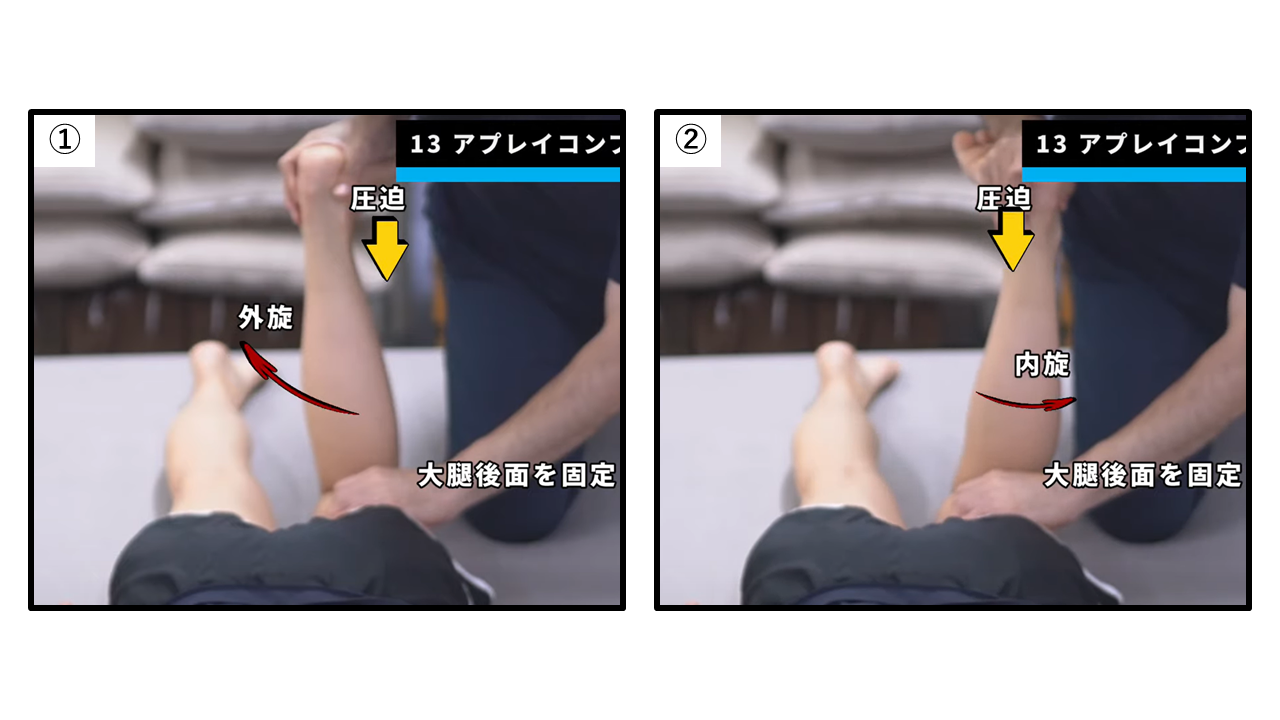
【検査肢位】腹臥位
【検査方法】
被験者は膝関節屈曲位にて大腿部を固定し、下腿に①外旋動②内旋運動を加えます。
【判断基準】
膝関節に痛みが生じた場合や反対側と比べ可動域が小さい場合は陽性となります。下腿内旋位の疼痛は外側半月板損傷、外旋位の疼痛は内側半月板損傷が疑われます。
エビデンス
Hegedus⁵⁾の研究報告によれば、感度と特異度がそれぞれ60%と70%と報告されています
膝の半月板の構成について
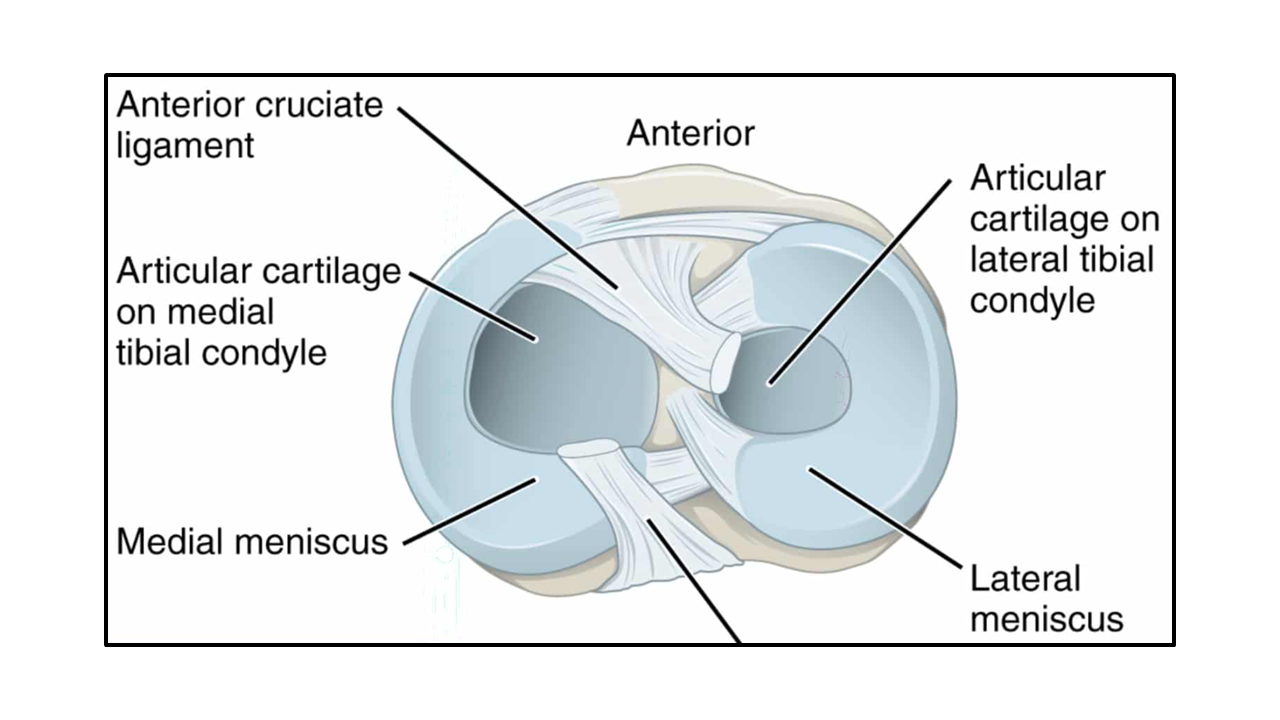
膝の半月板は、三日月形をした2つの繊維軟骨組織で構成されており、膝関節を安定させ、大腿骨と脛骨の間の摩擦を分散させる機能を持っています。半月板の損傷は、サッカーなどで膝を急激にひねった際に半月板組織が断裂することで起こります。半月板損傷の一般的な症状は、突然始まる痛み、ポッピング感覚、膝関節のロックや不安定さなどがあります。
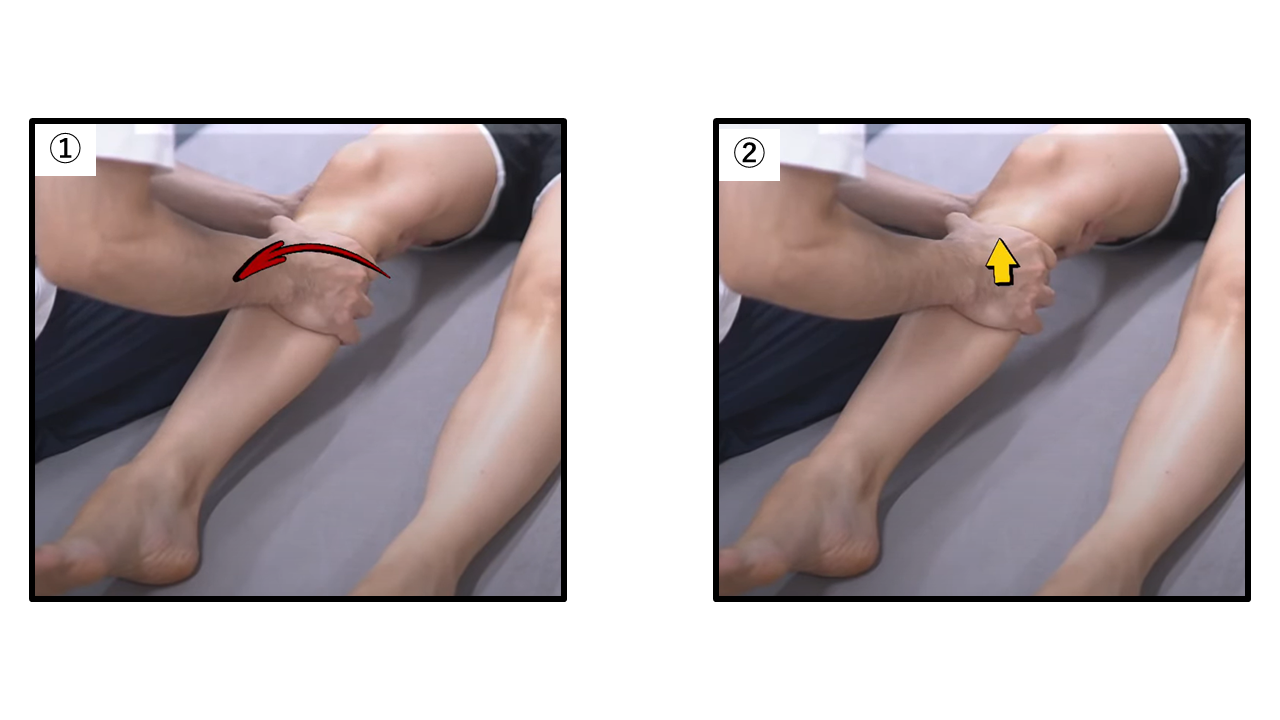
前方・後方引き出しテスト

前十字靭帯、後十字靭帯の損傷に対し評価する検査。
【検査肢位】背臥位
【検査方法】
①被験者は膝関節屈曲90度にて足底を接地します。脛骨前上面を把持し、前方に引き出すように行います。
②把持位置は変えず後方に押し込みます。
【判断基準】
異常な可動性があれば陽性と判断され、前十靭帯、後十靭帯損傷を疑います。
エビデンス
Benjaminse Aら⁶⁾の研究報告では、前引き出しテストは感度と特異性0.92と0.91で、慢性的な状態を識別するためのより効果的なテストとして同定されています
前十字靭帯の記事は下記でも紹介しています。併せて読んでみてください!
膝の十字靭帯の解剖
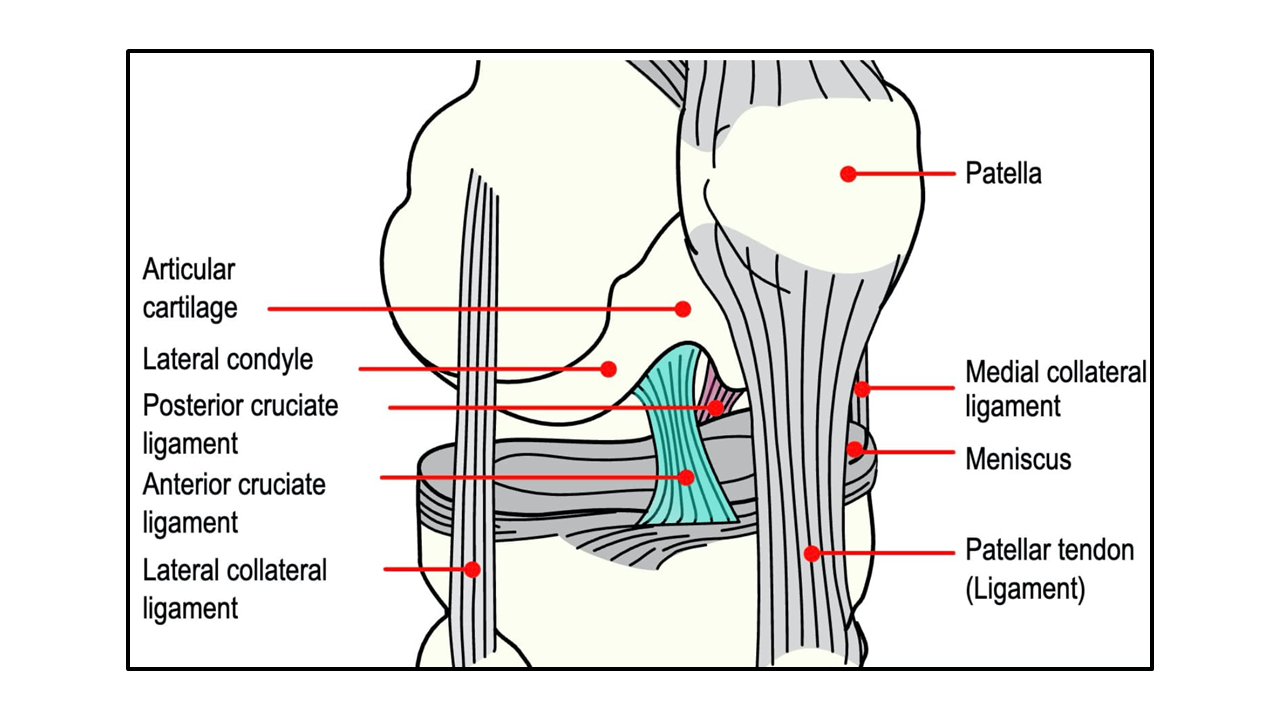
膝の十字靭帯には、前十字靭帯(ACL)と後十字靭帯(PCL)があります。
ACLは、大腿骨遠位部に起始をもち、脛骨の軟骨間部の前方領域に付着します。ACLの主な目的は、脛骨の前方亜脱臼を防ぎ、膝関節を安定させることです(すなわち、大腿骨に対する脛骨の前方変位を防ぐ)。ACLの損傷(つまり断裂)は、一般的に、患者が脚を着地した後、すぐに反対方向に回転して、外旋損傷を起こした場合に起こります(例:サッカー)。
PCLは、大腿骨内側顆に起始をもち、軟骨間部の後方領域に付着します。PCLの主な目的は、脛骨後方亜脱臼を防ぎ、膝関節を安定させることである(すなわち、大腿骨に対する脛骨の後方変位を防ぐ)。PCLの損傷は、通常、膝関節の過屈曲(例:膝を曲げた状態での転倒)によって起こります。
ACLとPCLは互いに交差しており、十字型を形成しています(cruciateのラテン語訳は「十字型」)。
ラックマンテスト(Lachman`s test)
前十字靭帯(ACL)の弛緩性または損傷の評価する検査です。
【検査肢位】背臥位
【検査方法】
①膝関節屈曲30度位にします。大腿部を一方の手で固定し、他方の手で脛骨近位部を内側から把持します。
②下腿を外旋方向に誘導しながら前方へ引き出します。
【判断基準】
反対側と比較して可動性が大きい場合陽性と判断され、前十字靭帯や後斜走靭帯の損傷が疑われます。
エビデンス
Katzら⁷⁾の報告では、77.7%の感受性および95%の特異性の急性ACL破裂の診断精度を有することを報告しています(検査の2週間以内)。亜急性/慢性ACL破裂(検査前2週間以上)の診断精度を84.6%の感度と>95%の特異性を有すると報告しています
varus test(外反/内反ストレステスト)
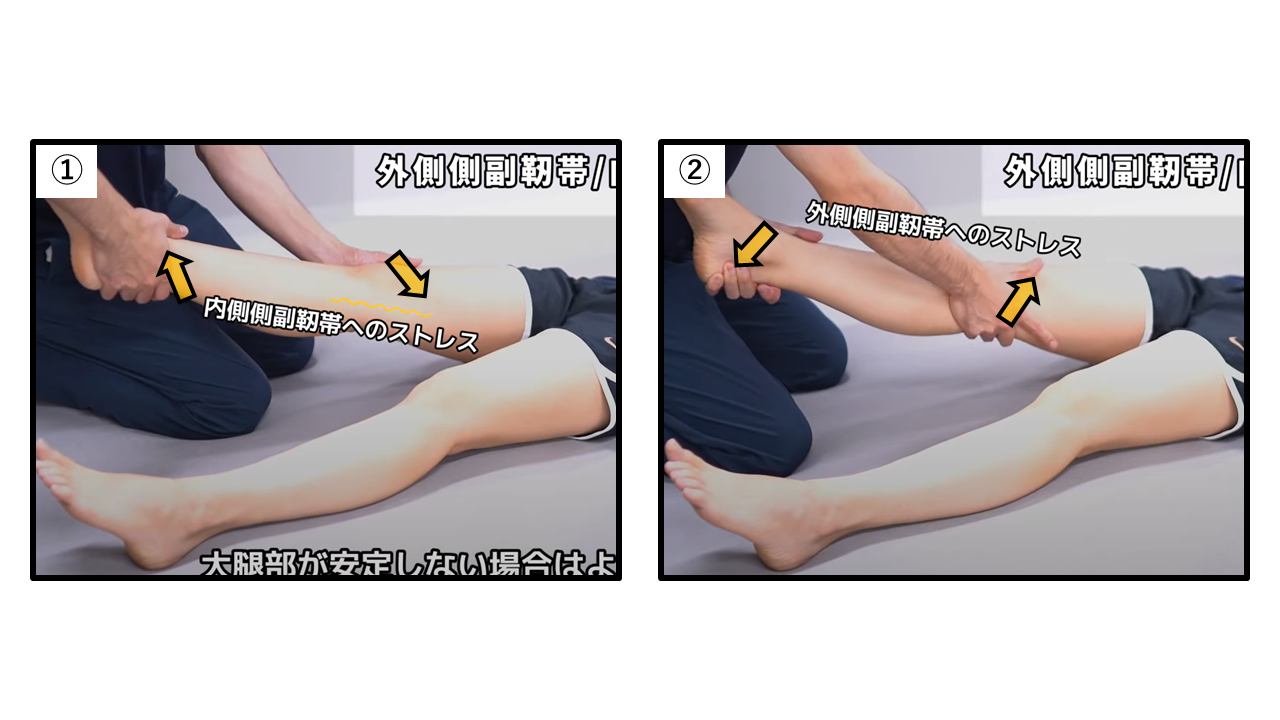
膝関節の内側側副靭帯、外側側副靭帯の損傷を評価します。
【検査肢位】背臥位
【検査方法】
膝関節伸展位にて大腿部を固定します。
①膝関節に内反ストレスをかけていきます。
②膝関節に外反ストレスをかけていきます。
【判断基準】
痛みや反対側に比べ可動性が大きい場合陽性と判断され、内側側副靭帯、外側側副靭帯損傷が疑われます。
【ポイント】
大腿骨が安定しない場合は、より膝関節付近を把持した方がより評価が行いやすいです。
膝の側副靭帯の解剖
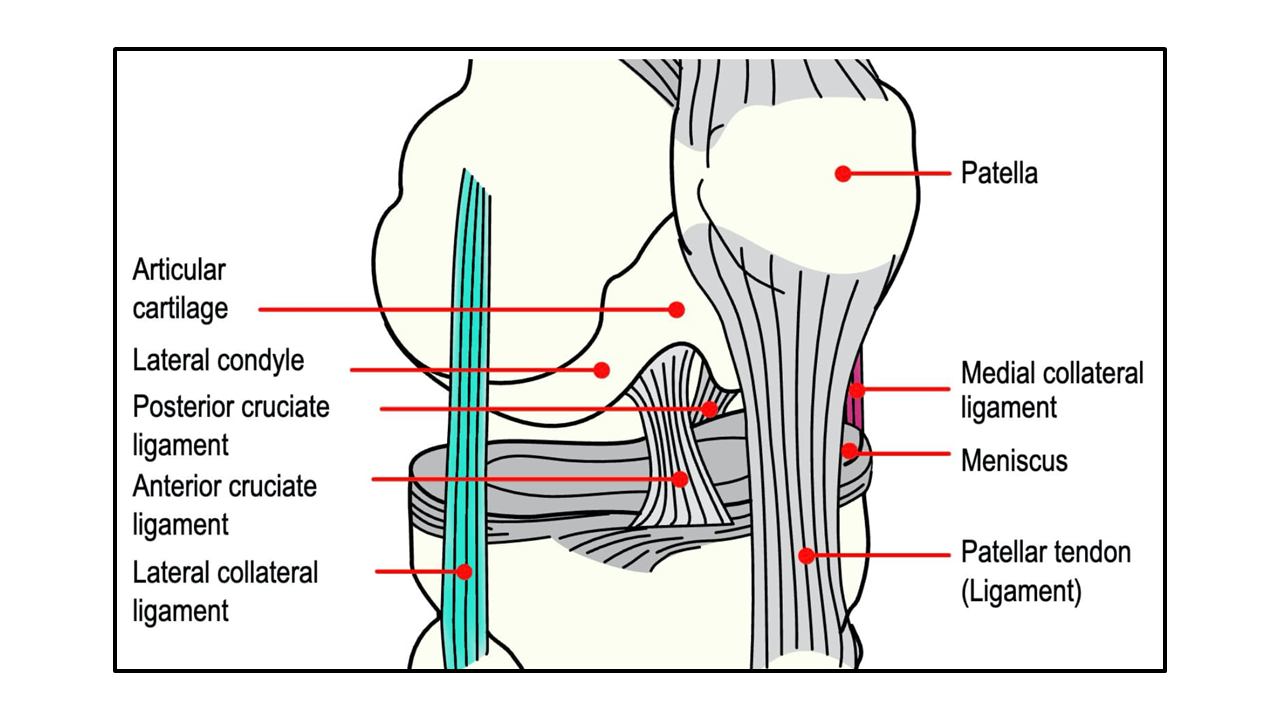
膝の側副靭帯には、内側側副靭帯(MCL)と外側側副靭帯(LCL)があります。
MCLの主な機能は、膝を内側に押す外力に抵抗して、膝を安定させることです。MCLの損傷は、一般的に、膝を部分的に曲げたときの過度の外力に続いて起こります(例えば、膝関節の外側に直接打撃を受けた場合など)。
LCLの主な機能は、膝を横方向に押す内力に抵抗して膝を安定させることです。LCLの損傷は、通常、過度の斜行力(例:膝関節の内側への直接打撃)に続いて起こります。
評価終了後の説明

診察が終わったことを患者に説明します。患者さんの時間に感謝します。
防護服を適切に処分し、手を洗ってください。調査結果を要約します。
実際の臨床
【発症10年 膝の荷重時痛に対するセラピー】
発症して10年経過された方の一か月の介入後の歩行の変化です。介入時非麻痺側側の腸脛靭帯から膝蓋骨外側にかけた荷重時痛が出現していました。
非麻痺側膝蓋骨の動きも悪く、ハムストリングスの短縮や大腿四頭筋の過剰収縮と短縮が同時に認められた為、膝蓋骨を引き出しながら大腿部と下腿の動きの再現性や自由度を上げていきました。結果として、一か月で歩容の変化が認められました

セラピーの詳細はYOUTUBEで確認↓↓↓
【立ち上がり動作での膝内側部痛】
立ち上がり動作時右膝内側部に痛みが認められていた症例です。長い期間同じ動作パターンで続けてきた結果、縫工筋の停止部、内転筋群の停止部の動きが悪く、膝中央部の滲出液が少し認められ、内側部の裂間も認められていました。
全身の動作パターンに対する介入と局所へのセラピー介入を続けていった結果痛みは消失が見られました。

セラピーの詳細はYOUTUBEで確認↓↓↓
歩行パターンの理解
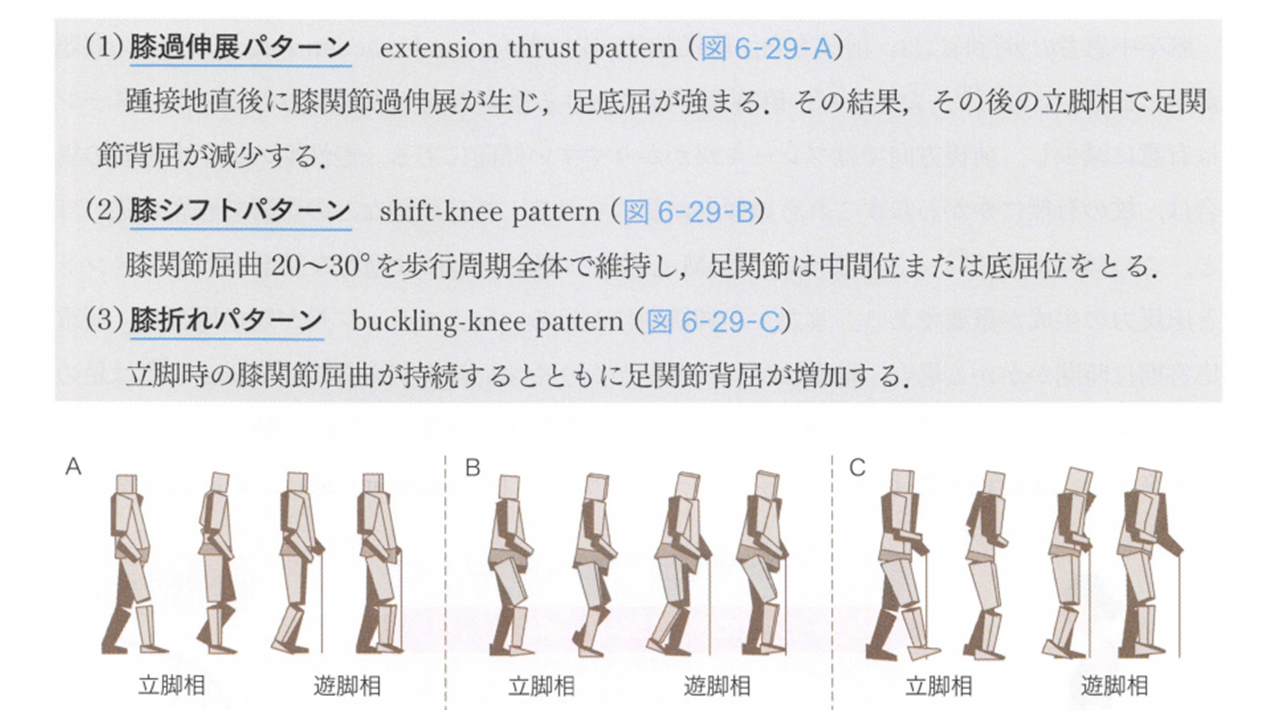
【脳卒中の動作分析 著者:金子唯史】
1996年のDe Quervainら⁸)の報告では、膝に着目した脳卒中の方の歩行パターンを3つに分類されています。
extension thrust pattern(膝過伸展パターン)、shift-knee pattern(膝シフトパターン)、buckling-knee pattern(膝折れパターン) の3つです。
踵接地時に膝の過伸展が出る人もいれば、荷重時に膝の屈曲が立脚中期に出る方、常に膝関節を屈曲に曲げながらシフトパターンを用い、ハムストリングスの過剰な収縮を使って歩行するなど様々なパターンがあります。
一般的にぶん回しの過伸展での歩行といわれますが、細かな評価を実施するとバックニーに入るパターンや、バックニーが入らず膝関節屈曲位で行く方、荷重時に膝関節屈曲が出るパターンなどその人によって動きのパターンが違います。
参考論文
1)Aderibigbe AS, Famurewa OC, Komolafe MA, Omisore AD, Adetiloye VA. Sonographic soft tissue arthritic changes associated with post-stroke hemiplegic knee pain: utility of musculoskeletal ultrasound in a resource-limited setting. Polish Journal of Radiology. 2020;85(1):45-52. doi:10.5114/pjr.2020.93149.
2)2020 Jan 27;85:e45-e52. doi: 10.5114/pjr.2020.93149. eCollection 2020.Sonographic soft tissue arthritic changes associated with post-stroke hemiplegic knee pain: utility of musculoskeletal ultrasound in a resource-limited setting
3)Maricar N, Callaghan MJ, Parkes MJ, Felson DT, O’Neill TW. Clinical assessment of effusion in knee osteoarthritis-A systematic review. Semin Arthritis Rheum. 2016;45(5):556–563. doi:10.1016/j.semarthrit.2015.10.004
4)Sturgill LP, Snyder-Mackler L, Manal TJ, Axe MJ. Interrater reliability of a clinical scale to assess knee joint effusion. J Orthop Sports Phys Ther. 2009 Dec;39(12):845-9. doi: 10.2519/jospt.2009.3143. PMID: 20032559.
5)Hegedus EJ, Cook C, Hasselblad V, Goode A, McCrory DC. Physical examination tests for assessing a torn meniscus in the knee: a systematic review with meta-analysis. Journal of Orthopaedic and Sports Physical Therapy, 2007; 37(9), 541-50.
6)Benjaminse A, Gokeler A van der Schans CP. Clinical diagnosis of an anterior cruciate ligament rupture: a meta-analysis. J Orthop Sports Phys Ther. 2006;36(5):267-88.
7)Katz JW, Fingeroth RJ. The diagnostic accuracy of ruptures of the anterior cruciate ligament comparing the Lachman test, the anterior drawer sign, and the pivot shift test in acute and chronic knee injuries. The American Journal of Sports Medicine 1986;14:88-
8)De Quervain LA, et al: Early robot-assisted gait retraining in non-ambulatory patients with stroke: a single blind randomized controlled trial
脳卒中の動作分析 一覧はこちら
STROKE LABの療法士教育/自費リハビリを受けたい方はクリック
臨床の結果に悩んでいませんか?脳科学~ハンドリング技術までスタッフ陣が徹底サポート
厳しい採用基準や教育を潜り抜けた神経系特化セラピストがあなたの身体の悩みを解決します

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)