【2025年版】運動主体感と身体所有感に重要な脳部位とは?脳卒中リハビリにおける評価から治療アプローチまで
論文を読む前に
運動主体感・身体所有感の基礎
金子先生:
「丸山さん、運動主体感と身体所有感の違いについて説明できますか?」
丸山さん:
「えっと、運動主体感は、自分がその動きを引き起こしていると感じる感覚、身体所有感は、自分の身体の一部であると認識する感覚ですよね。」
金子先生:
「その通りです。運動主体感(Sense of Agency)は、運動の計画や遂行時に脳がその運動を自己の意志によるものと認識するプロセスを指します。一方、身体所有感(Sense of Body Ownership)は、自分の身体やその部位が自分自身のものであると認識する感覚を指します。この2つの感覚は、主に脳の前頭前野、補足運動野、一次運動野、頭頂葉の相互作用によって成立しています。
脳卒中患者の場合、この2つの感覚に障害が生じることがよくあります。たとえば、麻痺側の手が自分のものではないように感じたり、運動中の感覚フィードバックが不十分で運動主体感が損なわれたりします。」
脳卒中患者の上肢と下肢における特徴
金子先生:
「上肢と下肢での運動主体感や身体所有感の障害には違いがあります。丸山さん、この違いについて考えたことはありますか?」
丸山さん:
「上肢は物をつかむなどの繊細な動作が多いので、感覚障害が運動に与える影響が大きく、下肢は歩行のようなリズミカルな動作が主なので、主体感よりもパターン生成の問題が重視されるのではないかと。」
金子先生:
「良い指摘です。その通り、上肢では感覚情報の統合が特に重要です。たとえば、触覚や深部感覚が損なわれると、運動の計画と遂行のフィードバックループが崩れ、主体感が低下します。一方、下肢では、歩行時のリズミカルな運動と体幹の安定性が重要であり、特に麻痺側の身体所有感の低下が歩行バランスや荷重配分に影響します。
また、上肢では補足運動野と感覚運動皮質の連携、下肢では脊髄反射や皮質下構造の役割が大きく関与します。これらの違いを理解することで、リハビリのアプローチも変わってきます。」
リハビリでの臨床応用
金子先生:
「では、感覚障害を伴う運動主体感や身体所有感の障害を改善するためのリハビリ方法をいくつか挙げてみてください。」
丸山さん:
「例えば、ミラーセラピーで視覚フィードバックを増強する方法や、麻痺側の触覚刺激を使ったリハビリが考えられます。」
金子先生:
「そうですね。具体的には以下のようなアプローチが有効です:
-
ミラーセラピー:
-
麻痺側が動いているように錯覚させることで、脳の運動主体感と身体所有感を回復させます。
-
特に頭頂葉や補足運動野への刺激が期待されます。
-
-
触覚刺激:
-
麻痺側の触覚感度を高めるため、軽いタッピングや振動刺激を用います。
-
深部感覚を促通することで、身体所有感を強化します。
-
-
バーチャルリアリティ(VR)リハビリ:
-
仮想環境で麻痺側の動きを視覚的に補完し、主体感を高めます。
-
下肢では歩行パターンの補正に利用されることもあります。
-
-
重心移動練習:
-
下肢では、荷重配分を意識した練習が重要です。麻痺側に体重をかける課題を反復します。
-
-
音楽療法:
-
リズミカルな動作を伴う音楽を用いて、動作タイミングの予測と実行を強化します。
-
-
運動イメージトレーニング:
-
麻痺側の動きをイメージすることで、運動主体感を間接的に刺激します。
-
臨床的な応用例
金子先生:
「具体的な症例を考えてみましょう。発症後6か月の右片麻痺患者で、感覚障害と運動主体感の低下が見られる方へのアプローチをどうしますか?」
丸山さん:
「まずはミラーセラピーを導入し、視覚フィードバックを強化します。その後、触覚刺激を取り入れながら、麻痺側の手で物をつかむ課題を進めます。下肢に関しては、荷重配分を均等にするための重心移動練習を取り入れます。」
金子先生:
「良いですね。重要なのは患者ごとに感覚と運動の統合の問題点を評価し、適切な課題を設計することです。また、患者が自分の身体と動きを認識するプロセスを支援することが、最終的な自立とQOLの向上につながります。」
丸山さん:
「はい、理解しました!ありがとうございます。」
論文内容
カテゴリー
タイトル
●運動主体感に重要な脳の部位とは?
●原著はBrain Networks Responsible for Sense of Agency: An EEG Studyこちら
なぜこの論文を読もうと思ったのか?
●脳卒中後の上肢麻痺患者の治療を実施している際に、上手く出来ても他人事のような反応の方がいる。運動主体感・身体所有感に興味を持ち本論文に至った。
内 容
背景
●運動主体感(sense of agency:SA)は自分の行動が自分自身によって生み出されたという感情です。
●SAの神経基盤は、多くの神経画像研究で調査されていますが、特定された領域の機能的接続性はめったに調査されていません。研究目的は、SAに関連するニューラルネットワークを調査することです。
方法
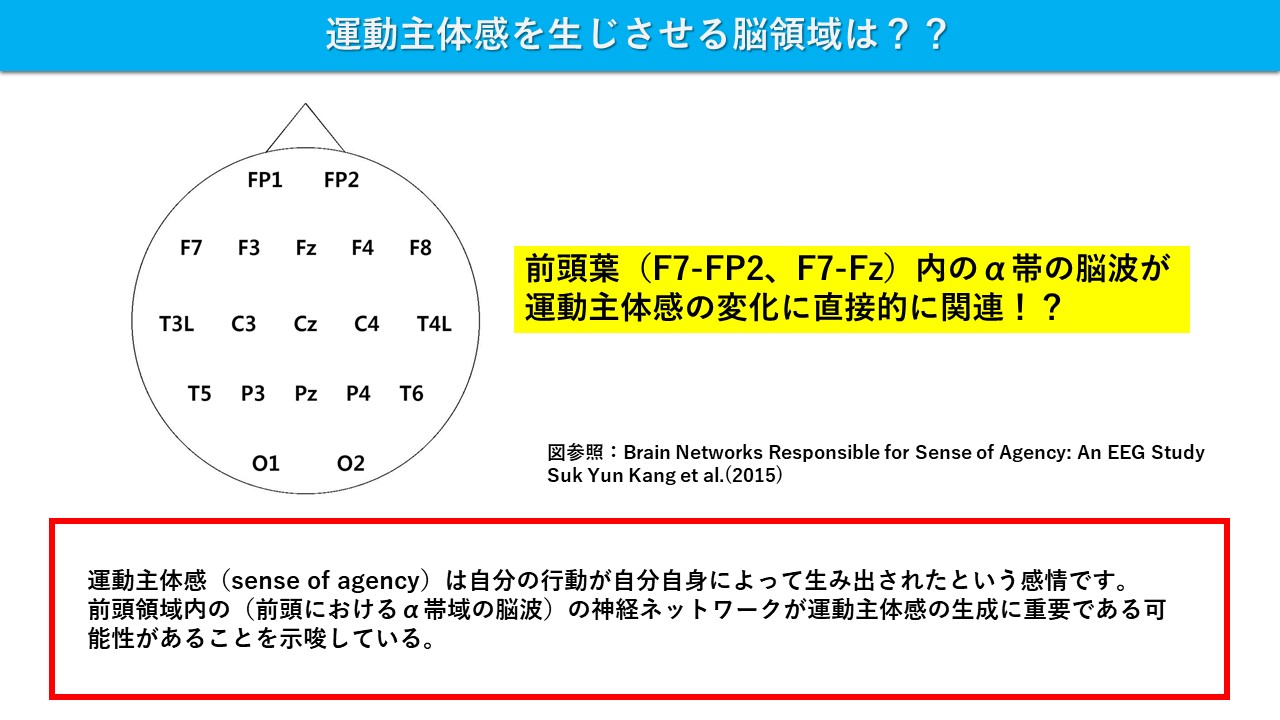
●手の動きのSAは仮想現実で変調されました。脳波(EEG)パワースペクトルと16人の右利きの健康なボランティアのα、β、γ周波数帯域の位相コヒーレンス(波の持つ性質の一つで、位相の揃い具合、すなわち、干渉のしやすさ)によるSA変調に関連する皮質ネットワークを調べました。
●EEG記録の前に、すべての参加者は右手にCyberGloveを装着していました。指の動きからのデータが記録され、コンピューターモニター上の手の画像を制御しました。コンピューター化されたプログラムは、コンピューターによって導入されたランダムな動きと、さまざまな量の動きを組み合わせました。変調には、0%、25%、50%、75%、100%の5つのレベルがありました。0%のコントロールは、参加者が仮想の手をまったくコントロールしていないことを意味します。100%の制御は、参加者が仮想の手を完全に制御していることを示しています。参加者は、モニターで仮想の手を見て、右手の個々の指を1本ずつ曲げるように求められました。2つの異なる課題を実行するように求められました。(1)モニターに仮想の手が現れると、参加者は自分の自由意志と視覚的なフィードバックで指を動かすように求められました。 (2)モニターに「+」が表示された場合、参加者は手の動きなしで「+」を見るように求められました。
●EEG記録が終了した後、EEG電極を取り外し、参加者は快適な椅子に再び座って、視覚的なフィードバックを使用して指の動きを再度実行しました。EEG記録時と同様に%コントロールには5つのレベルがありました。参加者は各レベルのタスクを実行した直後に、仮想の手を制御する感覚を評価するように求められました。0%から100%までの任意の数を報告することができます
結果
●前頭葉(F7-FP2、F7-Fz)内のα帯の位相コヒーレンスは、SAの変化に直接関連していました。前頭領域内の(前頭におけるα帯域の脳波)の神経ネットワークが運動主体感の生成に重要である可能性があることが示唆された。
私見・明日への臨床アイデア

●臨床では、早期から積極的かつ能動的な上肢介入をしないと、練習で上手く言ったとしても他人事のような、まるで他人の手のような反応となりやすい。入院中リハビリを行っているにもかかわらず麻痺側上肢の不使用を生じている場合に所有感・主体感を損ねる印象があり注意が必要である。
脳卒中患者に対する運動主体感・身体所有感を改善するための具体的リハビリ手順
以下は、最新の論文や研究を基にしたアプローチです。運動主体感(Sense of Agency)と身体所有感(Sense of Ownership)は、運動制御や身体感覚の再構築において重要であり、これをターゲットにしたリハビリは脳卒中患者の回復を促進します。
1. 運動主体感を改善するアプローチ
1-1. ミラーセラピー
- 目的: 鏡を用いて健側の動きを視覚的に麻痺側に投影することで、運動主体感を刺激。
- 手順:
- 患者を鏡の前に座らせ、健側の動きを行う(例: 手を握る・開く動作)。
- 鏡越しに健側の動きを観察し、麻痺側が動いている感覚を得る。
- 運動中、患者に動きを意識的に「自分が行っている」と認識させる。
- 頻度: 1日20~30分を週5回。
1-2. 仮想現実(VR)トレーニング
- 目的: バーチャル環境での運動により、主体感を再構築。
- 手順:
- モーションセンサーを装着し、バーチャル環境内で腕や手の動きを再現。
- 簡単なタスク(例: ボールをつかむ、オブジェクトを移動させる)を実行。
- リアルタイムで視覚・聴覚フィードバックを提供。
- 注意点: 患者が視覚と実際の動きの同期を理解できるようにサポートする。
1-3. 強制誘導運動療法(CIMT)
- 目的: 健側を制限し、麻痺側を使用させることで運動主体感を強化。
- 手順:
- 健側の上肢をスリングなどで制限。
- 麻痺側で簡単なタスク(例: コップを持つ、ペンを握る)を繰り返す。
- 動作後に患者へ「その動作を自分が行った」という確認を促す。
- 頻度: 1回1~2時間を週5日、2週間。
2. 身体所有感を改善するアプローチ
2-1. 身体部位再認識トレーニング
- 目的: 麻痺側の身体部位に対する認識を向上。
- 手順:
- 麻痺側の手や足を患者の視界に入れる。
- 患者がその部位に触れたり、他者が触れるのを見せる。
- 触覚刺激を与えた後、部位の感覚を患者に尋ねる。
- 補助ツール: ブラシや柔らかい素材を使用。
2-2. プライオセプション(深部感覚)訓練
- 目的: 深部感覚の再構築を通じて身体所有感を高める。
- 手順:
- 麻痺側の関節を他動的に動かす(例: 肘や膝の曲げ伸ばし)。
- 動作中に患者に「どの方向に動いているか」を答えさせる。
- フィードバックを繰り返し提供。
- 頻度: 1日15分を週5日。
2-3. 振動刺激を用いた感覚刺激
- 目的: 筋紡錘を活性化し、身体所有感を促進。
- 手順:
- 麻痺側の筋肉または腱に低周波振動刺激を与える。
- 刺激中、患者にその部位を視覚的に確認させる。
- 運動と振動刺激を組み合わせて行う。
3. 予測的姿勢制御と組み合わせたアプローチ
- 背景: 身体所有感の改善は予測的姿勢制御(運動前の準備反応)とも関連。
- 方法:
- 患者が麻痺側を使った動作を開始する際に、動作前にその部位の感覚を意識させる。
- 動作中、重心移動や体幹の安定性を補助。
4. 具体的プログラム例
| アプローチ名 | 手順の概要 | 頻度 |
|---|---|---|
| ミラーセラピー | 健側の動きを鏡越しに麻痺側として認識。自分の動きとして意識。 | 1日30分、週5回 |
| CIMT | 健側を制限し、麻痺側の使用を強制。動作後に主体感を確認。 | 週5日、2週間 |
| VRトレーニング | 簡単な動作タスクでバーチャル環境内の動きにフィードバック。 | 週3~4回、1回20分~ |
| 振動刺激 | 筋紡錘への振動刺激を通じて感覚刺激を提供。運動と組み合わせ。 | 1日15分、週5回 |
| 身体部位再認識トレーニング | 視覚および触覚刺激で身体部位の認識を強化。 | 1日15分、週5回 |
注意点
- 患者の認知能力や疲労感を考慮。
- 麻痺側の動作中に過剰な負荷がかからないよう調整。
- 患者が主体感を喪失している場合、無理に感覚入力を増やさず段階的に進める。
新人療法士が運動主体感・身体所有感を改善するためのリハビリを行う際のポイント
新人療法士が感覚障害を有する脳卒中患者に対し、運動主体感・身体所有感を改善するためのリハビリを行う際に注意すべきポイントを以下に挙げます。
注意すべきポイント・注意点
-
患者の運動イメージ能力を事前評価
- 感覚障害がある患者の中には、運動イメージが難しい場合があります。そのため、イメージ能力を評価する簡易テスト(例: MIQ-R、動作模倣テスト)を行い、介入方法を調整します。
-
感覚刺激の強度調整
- 振動刺激や触覚刺激を使用する場合、過剰な刺激は逆効果になる可能性があります。患者の感受性や不快感を逐一確認し、最適な強度を選定します。
-
健側優位にならないようバランスを取る
- 健側ばかりを使う習慣がある患者では、健側優位のパターンが形成される可能性があります。介入中に麻痺側を意識的に使用するタスクを多く含めます。
-
視覚情報の依存を防ぐ
- 鏡療法やVRトレーニングでは視覚に頼ることが多いため、介入後に視覚情報がない状態でも麻痺側を認識できるよう、触覚や深部感覚を同時に刺激します。
-
麻痺側の過剰な筋緊張に注意
- 麻痺側に過剰な努力が加わると、筋緊張の増加や痙縮を引き起こす可能性があります。必要に応じて、ストレッチやリラクゼーションを事前に行います。
-
患者の疲労感を適切にモニタリング
- 感覚障害がある患者は通常よりも早く疲労を感じる場合があります。セッション中は患者の表情や動作の質を観察し、休憩を挟みます。
-
心理的負担の軽減
- 運動主体感を再構築する過程で、患者が「自分が動作を制御できていない」と感じることがストレスとなる場合があります。ポジティブなフィードバックを心がけ、患者の成功体験を積み重ねます。
-
多感覚統合を意識した介入
- 感覚障害の改善には、視覚、聴覚、触覚など複数の感覚を組み合わせたアプローチが有効です。たとえば、触覚刺激を与えながら視覚的な動作観察を行うといった工夫を取り入れます。
-
タスクの段階的進行
- 簡単な動作(例: 手の握り・開き)から始め、徐々に難易度を上げていきます。一度に複雑な課題を与えると挫折感を生むため、成功可能なタスクを選びます。
-
目標設定の共有
- 患者とリハビリの目標を明確に共有することで、主体的なリハビリ参加を促します。患者が自身の進捗を認識しやすいように、小さな目標を設定して達成感を得られる機会を増やします。
補足ポイント
- 環境整備: 介入中は転倒や外傷を防ぐため、周囲の安全確保を徹底。
- エビデンスに基づいた介入選択: 最新の研究に基づいた介入方法を常にアップデート。
- 患者の文化的背景の考慮: 患者の信条や文化に応じてアプローチを柔軟に変更。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)