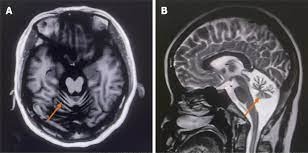
【質問】肺がん後に脳転移して麻痺が出現しました。リハビリテーションや予後はどうなるのでしょうか?
肺がんの予後は?
肺がんによる脳転移の5年生存率:
全体的な統計: 脳転移の 5 年生存率は、肺がんの種類、脳転移の数と大きさ、患者の全体的な健康状態、治療への反応などのいくつかの要因に基づいて大きく異なります。
1. 肺がんの種類:
小細胞肺がん (SCLC): 一般に悪性度が高く、一般的に予後は不良です。 SCLC は脳や他の臓器に転移する可能性が高くなります。
非小細胞肺がん (NSCLC): 腺がん、扁平上皮がん、および大細胞がんが含まれます。 これらのタイプは、特に早期に発見され、標的療法が利用可能な場合には、予後がいくらか良好になる可能性があります。
2. 脳転移の数と大きさ:
単一転移と複数転移: 多くの場合、単一脳転移の方が複数転移よりも予後が良好です。
転移のサイズ: より大きな転移、または重大な圧迫効果や神経学的症状を引き起こす転移は、より悪い予後と関連している可能性があります。
3. 患者の全体的な健康状態 (パフォーマンスステータス):
一般的な健康状態: 全体的な健康状態が良好な患者は、多くの場合、治療に対する耐性が高く、予後が良好である可能性があります。
年齢: 若い患者の予後はわずかに良好である可能性がありますが、これは非常にばらつきがあります。
4. 治療に対する反応:
全身療法の有効性: 肺がんが化学療法、標的療法、免疫療法などの治療によく反応する患者は、予後が良好である可能性があります。
局所治療の成功: これには、脳転移に対する手術または定位放射線手術が含まれます。
5. 分子マーカーと遺伝子変異:
特定の遺伝子変異(NSCLC における EGFR、ALK、ROS1 など)を特定の治療法で標的にすることができ、転帰を改善できる可能性があります。
6. 新たな症状の発症:
麻痺、認知変化、発作などの新たな症状の出現は、生存に影響を与える可能性があります。
生存統計の概要:
一般統計: 歴史的に、肺がんによる脳転移の未治療の生存期間中央値は、1 ~ 2 か月であることがよくあります。 治療を行うと、上記の要因に応じて、この期間が 6 か月以上に延長される場合があります。
治療の進歩の影響: 新しい治療法、特に標的化可能な変異を伴う NSCLC では、一部の患者の転帰が大幅に改善されました。
結論:
これらの詳細はより包括的な全体像を提供しますが、患者と家族が自分の特定の状況における予後を理解するために医療チームと自分の特定のケースについて話し合うことが重要です。 がん治療の進歩は進化し続けており、脳転移の場合でも転帰の改善が期待されています。
肺がんによる脳転移の治療方針:
手術: 転移の数が限られている場合、腫瘍を除去するための手術が選択肢となる場合があります。
放射線療法: これには、多発性転移に対する全脳放射線療法 (WBRT) または少数の小さな転移に対する定位放射線手術 (SRS) が含まれます。
化学療法と標的療法: 肺がんの種類と遺伝子マーカーによっては、特定の薬剤が効果的な場合があります。
免疫療法: 患者によっては、免疫系ががんと戦うのを助ける免疫療法の恩恵を受ける場合があります。
緩和ケア: 症状の緩和と生活の質の向上に重点を置くことも、治療の重要な要素です。
リハビリテーションは?
神経学的評価: 麻痺の程度と、それが運動能力や感覚機能に及ぼす影響を理解します。
身体的評価:筋力、可動域、可動性を評価します。
認知的および感情的評価: 脳転移に起因する認知障害と感情的課題に対処します。
2. 理学療法 (PT):
モビリティトレーニング: 可動域と筋力を維持または改善するためのエクササイズが含まれます。
ポジショニング技術: 褥瘡を予防し、皮膚の完全性を維持します。
歩行訓練: 部分的に可動性がある場合は、安全な歩行とバランスに焦点を当てます。
適応型機器トレーニング: 車椅子、歩行器、その他の補助機器の使用。
3. 作業療法 (OT):
日常生活活動(ADL):食事、着替え、入浴などのセルフケア活動のトレーニング。
適応技術と機器: 日常活動に適応ツールを使用する方法を教えます。
環境の改造: アクセシビリティと独立性を向上させるための家の改造に関する推奨事項。
4. 言語療法:
必要な場合: 言語または嚥下に影響がある場合、コミュニケーションおよび嚥下機能を改善するための治療。
5. 心理的サポート:
カウンセリング:感情的および心理的課題に対処するのを支援します。
サポートグループ: 同様の課題に直面している他の人々とのつながり。
6. 痛みの管理:
投薬:鎮痛のために必要に応じて。
補完療法: マッサージや鍼治療など。
7. 栄養サポート:
食事の評価と計画: 適切な栄養を確保し、嚥下困難に対処します。
8. 定期的なフォローアップと調整:
継続的な評価: 患者の進行状況や状態の変化に基づいて、必要に応じてリハビリテーション計画を調整します。
9. 家族および介護者のトレーニング:
教育: ケアの必要性と患者のリハビリテーションの取り組みをサポートする方法について。
10. 緩和ケアの統合:
症状の管理: 快適さと生活の質を向上させます。
この戦略は、医療チームが患者とその家族と協力して定期的に見直し、調整する必要があります。 特に脳転移のような進行性の状態の場合、リハビリテーションの目標は時間の経過とともに変化する可能性があることを覚えておくことが重要です。 主な目的は、可能な限り独立性と快適さを維持することです。
 STROKE LABでは上記症状に対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。
STROKE LABでは上記症状に対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)