【2024年版】脊柱管狭窄症の診断・治療・リハビリテーションまでを詳しく解説!
脊柱管狭窄症の基礎知識
脊柱管狭窄症とは何か
脊柱管狭窄症は、脊柱管(背骨の中を通る神経の通り道)が狭くなり、神経が圧迫される状態を指します。この状態は、加齢に伴う脊椎の変性や、椎間板の突出、骨の成長などによって引き起こされることが一般的です。脊柱管の狭窄は、腰椎(下部の背骨)や頸椎(首の部分)に最も多く見られます。
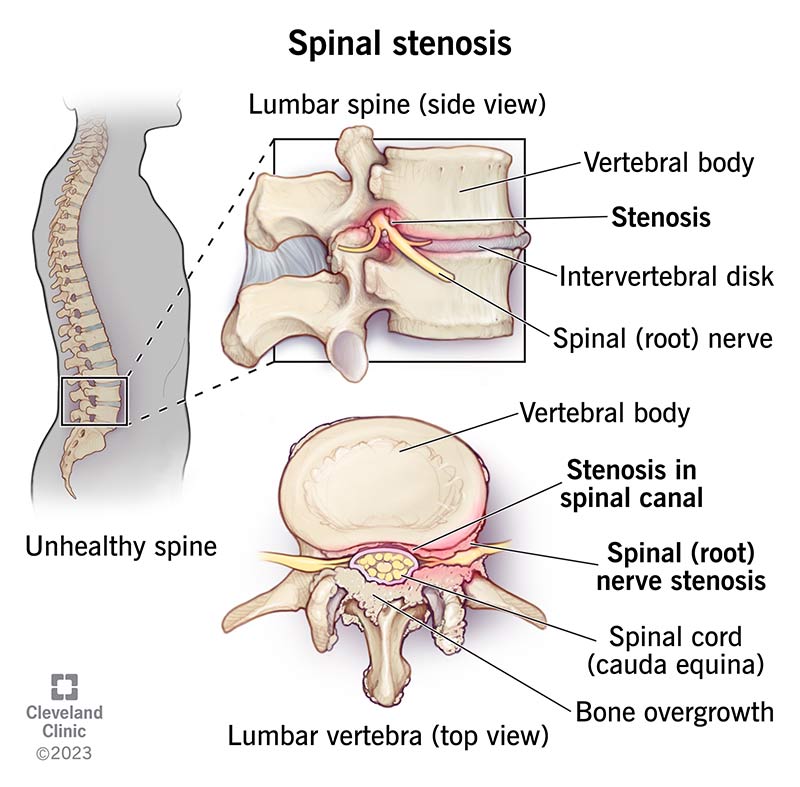 引用:https://my.clevelandclinic.org/health/diseases/17499-spinal-stenosis
引用:https://my.clevelandclinic.org/health/diseases/17499-spinal-stenosis
- Spinal stenosis (脊柱管狭窄): 脊柱の中の通路が狭くなる状態。
- Lumbar spine (side view) (腰椎(側面図)): 脊柱の腰部分の側面からの図。
- Vertebral body (椎体): 脊椎の中心を形成する骨。
- Stenosis (狭窄): 通路や開口部が異常に狭くなっている状態。
- Intervertebral disk (椎間板): 各椎骨間に位置し、クッションの役割を果たす。
- Spinal (root) nerve (脊髄(根)神経): 脊髄から分岐して体の各部に向かう神経。
- Stenosis in spinal canal (脊柱管内の狭窄): 脊柱管内が狭くなっている状態。
- Spinal cord (cauda equina) (脊髄(馬尾)): 脊髄の末端部分。
- Bone overgrowth (骨の増殖): 正常以上に骨が成長し、空間を狭くしている状態。
主な症状と原因
症状:
- 腰痛: 最も一般的な症状で、持続的な痛みや鋭い痛みが特徴です。
- 坐骨神経痛: 腰から足にかけての放散痛が見られます。
- 間欠性跛行: 歩行時に足のしびれや痛みが増し、休憩することで症状が軽減します。
- 感覚異常: 足や腕にしびれやピリピリ感が生じることがあります。
- 筋力低下: 圧迫された神経が支配する筋肉の力が弱くなることがあります。
原因:
- 加齢: 年齢と共に脊椎や椎間板が劣化し、骨棘(骨の突起)が形成されることがあります。
- 椎間板の変性: 椎間板が膨張したり破裂したりして、脊柱管を狭めることがあります。
- 骨性変化: 関節の炎症や肥大が脊柱管の狭窄を引き起こすことがあります。
- 外傷: 急激な外力や外傷が原因で脊柱管が狭くなることがあります。
- 先天性要因: 生まれつき脊柱管が狭い人もいます。
診断方法
脊柱管狭窄症の診断は、患者の症状や身体検査、画像診断によって行われます。以下は主な診断方法です。
- 問診: 患者の症状、病歴、家族歴などを詳しく聞きます。
- 身体検査: 医師が神経学的検査を行い、筋力、感覚、反射の異常をチェックします。
- 画像診断:
- X線: 骨の変形や骨棘の有無を確認します。
- MRI: 軟部組織、神経、椎間板の状態を詳しく見るために使用されます。MRIは脊柱管狭窄症の診断において非常に有用です。
- CTスキャン: 骨の詳細な画像を提供し、骨性変化を評価します。
これらの診断手法を用いて、医師は脊柱管狭窄症の有無を確認し、適切な治療計画を立てます。適切な診断と早期の治療が、患者の症状改善と生活の質の向上に繋がります。
手術の予後
概要
脊柱管狭窄症に対する手術は、神経圧迫を軽減し、患者の症状を改善するために行われます。主な手術法には、腰椎除圧術(椎弓切除術や椎間板摘出術)や腰椎固定術があります。手術の予後は、患者の年齢、健康状態、手術前の症状の重さ、手術技術の熟練度などに左右されます。
予後の評価
-
症状の改善:
- 痛みの軽減: 多くの患者が手術後、腰痛や坐骨神経痛の顕著な改善を報告しています。一般に、90%以上の患者が術後に痛みの軽減を実感します。
- 神経症状の改善: しびれや筋力低下などの神経症状も改善することが多いです。特に間欠性跛行の改善が顕著です。
-
機能回復:
- 日常生活の質: 手術後、患者の多くが日常生活活動(ADL)の遂行能力が向上し、独立性を取り戻すことが期待されます。
- 作業能力: 多くの患者が職場復帰や日常の活動に戻ることができ、生活の質の向上に繋がります。
-
合併症のリスク:
- 感染: 手術後の感染リスクは約1~2%です。適切な術前準備と術後ケアにより、このリスクを最小限に抑えることができます。
- 血栓症: 術後の深部静脈血栓症(DVT)のリスクも考慮する必要があります。予防的な抗凝固療法が推奨されます。
- 神経損傷: 非常に稀ですが、手術中に神経損傷が発生することがあります。経験豊富な外科医による手術がリスクを低減します。
長期的な予後
-
再発のリスク:
- 椎間板の再発や新たな部位での狭窄の発生が考えられます。再発率は約10~20%とされています。定期的なフォローアップと生活習慣の改善が重要です。
-
脊椎の安定性:
- 腰椎固定術を受けた患者は、術後の脊椎の安定性が向上し、長期的な安定した機能を期待できます。一方で、固定術による隣接椎間の病変(Adjacent Segment Disease)の発生も考慮する必要があります。
-
生活の質の維持:
- 継続的なリハビリテーションとセルフケアの指導により、術後の生活の質を高く維持することが可能です。定期的な運動、体重管理、適切な姿勢の維持が推奨されます。
結論
脊柱管狭窄症の手術は、多くの患者にとって有効な治療法であり、痛みの軽減や機能回復が期待できます。しかし、手術の成功は術前の評価、手術技術、術後ケアの質に大きく依存します。患者ごとのリスク評価と個別の治療計画が重要であり、長期的なフォローアップを通じて再発防止と生活の質向上を目指すことが必要です。
リハビリテーションの目標と基本原則
リハビリテーションの目的
脊柱管狭窄症のリハビリテーションの主な目的は、症状の軽減と機能の回復を通じて、患者の生活の質を向上させることです。具体的な目標は以下の通りです:
- 痛みの軽減: 痛みを管理し、日常生活での活動を楽に行えるようにする。
- 機能の回復: 筋力や柔軟性、バランスを改善し、動作能力を向上させる。
- 生活の質向上: 日常生活での独立性を取り戻し、趣味や仕事に復帰するための支援を行う。
リハビリテーションの基本原則
リハビリテーションは、患者ごとの個別のニーズに応じたプログラムを作成することが重要です。基本原則は以下の通りです:
- 個別化: 患者の状態や目標に応じて、個別のリハビリ計画を立てる。
- 段階的進行: 徐々に負荷を増やし、無理なく進める。
- 総合的アプローチ: 身体的なリハビリだけでなく、心理的サポートや生活習慣の改善も含める。
- モニタリングと調整: リハビリの進捗を定期的に評価し、必要に応じてプログラムを調整する。
患者教育とセルフケアの重要性
リハビリテーションの成功には、患者自身の積極的な参加が欠かせません。患者教育とセルフケアは次の点で重要です:
- 知識の提供: 脊柱管狭窄症の理解を深め、自分の症状や治療方法を知ること。
- セルフマネジメント: 痛みの管理や自宅でのエクササイズを続けるための指導。
- ライフスタイルの改善: 健康的な生活習慣を身につけ、症状の再発を防ぐ。
具体的なリハビリテーションの手法
ストレッチングと柔軟性向上のための運動
ストレッチングは、筋肉の柔軟性を高め、関節の可動域を広げるために重要です。以下の運動が推奨されます:
- 腰部ストレッチ: 仰向けに寝て膝を胸に引き寄せる運動。腰の筋肉を緩めます。
- ハムストリングストレッチ: 椅子に座って片足を前に伸ばし、つま先に向かって体を倒す運動。太ももの裏を伸ばします。
筋力強化トレーニング
筋力強化は、脊柱を支えるために必要です。以下のエクササイズが有効です:
- プランク: 腹筋と背筋を強化します。肘を床につけて体を一直線に保つ姿勢を維持します。
- ブリッジ: 仰向けに寝て膝を曲げ、腰を持ち上げる運動。腰部と大腿部の筋力を強化します。
バランスと安定性の向上を目指したエクササイズ
バランスを改善することは、転倒防止や日常生活での安定性向上に役立ちます。以下のエクササイズを試してみてください:
- 片足立ち: 支えを持ちながら片足で立つ練習をすることでバランス感覚を養います。
- スイスボールエクササイズ: バランスボールに座って骨盤を前後左右に動かすことで体幹の安定性を高めます。
これらのリハビリテーション手法を組み合わせることで、脊柱管狭窄症の症状改善と機能回復を効果的にサポートすることができます。

STROKE LABでのリハビリ風景

リハビリテーションにおけるアプローチと戦略
症状管理のための痛み軽減技術
- 物理療法: 熱療法や冷却療法、超音波治療、電気刺激などを用いて、炎症や痛みを軽減します。
- マッサージ: 筋肉の緊張を緩和し、血流を改善することで痛みを和らげます。
- 姿勢改善: 姿勢矯正を行うことで、脊柱への負担を軽減し、痛みの発生を抑えます。
- ストレッチ: 筋肉や腱を柔軟に保つためのストレッチを行い、痛みを予防します。
日常生活活動(ADL)の改善
- 動作の分解と練習: 日常生活で行う動作を細かく分解し、ステップごとに練習します。これにより、複雑な動作がスムーズに行えるようになります。
- 環境調整: 家庭内の環境を整備し、使いやすい配置にすることで、日常生活の動作をスムーズにします。
- エルゴノミクス: 身体に負担をかけずに動作を行うためのエルゴノミクス(人間工学)的アプローチを取り入れます。
補助具や支援デバイスの利用
- ウォーカーや杖: 移動を補助し、転倒を防止します。
- 腰部サポートベルト: 腰を支え、負担を軽減します。
- 座位用クッション: 座位時の姿勢をサポートし、圧迫を軽減します。
- 手すりやグリップ: 自宅内の安全を確保し、移動をサポートします。
リハビリテーションの進捗と評価
リハビリテーションの進捗管理
- 定期的な評価: リハビリテーションの進捗を定期的に評価し、必要に応じてプログラムを調整します。
- 患者の日誌: 患者に日誌をつけてもらい、日々の症状やエクササイズの状況を記録します。これにより、進捗を具体的に把握できます。
- フィードバックセッション: 定期的に患者とのフィードバックセッションを設け、リハビリの効果や感じた変化について話し合います。
効果の評価方法
- 疼痛スケール: 患者に痛みの強さを評価してもらうためのスケール(例:VAS, NRS)を使用します。
- 機能的評価: 日常生活活動(ADL)の遂行能力を評価するためのツール(例:Barthel Index)を使用します。
- 運動機能評価: 筋力、柔軟性、バランス、持久力を評価するための標準的なテストを行います(例:6分間歩行テスト、Timed Up and Go)。
長期的なフォローアップと再発防止対策
- 定期的なフォローアップ: 患者の状態を定期的にフォローアップし、症状の再発を予防します。
- 教育とセルフケア: 患者に継続的なセルフケアの方法を教育し、自宅でも実践できるように指導します。
- ライフスタイルの改善: 健康的な生活習慣の維持を促し、適切な運動や食生活を推奨します。
- 早期介入: 再発の兆候が見られた場合には、早期に介入し、迅速な対応を行います。
これらのアプローチと戦略を組み合わせることで、脊柱管狭窄症の患者がリハビリテーションを通じて症状を改善し、日常生活をより快適に送ることができるようになります。

エビデンス
-
Rehabilitation Outcome Measures for Lumbar Spinal Stenosis: この研究では、腰部脊柱管狭窄症のリハビリテーションアウトカムを評価するために必要なさまざまな領域をレビューしています。主要な領域には、障害、痛み、臨床試験、精神的健康、恐怖回避行動、および生活の質が含まれ、アセスメントには自己報告式のアンケートや尺度の使用に焦点を当てています。研究は、様々なリハビリテーション環境に適した包括的な5領域評価モデルを提唱しています (MDPI)。
-
Consensus on Treatment Pathways for Lumbar Spinal Stenosis: 国際デルファイ研究により、腰部脊柱管狭窄症の患者を3つのフェノタイプに分類し、それぞれに応じた治療オプションを提供する標準化された治療アルゴリズムが確立されました。これには、アドバイス、教育、運動、手技療法、薬物治療、および場合によっては手術などの治療オプションが含まれます (BioMed Central)。
-
Effectiveness of a Specific Rehabilitation Program: 臨床試験では、腰部脊柱管狭窄症および神経因性跛行を持つ患者を対象とした6週間のリハビリテーションプログラムの有効性を評価しています。このプログラムは、下肢の強化、バランスの向上、および腰部脊柱管狭窄症に関する教育セッションを含み、歩行能力と全体的な機能の改善に寄与することが示されています (BioMed Central)。
これらの論文は、腰部脊柱管狭窄症の治療とリハビリテーション戦略を改善し、精密化するための継続的な努力を強調しており、個別化された多面的なケアアプローチの重要性を強調しています。これらは、最新の研究と現場のコンセンサスについての洞察を提供することで、読者にとって価値ある内容となるでしょう。
 STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。
STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)