【2024年版】てんかんの原因・診断・予後・発作後のリハビリテーションのリスク管理まで解説
てんかんの概要
てんかんとは?
てんかんは、脳の慢性的な非感染性疾患であり、繰り返し起こる発作(痙攣)を特徴とします。世界中で約5000万人が影響を受けており、神経学的疾患の中で最も一般的なものの一つです (World Health Organization (WHO)) 。発作は脳内の神経細胞の異常な電気的放電によって引き起こされ、身体の一部または全身に影響を及ぼすことがあります。また、意識喪失や排泄の制御喪失を伴うこともあります 。
てんかんの種類
てんかんは、異なる種類の発作に基づいて分類されます。2017年に国際抗てんかん連盟(ILAE)が発表した分類に従い、主に以下の4つのタイプに分類されます (Oxford University Press) :
てんかんの種類と特徴
| 種類 | 特徴 | 予後 | 診断 | 治療 |
|---|---|---|---|---|
| 焦点発作 | 脳の特定部位から始まり、意識が保たれる場合と変わる場合がある | 発作の頻度と部位に依存し、治療で良好な予後が期待できる | 脳波検査(EEG)、MRI、CTスキャン | 抗てんかん薬、外科手術、定位放射線治療 |
| 全般発作 | 脳全体に広がり、強直間代発作、欠神発作、ミオクローヌス発作などが含まれる | 治療により発作制御が可能で、予後は個々の症例による | 脳波検査(EEG)、MRI、CTスキャン | 抗てんかん薬、外科手術、ケトン食療法 |
| 焦点発作と全般発作の混合型 | 焦点発作と全般発作の両方が見られる | 治療で発作制御が可能な場合が多い | 脳波検査(EEG)、MRI、CTスキャン | 抗てんかん薬、外科手術 |
| 不明型 | 発作の起点が特定できない | 診断が困難な場合、予後も不明確 | 詳細な診断が必要 | 症例に応じた治療法を選択 |
1. 焦点発作(Focal Seizures)
焦点発作は、脳の特定の部位から始まる発作です。さらに以下の2つに分類されます:
- 意識が保たれた焦点発作(Focal Aware Seizures):発作中に意識が保たれているタイプ。
- 意識が変わる焦点発作(Focal Impaired Awareness Seizures):発作中に意識が一部または完全に失われるタイプ。
2. 全般発作(Generalized Seizures)
全般発作は、脳全体に広がる発作で、以下のように分類されます:
- 強直間代発作(Tonic-Clonic Seizures):全身の筋肉が硬直し、その後にけいれんが起こる。
- 欠神発作(Absence Seizures):短時間の意識喪失が特徴。
- ミオクローヌス発作(Myoclonic Seizures):筋肉の急激な収縮が特徴。
- 強直発作(Tonic Seizures):全身の筋肉が硬直する。
- 間代発作(Clonic Seizures):反復的な筋肉のけいれんが起こる。
- 失立発作(Atonic Seizures):突然の筋力喪失により倒れる。
3. 焦点発作と全般発作の混合型(Combined Generalized and Focal Epilepsy)
このタイプは、焦点発作と全般発作の両方が見られる患者に適用されます。特定の発作のパターンが確認されることが多いです。
4. 不明型(Unknown Onset Seizures)
発作の起点が特定できない場合に分類されます。診断が困難な場合や、詳細な情報が不足している場合に使用されます。
原因
てんかんは、脳内の神経細胞が異常な電気的放電を起こし、反復的な発作を引き起こす慢性の神経疾患です。以下に、てんかんの発生機序と原因について、参考文献に基づいて詳述します。
発生機序
神経過活動と同期化
- てんかん発作は、脳の神経細胞が過活動状態となり、過剰な同期化を伴う異常な電気的活動によって引き起こされます。この過剰な同期化は、脳内の正常な信号伝達を乱し、発作を誘発します (Frontiers) 。
炎症と血液脳関門(BBB)の破壊
- 脳の炎症反応がてんかんの発症に大きく関与しています。炎症は中枢神経系だけでなく、末梢組織にも影響を与え、炎症性メディエーターがBBBを弱めます。この結果、免疫細胞が脳内に侵入し、神経細胞の過活動を引き起こすことがあります (BioMed Central) 。
シナプス伝達の異常
- グルタミン酸やGABAなどの神経伝達物質のバランスが崩れることも、てんかん発作の原因となります。特に、グルタミン酸の過剰な放出やGABAの抑制的機能の低下が神経過活動を促進します (Frontiers) 。
原因
遺伝的要因
- 多くの遺伝子がてんかんのリスクに関与していることが知られています。例えば、ナトリウムチャネルやGABA受容体に関与する遺伝子の変異は、てんかんの発症リスクを高めます (Dove Medical Press) 。特に、家族性てんかん症候群(例:GEFS+)は遺伝的要因が強く関連しています。
構造的要因
- 脳の構造的異常(例:脳腫瘍、脳血管奇形、脳の発達異常など)は、てんかんの主要な原因の一つです。これらの異常は神経細胞の正常な機能を妨げ、発作を引き起こします (MDPI) 。
環境要因
- 頭部外傷、感染症(例:脳炎、髄膜炎)、中毒(例:アルコール、薬物)、脳卒中などの環境要因もてんかんの発症に寄与します。これらの要因が脳に損傷を与え、神経過活動を引き起こすことがあります (Frontiers) (Dove Medical Press) 。
予後
てんかんは、再発性の発作を特徴とする慢性神経疾患です。予後は、患者の発作のタイプ、頻度、治療への反応など、多くの要因によって異なります。以下に、予後に関する最新の研究結果を基に詳述します。
1. 発作の頻度と治療反応
- 予後の改善:適切な診断と治療を受けた患者の約70%が発作を完全に抑制できるとされています (World Health Organization (WHO)) 。特に、抗てんかん薬(AEDs)の使用が適切に行われた場合、発作の頻度と重症度が大幅に減少します (BioMed Central) 。
- 1年寛解率:研究によれば、1年寛解を達成する患者の割合は約61.3%で、最初の訪問から1年以内に寛解を達成する患者が多いです。
2. 長期的な寛解と再発リスク
- 長期寛解:患者の多くは長期的な寛解を達成できます。例えば、2年間の寛解を達成する患者の割合は約49.3%で、8年間では約64.2%に達します (BioMed Central) 。
- 再発リスク:再発リスクは発作の頻度、EEGの結果、てんかんの種類などによって異なります。高頻度の発作を持つ患者や異常なEEG結果を持つ患者は再発リスクが高くなります。
3. 生命予後
- 早期死亡リスク:てんかん患者の早期死亡リスクは一般人口の約3倍とされています。これは、発作による事故や合併症、てんかんに関連する精神的健康問題などが影響しています (World Health Organization (WHO)) 。
- 予防可能な死因:多くの死因は予防可能であり、適切な医療管理と環境整備が重要です。例えば、発作中の転倒や溺水、火傷などが挙げられます。
4. 社会的影響と精神的健康
- スティグマと差別:てんかん患者とその家族は、多くの国で依然としてスティグマと差別に直面しています。これは患者の生活の質に重大な影響を与えます (World Health Organization (WHO)) 。
- 精神的健康:てんかん患者は、不安やうつ病などの精神的健康問題を抱えることが多く、これらの問題に対する支援が必要です(BMJ JNNP) 。
診断
てんかんの診断は、詳細な病歴の聴取、臨床症状の評価、および様々な診断ツールを使用して行われます。以下に、主要な診断方法とその意義について詳述します。
1. 病歴と臨床評価
病歴の聴取
- 患者や目撃者から発作の詳細な記録を取得します。発作の頻度、持続時間、トリガーとなる要因、発作後の症状などを詳しく聴取します (MDPI) (The Pharmaceutical Journal) 。
臨床症状の評価
- 発作の種類(焦点発作、全般発作など)や発作の間の神経学的状態を評価します。特に、非てんかん性発作(PNES)との鑑別が重要です (BioMed Central) 。
2. 脳波検査(EEG)
脳波検査
- EEGは、脳の電気的活動を記録する方法で、てんかんの診断において最も重要なツールの一つです。異常な電気的活動のパターンを特定し、発作の焦点を明らかにします (The Pharmaceutical Journal) 。
ビデオEEG
- ビデオEEGは、発作の様子を録画しながらEEGを行う方法で、特にPNESとの鑑別診断に有効です (BioMed Central) 。
3. 画像診断
MRI(磁気共鳴画像)
- MRIは脳の詳細な構造を映し出し、脳腫瘍、血管異常、脳の構造的欠陥など、てんかんの基礎疾患を特定するのに役立ちます (MDPI) 。
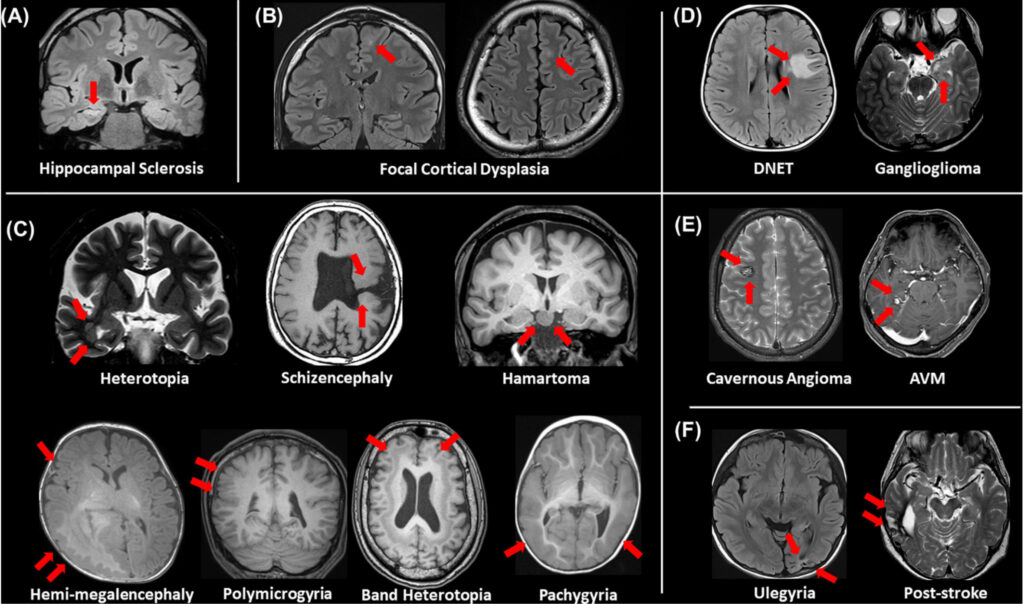
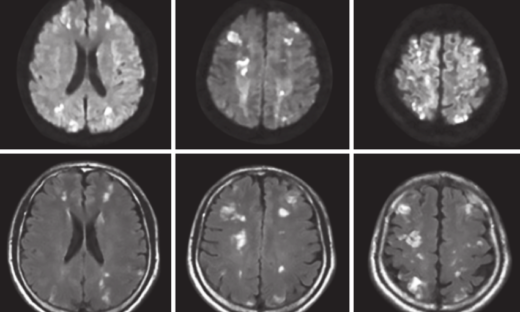
引用元:Making the Invisible Visible: Advanced Neuroimaging Techniques in Focal Epilepsy
図は、海馬硬化症、局所皮質異形成症およびその他の皮質発達異常、腫瘍、血管奇形、脳血管疾患など、従来目に見えるてんかん病変の概要を示されています。
CTスキャン
- CTスキャンは、特に緊急時や骨構造の評価に有用です。脳出血や頭部外傷による損傷の評価にも使用されます (MDPI) 。
4. その他の診断方法
血液検査
- 電解質異常、感染症、薬物中毒など、発作を引き起こす可能性のある他の要因を除外するために血液検査を行います (MDPI) 。
遺伝子検査
- 特定の遺伝的異常が疑われる場合には、遺伝子検査を行うことがあります。これにより、遺伝性てんかん症候群の診断が確定します (MDPI) 。
発作時のプロトコール
てんかん発作が起きた際には、迅速かつ適切な対応が重要です。以下に、てんかん発作時の標準的な対応プロトコールを示します。
1. 安全確保
周囲の危険物を取り除く
- 発作中に怪我をしないよう、患者の周囲から鋭利な物や硬い物を取り除きます。
姿勢の調整
- 患者を横向きに寝かせる(回復体位)。これにより、嘔吐物や唾液が気道に入らないようにします (The Pharmaceutical Journal) 。
2. 発作の観察と記録
発作の時間を計る
- 発作が始まった時間を記録し、持続時間を確認します。通常、5分以上続く場合は医療機関に連絡します (The Pharmaceutical Journal) 。
発作の特徴を観察
- けいれんの種類、意識レベル、呼吸状態などを観察し、記録します。
3. 保護とサポート
頭部の保護
- 頭を柔らかい物で保護し、床や硬い面から守ります。
衣服の緩め
- 衣服や首周りの締め付けを緩めて、呼吸しやすい状態にします。
4. 医療機関への連絡が必要な場合
救急車を呼ぶタイミング
- 発作が5分以上続く場合
- 連続する発作(発作間に意識が戻らない)
- 初めての発作
- 発作後に意識が回復しない、または異常な行動が続く場合 (The Pharmaceutical Journal) 。
リハビリテーション時の観察ポイント
てんかん発作後のリハビリテーションや日常ケア時には、適切な看護的観察が不可欠です。以下に、参考文献に基づいた観察ポイントを詳述します。
1. 発作後の意識状態と認知機能
- 意識レベルの評価:発作後の意識の戻り具合や、混乱の程度を観察します。意識が完全に戻るまでの時間を記録することが重要です (Nurseslabs) 。
- 認知機能の確認:記憶力、注意力、言語能力などの認知機能を評価し、発作による影響を把握します (Nurseslabs) 。
2. 身体的症状の管理
- 筋肉の状態:発作後に筋肉痛やけいれん、筋力低下が生じていないか確認します。必要に応じてストレッチやマッサージを行います (Allied Academies) 。
- 外傷の確認:発作中に転倒や自己傷害がないか確認し、必要な処置を行います。特に頭部外傷や口内の咬傷に注意します (Nurseslabs) 。
3. バイタルサインのチェック
- 血圧、心拍数、呼吸数:発作後のバイタルサインを定期的にチェックし、異常がないか確認します (RCP Journals) 。
- 酸素飽和度:呼吸状態が悪化しないよう、酸素飽和度をモニタリングします (ASRN) 。
4. 投薬状況の確認
- 抗てんかん薬投与の状況確認:てんかん発作後の薬の服用状況を確認します。服薬による副作用が発生していないかも確認が必要です (American Nurse) 。
5. 患者および家族への教育とサポート
- 発作時の対応方法の教育:発作が再発した際の適切な対応方法を、患者およびその家族に教育します (ASRN) 。
- 心理的サポート:発作後の不安やストレスを軽減するために、心理的サポートを提供します (Allied Academies) 。
治療
てんかんの治療は多岐にわたり、患者の症状、発作の種類、発作の頻度などに基づいて選択されます。以下に、主要な治療法について詳述します。
1. 薬物療法
抗てんかん薬(ASMs) 抗てんかん薬は、てんかん治療の基盤です。現在、30種類以上の抗てんかん薬があり、発作の種類や患者の特定の状況に応じて選ばれます。代表的な薬には以下が含まれます (BioMed Central) :
- バルプロ酸:広範囲の発作に有効であり、特に欠神発作に用いられます。
- レベチラセタム:焦点発作や全般発作に使用され、副作用が比較的少ないとされています。
- カルバマゼピン:焦点発作に有効で、発作頻度の低減に寄与します。
近年、新しい抗てんかん薬も開発されており、例えばブリバラセタム、カンナビジオール、セノバメートなどが市場に登場しています。これらの薬は、特定のてんかん症候群や薬剤耐性の患者に対して新たな治療オプションを提供します (BioMed Central) 。
2. 手術療法
てんかん手術 薬物治療で発作がコントロールできない場合、手術が考慮されます。特に焦点発作の患者では、発作の原因となる脳の特定部位を切除することが有効です。手術成功率は高く、多くの患者で発作が大幅に減少します (Frontiers) 。
神経調整療法 脳深部刺激療法(DBS)、迷走神経刺激療法(VNS)、反応性ニューロスティミュレーション(RNS)などの神経調整療法も有効です。これらの療法は、脳内の特定の領域を刺激して発作を抑制します (Frontiers) 。
3. 新しい治療法
遺伝子治療 遺伝子治療は、特定の遺伝的要因が関与するてんかんに対して新しい治療アプローチを提供します。遺伝子を調整することで、異常な神経活動を抑制することができます。ただし、現在のところ臨床試験段階にあり、さらなる研究が必要です (Frontiers) 。
細胞療法 細胞療法は、特定の神経細胞を移植することで、失われた神経機能を補完する治療法です。例えば、GABA作動性ニューロンの移植は、発作の頻度と重症度を減少させる可能性があります (Frontiers) 。
てんかんのまとめ
てんかんは、脳内の神経細胞が異常な電気的活動を起こすことで引き起こされる慢性疾患です。治療には、主に抗てんかん薬(ASMs)が用いられ、多くの患者で発作を効果的に管理できます。薬物治療が効果を示さない場合、てんかん手術や神経調整療法(DBS、VNS、RNS)が考慮されます。さらに、遺伝子治療や細胞療法などの新しい治療法も研究されており、将来的にはより多様な治療オプションが期待されます。適切な治療とリハビリテーションにより、てんかん患者の生活の質を大幅に向上させることが可能です。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。



1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)