【2024年版】BHA・THAの手術・脱臼肢位・リハビリテーション・自主トレまで解説
大腿骨頭置換術と全股関節置換術の概要
大腿骨頭置換術(THR、または人工股関節全置換術)は、股関節の機能を改善し、痛みを軽減するための外科手術です。特に重度の関節炎や股関節の損傷がある患者に対して行われます。
大腿骨の手術には、主に以下の2種類があります:
大腿骨頭置換術(Bipolar Hip Arthroplasty:BHA)
これは大腿骨の頭部のみを置換する手術であり、主に大腿骨頸部骨折の治療に用いられます。この手術では、骨盤側のソケット(臼蓋)はそのまま残されます。
全股関節置換術(Total Hip Replacement, THRまたはTotal Hip Arthroplasty, THA)
これは、大腿骨の頭部と骨盤側のソケットの両方を置換する手術です。重度の関節炎や広範な股関節の損傷に対して行われます。
大腿骨頭置換術(BHA)と全股関節置換術(THA)の比較
| 大腿骨頭置換術(BHA) | 全股関節置換術(THA) | |
|---|---|---|
| 原因 | ・高齢者の大腿骨頸部骨折 ・股関節の変形性関節症 ・リウマチ性関節炎 |
・重度の変形性股関節症 ・リウマチ性関節炎 ・股関節の先天性疾患 ・広範な関節骨折 |
| 特徴 | ・大腿骨頭のみを置換 ・手術が比較的短時間で回復が早い ・高齢者や低活動レベルの患者に適応 |
・大腿骨頭と骨盤のソケットを両方置換 ・手術が複雑で回復に時間がかかる ・重度の関節炎や若年層の患者に適応 |
| 予後(回復期間含む) | ・術後回復が早い(数週間から数ヶ月) ・長期的な安定性はやや劣る ・リハビリ次第で早期回復が可能 |
・回復には数ヶ月から半年 ・長期的に安定して生活の質が向上 ・リハビリが重要で、長期的な経過観察が必要 |
最近の研究
最新の研究によると、両方の手術方法は進歩しており、特に手術後のリハビリテーションが重要であるとされています。早期のリハビリが術後の機能回復に大きな影響を与え、長期的な生活の質を向上させることが確認されています。
手術と脱臼肢位について
THA・BHAの進入経路と特徴、術後脱臼肢位の比較
| 前方系アプローチ(DAA、ALS、OCM) | 側方系アプローチ(DLA) | 後方系アプローチ(PLA、PA) | |
|---|---|---|---|
| 進入経路 | ・DAA: 大腿筋膜張筋と縫工筋の間を切開 ・ALS、OCM: 大腿筋膜張筋と中臀筋の間を切開 |
・大腿骨の側面から進入 ・中臀筋を切開 |
・外旋筋群(梨状筋を含む)の切除 ・大腿骨の後方から進入 |
| 特徴 | ・筋肉や腱を傷つけないため、回復が早い ・術後の痛みが少ない |
・安定性が高い ・中臀筋の回復が必要 |
・最も一般的なアプローチ ・視野が広く操作が容易 |
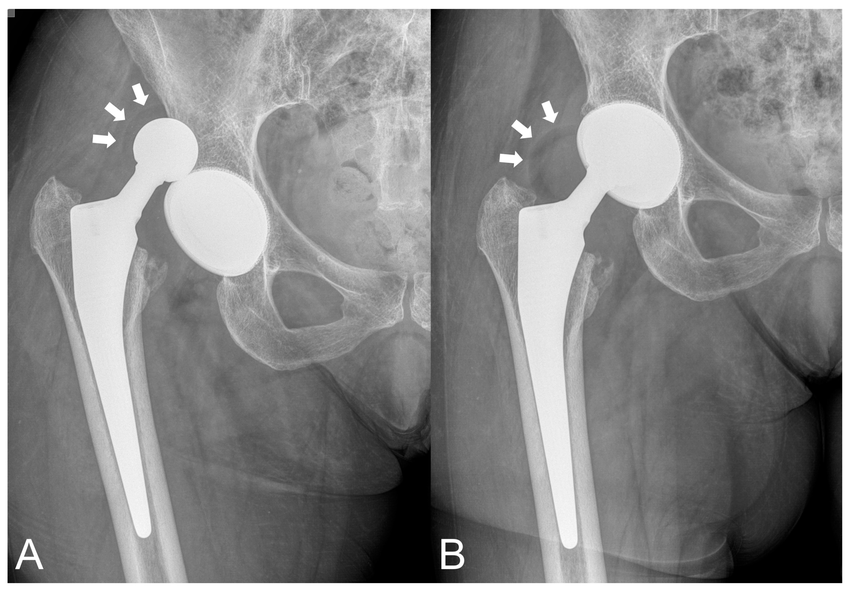
| 術後脱臼肢位 | ・伸展+内転+外旋は避ける | ・屈曲+内転+外旋は避ける | ・深屈曲、内転、内旋は避ける |
画像引用元:ReserchGate
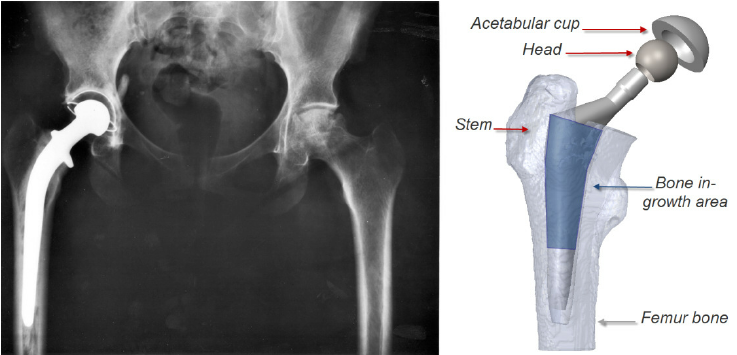
画像は、全股関節置換術(THA)のX線画像と人工股関節の模式図を示しています。
X線画像(左側)
- 人工股関節:大腿骨に埋め込まれた人工股関節のステムが見えます。
- 臼蓋カップ:骨盤側の臼蓋に設置されたカップが確認できます。
- 大腿骨:人工股関節に接続された大腿骨。
模式図(右側)
- Acetabular cup(臼蓋カップ):骨盤側に設置される部分。
- Head(頭部):大腿骨頭を置換する人工の球体部分。
- Stem(ステム):大腿骨に挿入される部分。
- Bone in-growth area(骨の成長領域):ステムが骨と融合するための表面処理が施されています。
- Femur bone(大腿骨):人工関節が取り付けられる大腿骨。
THAの構成要素と脱臼に関する解説
全股関節置換術(THA)では、臼蓋カップ、頭部、ステムが重要な役割を果たします。それぞれの関連性と脱臼リスクについて説明します。
臼蓋カップ(Acetabular Cup)
- 役割:骨盤の臼蓋に設置され、人工関節の受け皿として機能。
- 脱臼リスク:カップの角度が不適切だと関節の安定性が低下し、脱臼リスクが増加。
頭部(Head)
- 役割:大腿骨頭の代替として機能し、臼蓋カップと連動して股関節の動きを再現。
- 脱臼リスク:頭部のサイズが小さいと脱臼リスクが高まる。大きな頭部は安定性を向上させるが、過度に大きいと周囲の軟部組織と干渉し、関節可動域に影響を与える可能性がある。
ステム(Stem)
- 役割:大腿骨に挿入され、人工関節を固定。
- 脱臼リスク:ステムの設置が不安定だと関節全体の安定性が損なわれ、脱臼リスクが増加。
脱臼リスクはいつまで?
画像引用元:ReserchGate
全股関節置換術(THA)と大腿骨頭置換術(BHA)の脱臼リスクの違い
全股関節置換術(THA)
- 脱臼リスク: 脱臼リスクが高く、特に術後初期の3ヶ月間は注意が必要。リハビリと適切な動作制限が重要。
大腿骨頭置換術(BHA)
- 脱臼リスク: THAよりも低いが、依然として脱臼のリスクは存在する。初期の3ヶ月間は特に注意が必要。
大腿骨頭置換術(Hemiarthroplasty)における脱臼リスクは、通常、術後3ヶ月が最も重要な期間とされています。この期間中は、関節の安定性がまだ十分に確立されていないため、特に注意が必要です。
脱臼リスクの期間
- 初期(0-3ヶ月): 最も高いリスク期間。リハビリや日常生活動作において禁忌肢位を避けることが重要です。
- 中期(3-6ヶ月): リハビリが進むにつれてリスクが減少しますが、まだ注意が必要です。
- 長期(6ヶ月以降): 正常な生活に戻ることができるが、特定の動きや転倒には注意が必要です。
診断・検査
大腿骨頭置換術(BHA)
診断と検査:
臨床評価:
-
- 患者の症状や病歴を詳細に評価し、股関節の可動域と痛みの程度を確認します。
- 高齢者の大腿骨頸部骨折が主な適応となるため、骨折の程度と位置を確認します。
画像診断:
-
- X線検査: 骨折の位置と程度を確認するための基本的な検査。大腿骨頸部の状態を評価します。
- CTスキャン: 詳細な骨の構造や関節の状態を把握するために使用されることがあります。
その他の検査:
-
- 血液検査や心電図などの全身状態を評価するための検査が行われることがあります。これにより、手術のリスクを最小限に抑えるための準備が行われます。
全股関節置換術(THA)
診断と検査:
臨床評価:
-
- 患者の病歴を詳細に確認し、股関節の可動域、筋力、痛みの程度を評価します。特に重度の関節炎や広範な関節損傷が適応となります (BioMed Central) 。
画像診断:
-
- X線検査: 骨と関節の状態を評価し、関節の変形や損傷の程度を確認します。
- MRI検査: 軟部組織や骨の詳細な状態を評価するために使用されることがあります。特に関節の軟骨や周囲の筋肉、腱の状態を把握します (OrthoInfo) 。
- CTスキャン: 骨の詳細な構造を確認するために使用されることがあり、特に術前計画に役立ちます。
プレオペラティブプランニング:
-
- 手術前の計画には、立位および座位での骨盤のX線画像が含まれます。これにより、臼蓋カップの正確な位置決めを行います (BioMed Central) 。
- 患者固有の機能的な安全ゾーンを決定するために、軸方向(矢状面、冠状面、横断面)を考慮した計画ソフトウェアが使用されることがあります。
その他の検査:
-
- 血液検査、心電図、尿検査などが行われ、全身状態を評価し、手術の安全性を確保します。
- 歯科評価や泌尿器系の評価が必要な場合があります。特に感染リスクを減らすために重要です。
リハビリテーション
1. 早期荷重訓練の重要性
早期の荷重訓練は、筋力の維持や関節の柔軟性向上、血流の促進に役立ちます。研究では、早期の完全荷重訓練(FWB)が部分荷重訓練(PWB)と比較して、術後の合併症リスクを減少させることが示されています (BioMed Central) (SpringerLink) 。
2. 疼痛管理
術後の疼痛は、荷重訓練における大きな障害となります。疼痛管理には、適切な鎮痛薬の使用や、冷却療法が推奨されます。また、理学療法士の指導のもとで行う緩やかな運動も、疼痛軽減に効果的です。
3. 感覚障害への対応
一部の患者では、術後に感覚障害が生じることがあります。これには、神経の損傷や炎症が関与していることが多いです。又、大腿骨頭置換術により、関節内のプロプリオセプション(深部感覚)が影響を受けることがあります。これは、関節の位置や動きを感知する能力が低下することを意味し、バランスや歩行に影響を及ぼす可能性があります。研究では、深部感覚の低下が術後のリハビリテーションにおける課題となることが示されています。
4. 段階的な荷重増加
荷重訓練は段階的に進めることが重要です。初期段階では、歩行器や杖を使用し、徐々に体重をかける量を増やしていきます。研究では、部分荷重から完全荷重への移行がスムーズに行われることで、術後の合併症が減少することが示されています (SpringerLink) 。
5. バランス訓練
新しい関節を自身の体に馴染ませていくにあたってバランス訓練は重要です。バランスを改善することで、転倒リスクを減少させ、日常生活動作がより安全に行えるようになります。バランス訓練には、立位での体重移動訓練や、片足立ち訓練が含まれます。
6. 関節可動域訓練
初期のリハビリでは、脱臼リスクを考慮しながら可動域訓練を行なっていく必要があります。炎症症状それに伴う疼痛などにも対処しながら介入していきます。しかし、脱臼に対して過敏になることで、可動域制限が残存してしまうケースも多いです。例えば、屈曲+内転・内旋が脱臼リスクの患者で、内転訓練が不十分となり、下肢が外転位を取りやすくなり、それにより歩行時にスムーズな荷重ができていないケースも臨床上見受けられます。定期的な角度評価と脱臼リスクを天秤にかけながら訓練していくことが重要です。
7. 脱臼予防の指導
脱臼予防の指導のコツについて、以下のポイントを考慮することで、患者に効果的な指導が可能になります。
1. 簡潔で明確な指示
患者には、避けるべき動作を簡潔かつ明確に伝えます。例えば、「深い屈曲(90度以上)、脚を交差させる内転、足を内側に回す内旋は避けてください」という具体的な指示を行います。
2. 視覚的な補助
説明には視覚的な補助(図や写真)を使用して、正しい姿勢や動作を示します。これにより、患者は具体的なイメージを持つことができます。
3. 実演と練習
実際に正しい動作を患者に実演し、一緒に練習します。特に、ベッドからの立ち上がり方や椅子への座り方などの日常動作の実践が重要です。
4. 個別対応
各患者の状況に応じた個別の指導を行います。年齢、活動レベル、合併症の有無などを考慮し、最適なアプローチを選択します。
5. 継続的なフォローアップ
定期的に患者の状況を確認し、必要に応じて指導内容を見直します。特に初期の3ヶ月間は脱臼リスクが高いため、継続的なフォローアップが重要です。
6. 家族の協力
患者の家族や介護者にも、脱臼リスクとその予防方法について説明し、協力を得ます。家庭内でのサポートがあることで、患者のリスク管理がより効果的になります。
これらのコツを取り入れることで、患者が脱臼リスクを理解し、適切に対処できるよう支援することができます。
自主トレーニング
1.四つ這いでの股関節荷重訓練の手順とコツ

画像引用元:Golfloopy
効果:四つ這いで荷重をかけることで、直接股関節へ荷重をかける練習をすることができます。又、股関節の可動域訓練にもなります。スムーズな術側の股関節荷重が苦手な方におすすめです。
手順
準備:
- 安定した平らな面にマットやタオルを敷き、四つ這いになるための準備をします。
- 手首の下に手を置き、膝の下に膝を置きます。両手と両膝は肩幅程度に広げます。
ポジショニング:
- 背中をまっすぐに保ち、腰を落とさず、頭は背骨の延長線上に保ちます。
- 両手のひらは地面にしっかりとつけ、膝も同様に安定させます。
荷重訓練の開始:
- ゆっくりと股関節に体重をかけ、手と膝で体重を支えるようにします。
- 初期段階では、少しずつ体重をかけていき、股関節にかかる圧力を感じながら進めます。
バランスの調整:
- 体重が均等に分散されていることを確認します。
- 片側に偏らないように、両手と両膝でバランスを保ちます。
荷重の増加:
- 慣れてきたら、少しずつ体重をかける時間を延ばします。
- 最初は数秒から始め、徐々に数分まで増やしていきます。
実施のコツ
ゆっくりとした進行:
- 荷重訓練は急がず、ゆっくりと進めることが重要です。無理に進めると痛みや怪我の原因になります。
痛みの管理:
- 訓練中や訓練後に痛みを感じた場合は、すぐに休憩を取るか、中止して医師や理学療法士に相談します。
正しい姿勢の維持:
- 四つ這いの姿勢を保つ際には、背中をまっすぐにし、腰を反らせないように注意します。正しい姿勢を維持することで、効果的な荷重訓練が行えます。
呼吸のコントロール:
- 呼吸を止めずに、ゆっくりと深呼吸をしながら行います。これにより、筋肉がリラックスし、負荷が分散されます。
(応用)対側挙上
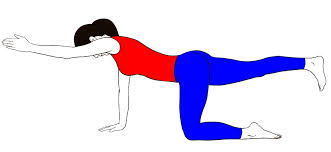
・荷重訓練に慣れてきたら、反対側の下肢を持ち上げたりバランスや片脚の要素を取り入れてみましょう。お尻が外方に流れたりせず、良い姿勢をそのまま保つように実施してみましょう。
2.kneeling 膝立ち
股関節荷重に慣れてきたら、四つ這いから体を起こしてみましょう。四つ這いでは常に股関節が屈曲姿勢となっていますが、膝立ち(kneeling)では実際の立位や歩行と同様に体が起きた状態となります。しかし、膝立ちとなっていることで股関節に床からの反力が直接かかりやすくなります。

画像引用元:MIRAVAL
準備:
-
- 安定した平らな面にマットやタオルを敷き、膝を守ります。
- 両膝を床につけ、体重を均等に分散します。
姿勢の調整:
-
- 背中をまっすぐに保ち、腰を反らせないように注意します。
【応用】バランス要素の追加
膝立ちでのステップ練習(Kneeling Step Training)
準備:
-
- 膝立ちの姿勢からスタートします。
- 両膝を床につけ、体重を均等に分散します。
ステップの実行:
-
- 体重を支持側に移し、反対の片足を前に出します。
- 体が大きくふらつかないように注意しましょう。
- 再度足を元の位置に戻します。
- 次は反対側を行ってみましょう。左右の違いを感じてみましょう。
- 動作を交互に繰り返します。
ステップの繰り返し:
-
- 各ステップでバランスを確認し、安定した動作を心がけます。
実施のコツ:
- 安定した環境: 不安や転倒リスクがある場合は、安定した環境で行うと安全です。壁や家具を使ってバランスを保ちます。
- 練習の頻度: 毎日少しずつ練習することで、バランス感覚と筋力を向上させます。

画像引用元:Original strength
膝歩き(Knee Walking)
準備:
-
- 膝立ちの姿勢からスタートします。
前進:
-
- 一方の膝を前に出し、もう一方の膝を引き寄せるようにして前進します。
- ゆっくりと動き、バランスを保ちます。
バランスの調整:
-
- 前に進むごとに、体重を均等に分散させながら進みます。
実施のコツ:
- 短い距離から始める: 初めは短い距離を歩くことから始め、徐々に距離を伸ばします。
- 柔らかい面で練習: マットやカーペットの上で行うと膝への負担が軽減されます。
大腿骨頭置換術と全股関節置換術のまとめ
大腿骨頭置換術(BHA)と全股関節置換術(THA)は、股関節の機能を回復するための主要な外科手術です。大腿骨頭置換術は主に高齢者の大腿骨頸部骨折に対して行われ、大腿骨の頭部を人工骨頭で置換します。THAは、重度の関節炎や広範な関節損傷に対して行われ、股関節全体を人工関節で置換します。術後のリハビリテーションが重要であり、特に早期の動員と漸進的な荷重訓練が回復を促進します。THAの方が脱臼リスクが高く、特に術後初期の3ヶ月間は禁忌動作(深い屈曲、内転、内旋)を避ける必要があります。感覚障害や疼痛管理も重要な要素であり、適切な理学療法とフォローアップが求められます。最新の研究によれば、個別化された運動プログラムやバランス訓練が有効であり、患者の生活の質を向上させるために重要です。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)