【2024年版】楔前部の機能とリハビリ実践:睡眠・記憶障害への効果的アプローチ!
はじめに
本日は楔前部について解説したいと思います。この動画は「リハビリテーションのための臨床脳科学シリーズ」となります。

内容は、STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。

動画一覧は写真をクリック
楔前部とは?
解剖学的解説
1. 位置と周囲の構造
楔前部(precuneus)は、頭頂葉の内側後部に位置しています。具体的には、頭頂小葉の上部であり、大脳半球の内側に位置しています。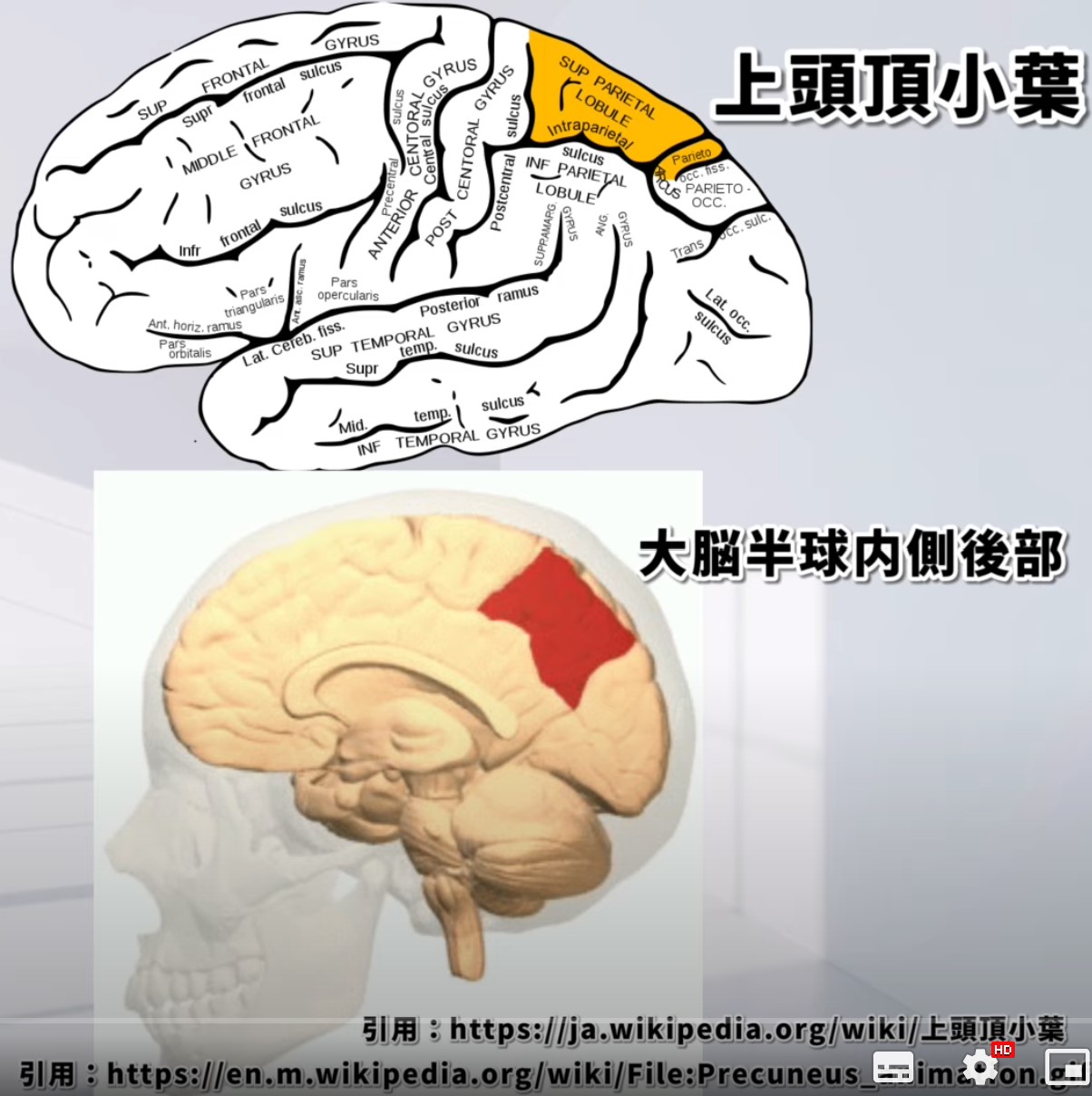
楔前部の周囲には以下の重要な溝が存在します。
- 帯状溝の縁辺部(cingulate sulcus marginal branch)
- 頭頂後頭溝(parieto-occipital sulcus)
- 頭頂下溝(subparietal sulcus)
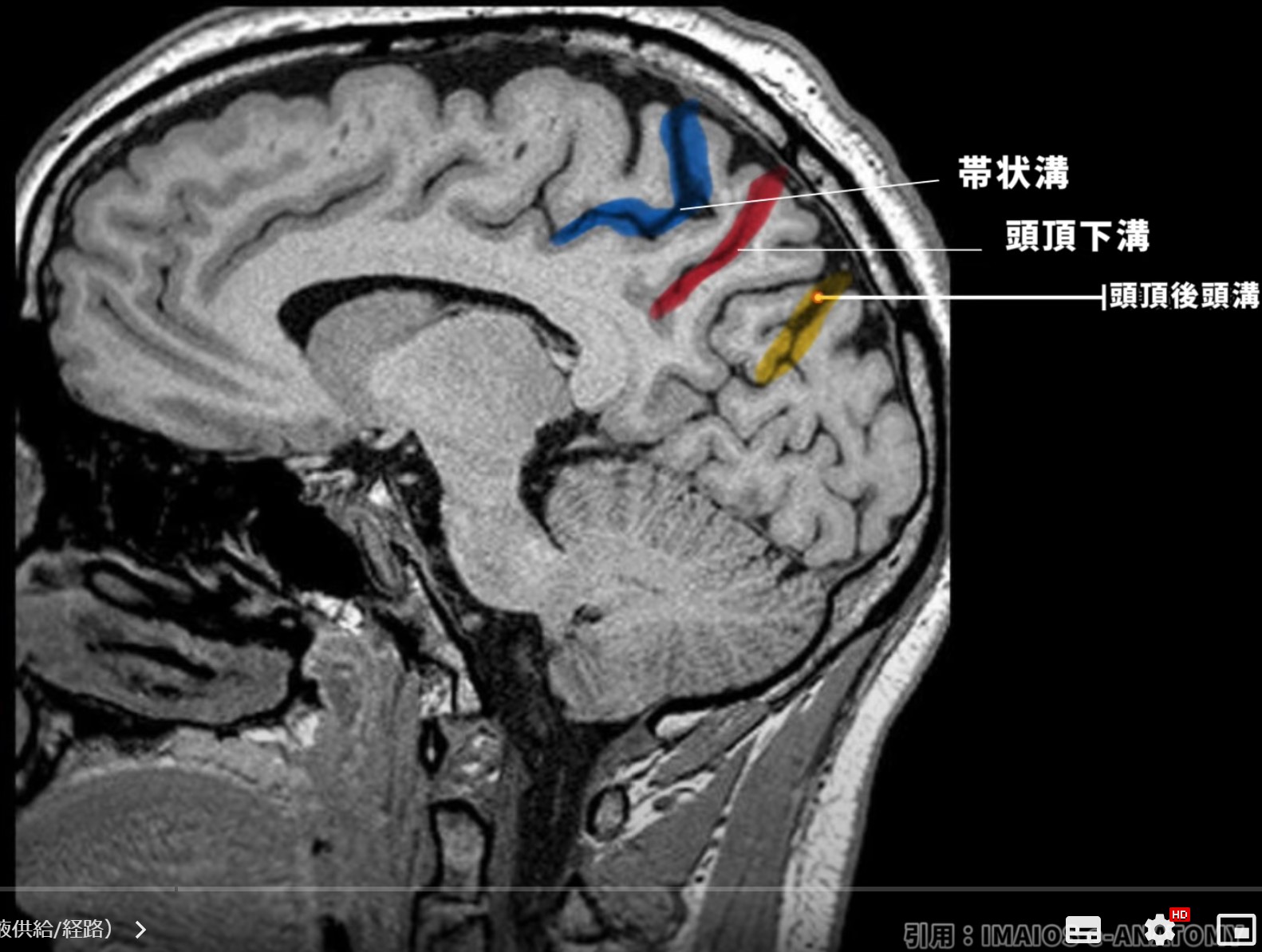
これらの溝が、楔前部を他の脳領域から区別する主要なランドマークとなっています。
2. 血液供給
楔前部への血液供給は、主に後大脳動脈(PCA:posterior cerebral artery)から行われます。特に、PCAの枝である楔前枝(precuneal branch)が主な供給源です。個人差はあるものの、供給源は椎骨脳底系の一部であるPCAの枝に依存します。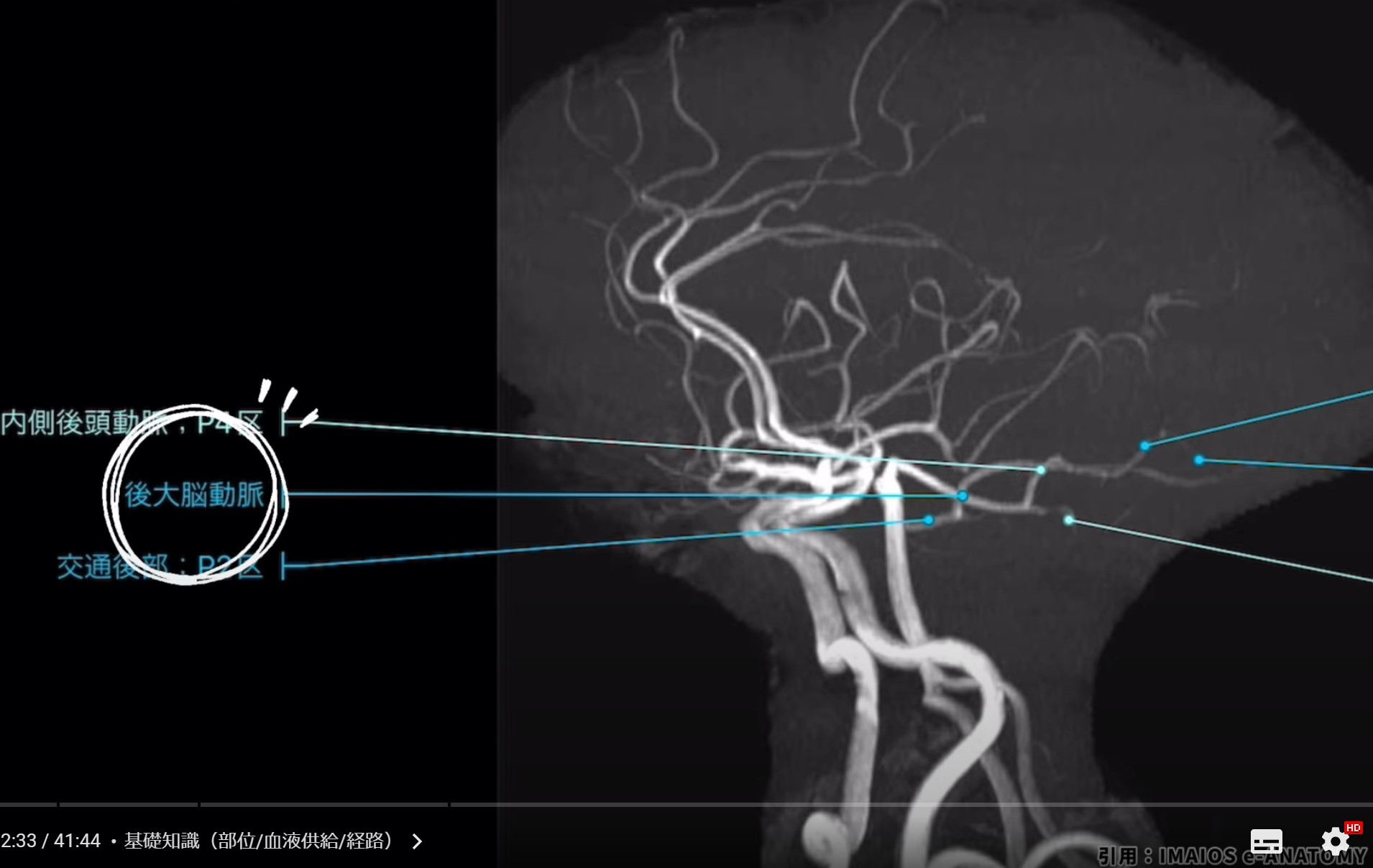
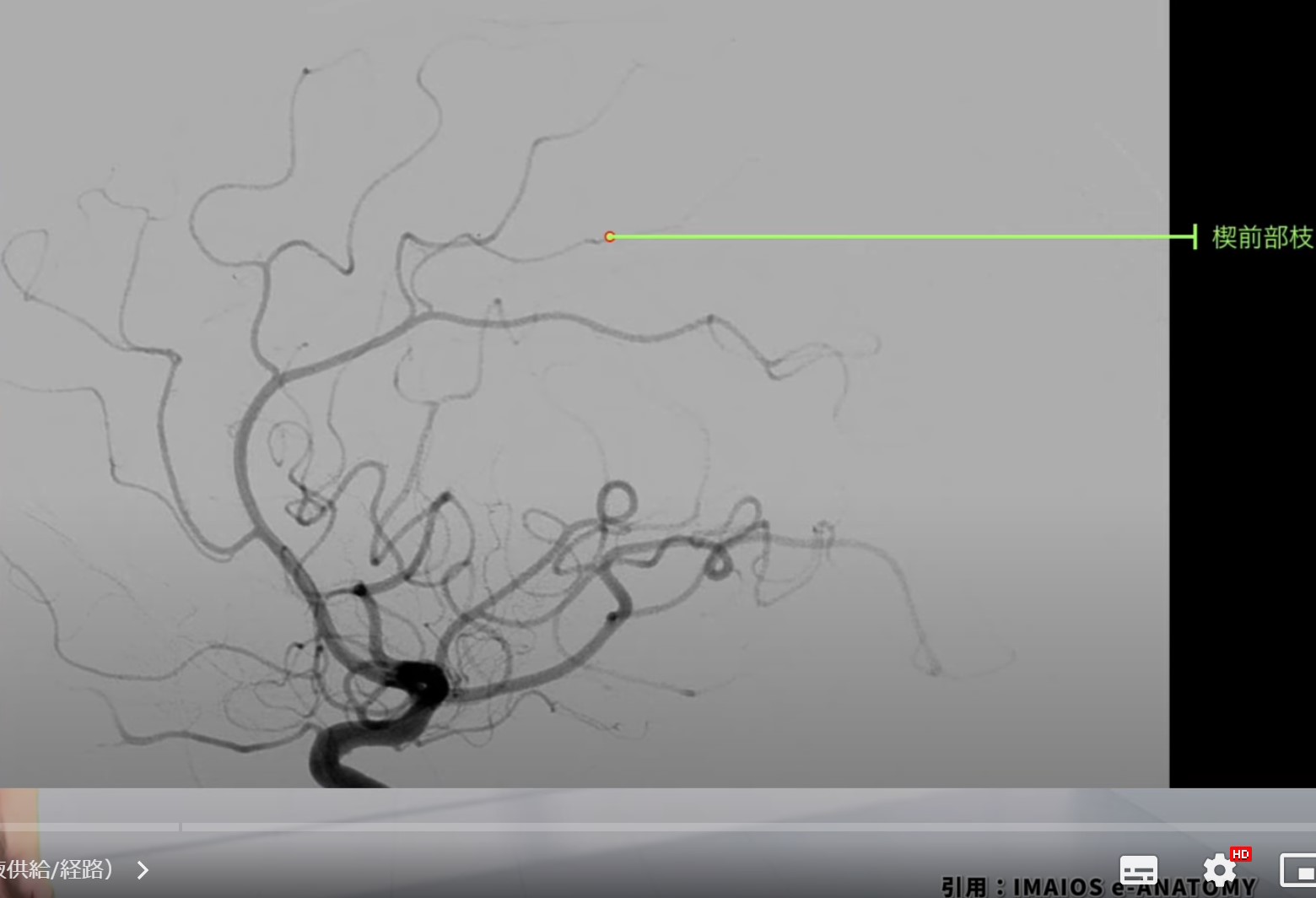
3. 楔前部の機能と接続
楔前部は、デフォルトモードネットワークの一部であり、白昼夢や記憶の回想など内部的な認知プロセスに関与しています。さまざまな脳領域と相互作用し、複雑な認知機能に寄与しています。
- 前頭前皮質との接続: 楔前部は前頭前皮質、特に**背外側前頭前野(DLPFC)**とつながり、意思決定や作業記憶に関与します。
- 頭頂葉との相互作用: 楔前部は角回や縁上回と連携し、空間認識や注意力に貢献します。
- 側頭葉との接続: 楔前部は側頭葉の内側および外側領域と連携し、記憶処理や言語理解に重要な役割を果たします。
- 後頭葉との接続: 楔前部は後頭葉の視覚処理領域とつながり、視覚空間情報の統合に関与します。
- 大脳辺縁系との相互作用: 楔前部は帯状皮質や海馬などの大脳辺縁系と連携し、記憶や感情の処理に寄与します。
- 感覚運動ネットワーク: 感覚情報と運動機能の統合に重要な役割を果たします。
- 皮質下構造との接続: 楔前部は視床や大脳基底核とも接続しており、感覚信号や運動信号の中継、意識の調整に関与します。
4. 臨床的意義
楔前部の異常は、アルツハイマー病、統合失調症、うつ病、自閉症などの神経・精神障害と関連しています。特にアルツハイマー病では、楔前部の代謝低下や萎縮が見られることが多く、またパーキンソン病やレビー小体型認知症との関連も指摘されています。
1. 位置確認
-
頭頂葉の特定
- 外側面と内側面の認識: 頭頂葉は大脳の上部中央に位置し、外側面と内側面の両方に広がっています。まず、脳の全体的な構造を把握し、頭頂葉の位置を明確にします。
- 矢状断像での確認: 楔前部は頭頂葉の内側面に位置するため、矢状断像での確認が特に重要です。
-
楔前部の位置
- 内側面での識別: 楔前部は頭頂葉の内側面の中央部分に位置しています。
- ランドマークの活用: 脳梁や帯状回などの明確な解剖学的ランドマークを利用して、楔前部の位置を特定します。
2. 境界の詳細
-
前方境界(帯状溝の辺縁枝)
- 帯状溝の辺縁枝の識別
- 帯状溝は帯状回の上方を走行する溝で、その辺縁枝は前方で楔前部との境界を形成します。
- 画像上での特徴: 矢状断像で、帯状溝の辺縁枝は帯状回と楔前部を分ける明確な線として表示されます。
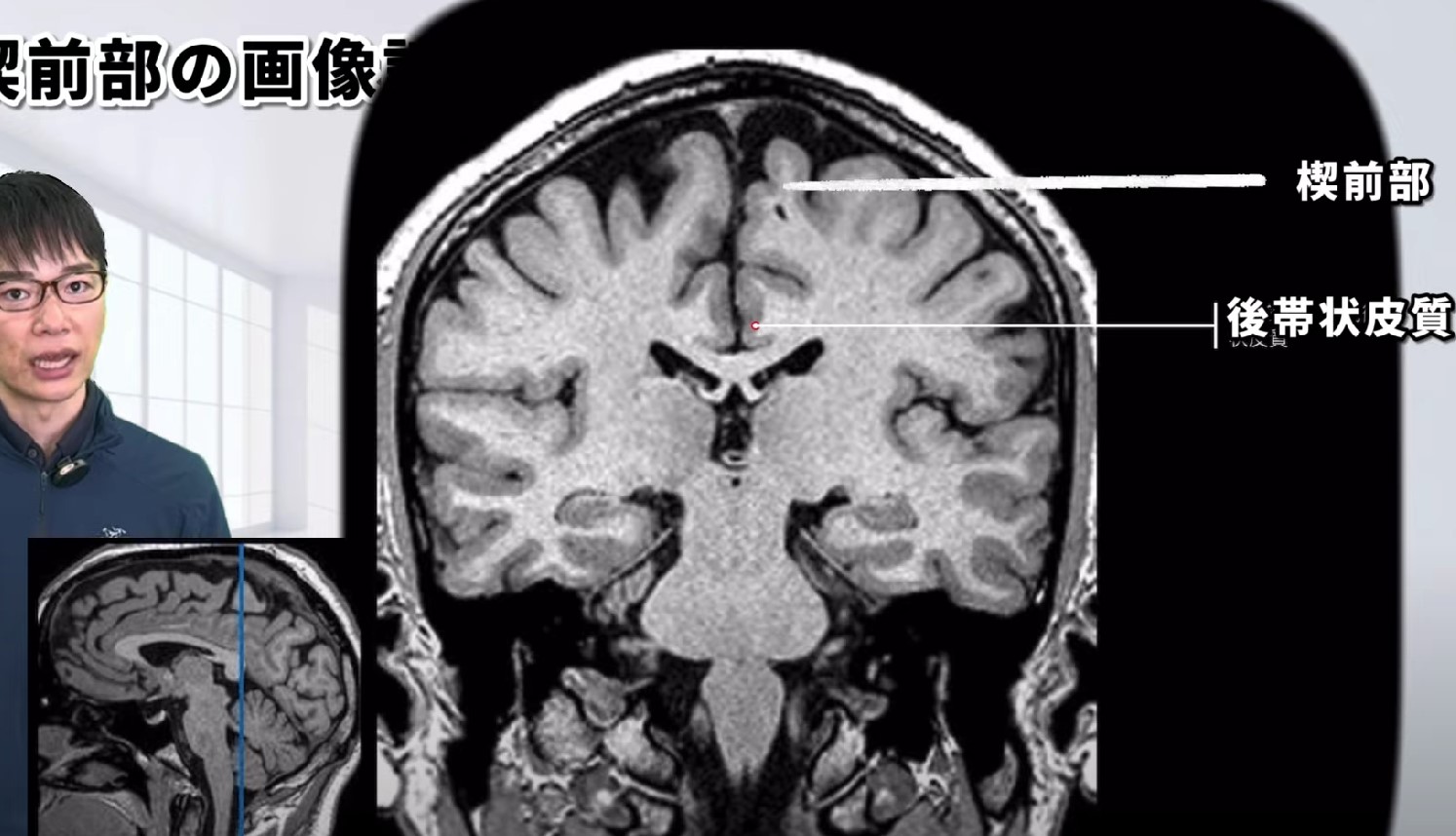
- 後帯状皮質との分離
- 帯状溝の辺縁枝を基準に、楔前部と後帯状皮質を明確に区別します。
- 帯状溝の辺縁枝の識別
-
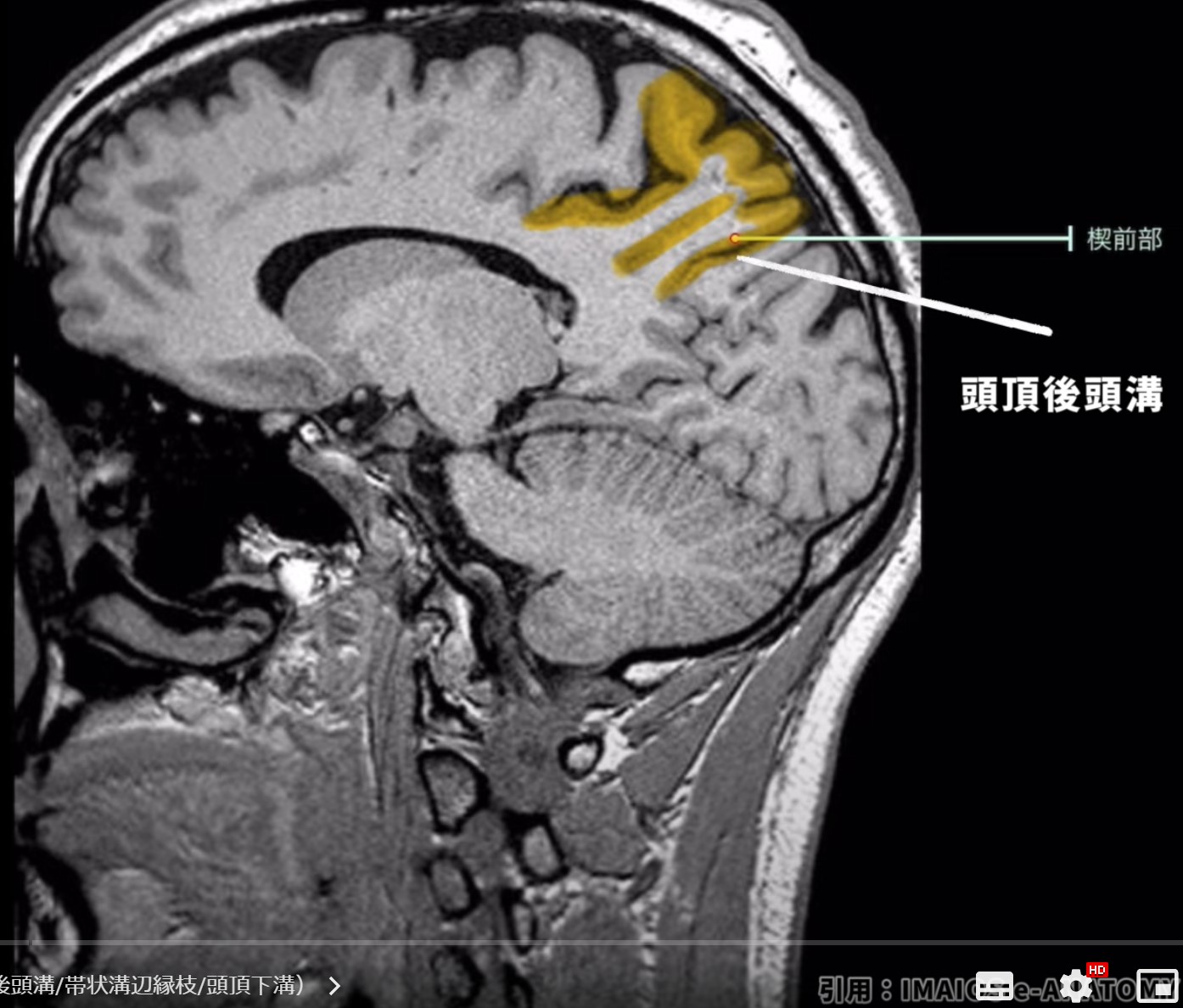
後方境界(頭頂後頭溝)
- 頭頂後頭溝の識別
- 頭頂葉と後頭葉を分ける深い溝で、矢状断像で垂直または斜めの線として見られます。
- 位置の特定: 頭頂後頭溝は楔前部の後方境界を形成し、その後方には楔部が位置します。
- 後頭葉との分離
- 頭頂後頭溝を明確に識別することで、楔前部と後頭葉の構造を正確に区別します。
- 頭頂後頭溝の識別
-
下位境界(頭頂下溝)
- 頭頂下溝の識別
- 他の溝ほど明瞭ではありませんが、楔前部の下方に位置し、帯状回の峡部との境界を形成します。
- 識別のコツ: 溝が不明瞭な場合は、周囲の解剖学的構造との位置関係をもとに推測します。
- 帯状回の峡部との関係
- 頭頂下溝を通じて、楔前部と帯状回の峡部を区別します。
- 頭頂下溝の識別
-
3. 断面画像での識別
-
矢状断画像(側面図)での識別
- 楔前部の視覚化
- 楔前部は矢状断画像で最もよく視覚化されます。これは脳を左右に垂直に切った断面で、内側面の構造が詳細に見えるためです。
- 頭頂後頭溝のランドマーク
- 識別方法:
- 矢状断像で、頭頂後頭溝は後方に位置する深い溝として認識できます。
- この溝の前方に位置するのが楔前部であり、後方には楔部(楔状葉)が位置します。
- 帯状溝の辺縁枝との関係:
- 前方では帯状溝の辺縁枝が見られ、それを基準に楔前部と後帯状皮質を区別します。
- 識別方法:
- 楔前部の視覚化
-
冠状断画像(正面図)での識別
- 脳梁の上に位置
- 冠状断画像では、脳梁(左右の大脳半球を連絡する構造)の上方に位置する頭頂葉の一部として楔前部を識別できます。
- 識別のポイント
- 内側面の構造:
- 冠状断像で内側面に注目し、脳梁の上方、帯状回の外側に位置する領域が楔前部です。
- 左右対称性の評価:
- 左右の楔前部を比較し、形態や信号強度の異常を検出します。
- 他のランドマークとの関係:
- 帯状回や脳梁などの解剖学的構造を基準に、楔前部の位置を特定します。
- 内側面の構造:
- 脳梁の上に位置
-
4. 回旋パターンの認識
楔前部には独特な回旋模様があります。通常、1つの垂直内側セグメントと2つから3つの水平セグメントで構成されており、これらの構造は楔前部内のマイクロランドマークとして使用されます
論文トピック:デフォルト モード ネットワーク (DMN)
デフォルトモードネットワーク (DMN) は、脳が外界に集中していないときや、目標指向のタスクを行っていないときに主に活動する、相互接続された脳領域のネットワークです。内側前頭前皮質、後帯状皮質、楔前部、角回などの領域が含まれ、これらは記憶の想起、自己認識、未来の計画など、内面的な認知プロセスに関与します。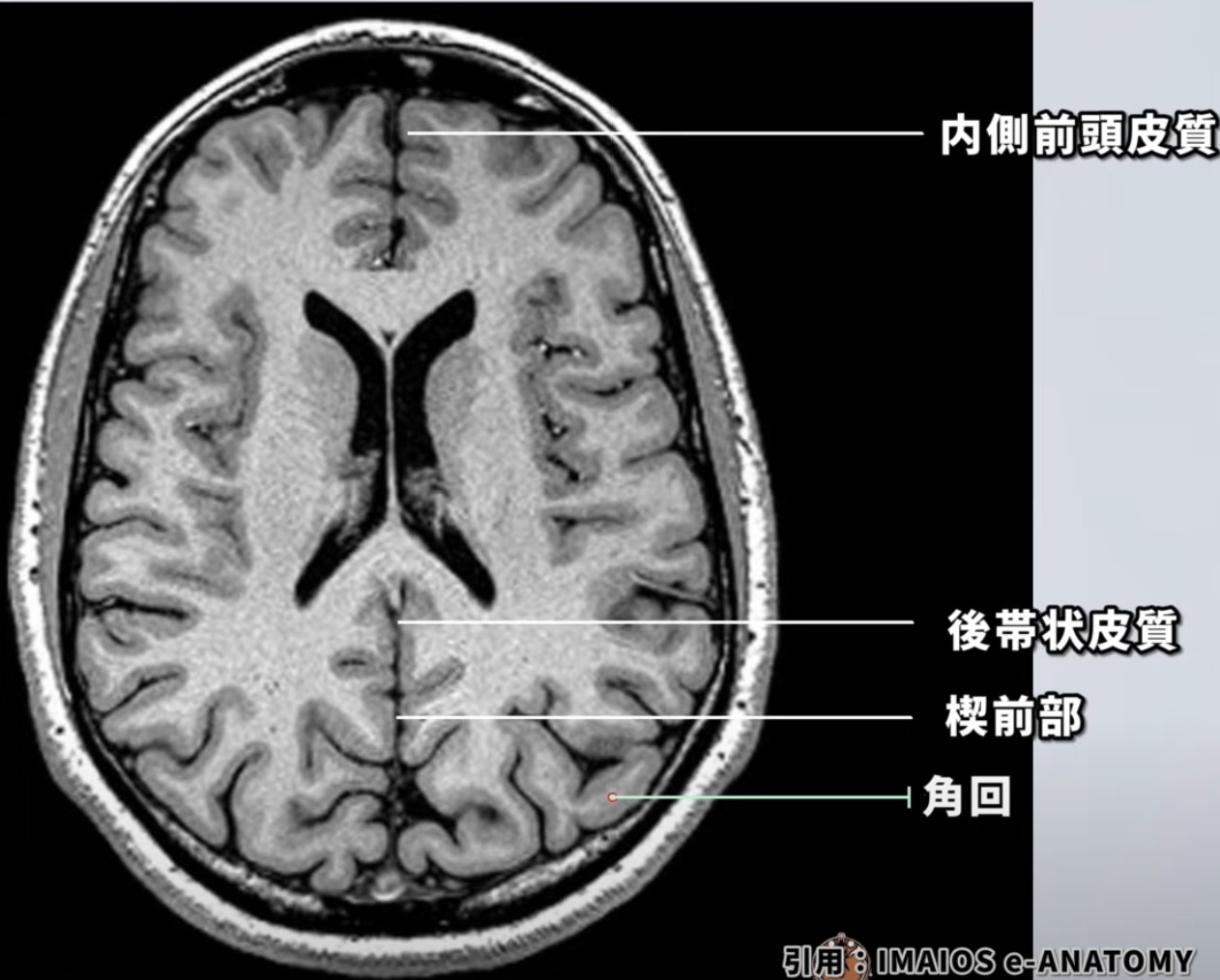
DMN のリハビリテーション応用例
リハビリテーションの場面では、心のイメージやマインドフルネスなどの内部的認知プロセスを利用することが有効です。これにより、患者の脳が活性化し、運動機能の回復や自己認識が促進されます。たとえば、脳卒中患者に対してDMNの働きを活用することで、心のケアや睡眠改善が可能です。
2017年に発表されたパトリシア・A・ブリシットの「Sleep-Disordered Breathing After Stroke: Nursing Implications」では、脳卒中患者における睡眠呼吸障害 (SDB)、特に閉塞性睡眠時無呼吸症候群 (OSA)のリスクが高いことが示されています。脳卒中患者の43%〜70%がOSAに悩まされているとされており、これは一般人口の4%〜24%と比較して非常に高い割合です。
リハビリテーションでの実施ポイント
- 規則的な睡眠スケジュール: 規則正しい睡眠-覚醒サイクルの維持は、脳のリズムを整える上で非常に重要です。
- 快適な睡眠環境: 静かで暗い環境を作ることで、睡眠の質が向上し、回復を促します。
- リラクゼーションテクニック: マインドフルネスや深呼吸エクササイズは、リラックスを促し、より良い睡眠と回復をサポートします。
- 刺激物の制限: 睡眠前のカフェイン摂取や重い食事を避けることで、良質な睡眠が確保されます。

観察のポイントと臨床のヒント
1. 自己処理の操作
自己処理の操作におけるDMNの役割は、自伝的記憶の想起や未来の計画、第一人称視点の採用に関与します。これらの機能の障害は、患者の自己認識や記憶、空間的な認知に問題があることを示唆します。
観察ポイント:
- 自伝的記憶の想起: 患者が過去の出来事や個人的なエピソードを正確に思い出すか観察します。年齢や職業、家族に関する基本的な情報に混乱がある場合は、自伝的記憶に問題がある可能性があります。
- 未来への想い: 退院後の生活や予定、楽しみにしていることについて話してもらうことで、未来の計画に対する認知機能を評価します。未来への投影が困難であれば、自己処理操作に問題があるかもしれません。
- 一人称の視点: 空間的な認識や自己の方向感覚を確認します。頻繁に道に迷ったり、物や人との距離を間違えたりする場合、視空間処理に問題がある可能性があります。

臨床へのヒント:
- 記憶想起のトレーニング: 患者に過去の出来事について話してもらう機会を設けたり、写真や音楽を使って記憶の刺激を行います。これにより、楔前部を含む脳領域が活性化され、記憶の再構築が促進されます。
- 日記をつける: 患者が日々の出来事を記録することで、自伝的記憶の想起が促進され、自己認識やアイデンティティが強化されます。
- 目標設定: 1日の目標や長期的な目標を設定させ、目標志向の行動を強化することで、患者の自己認識や回復意欲を高めることができます。

論文はこちら↓
2. 意識
DMNの活動は意識や自己認識と密接に関連しています。意識のレベルが低下したり、認知が混乱している場合、DMNの異常が考えられます。
観察ポイント:
- 覚醒状態の確認: 患者が異常に眠そうにしていたり、集中力が低下している場合、DMNの異常が原因である可能性があります。
- 現状認識の確認: 自分の状況に混乱していたり、現状を把握できていない場合、意識や自己認識の問題が疑われます。
- 内省的な思考の困難さ: 患者が自分の感情や考えを表現するのが難しい場合、DMNの活動に関連する問題の兆候かもしれません。
- 睡眠パターンの変化: 睡眠の質やパターンに異常が見られる場合、DMNの活動低下が示唆されます。
臨床へのヒント:
- 認知刺激活動: パズルやゲームなどの認知活動は、楔前部を含む脳の活性化を促し、意識レベルの改善を助けます。特に数独やクロスワードパズルなどは集中力や覚醒度を高めます。
- 規則正しい生活習慣の維持: 睡眠-覚醒サイクルの整備や、朝の日光を浴びるなどの習慣は、脳全体のリズムを調整し、DMNの活動を正常化します。
- 自己内省の促進: マインドフルネスや瞑想などの自己内省的な活動は、DMNを活性化させ、自己認識の改善に繋がります。
論文はこちら↓
3. 視覚空間処理
視覚空間処理は、楔前部が主に関与しており、自己の位置や空間の認識に重要です。この機能が障害されると、空間的な移動や物体との距離感覚に影響が出ることがあります。
観察ポイント:
- 空間認識の評価: 物との距離を誤ったり、物にぶつかったりする場合は、視覚空間処理の問題がある可能性があります。
- メンタルイメージの確認: 患者に自宅の間取りや道順を思い出してもらい、具体的に説明できるかどうかを確認します。描写が曖昧だったり、記憶が混乱している場合は、視覚空間記憶に障害がある可能性があります。
- 慣れ親しんだ空間記憶の確認: 病室内の物の位置を覚える能力や、トイレへの経路を正確に説明できるか評価します。これに問題がある場合、空間的な記憶の障害が疑われます。

臨床へのヒント:
- イメージトレーニング: 患者に自宅のレイアウトをイメージしてもらい、具体的に描写してもらう訓練が有効です。身体的作業を行う前に精神的にリハーサルを行うことも効果的です。
- 日常生活訓練: 病棟内の移動経路を口頭で説明させたり、自室のレイアウトを正確に記憶させる訓練が視覚空間認知の改善に役立ちます。
- 空間記憶のエクササイズ: 特定の場所に物を置いたり、隠したりするゲーム形式のトレーニングは、空間記憶を強化し、楔前部の機能を向上させる効果があります。

論文はこちら↓
4. 記憶の取り出し
楔前部は、エピソード記憶の取り出しに重要な役割を果たします。日常の出来事や過去の経験を正確に思い出せるかどうかは、楔前部の機能評価において重要です。
観察ポイント:
- 日常の出来事の回想: 最近の食事内容や、友人との交流、治療の進行について尋ねます。これに対する反応が遅かったり、混乱がある場合、エピソード記憶に障害がある可能性があります。
- 過去の記憶の確認: 具体的な過去の出来事、例えば子供時代の誕生日の思い出などについて尋ね、患者の詳細な回想能力を確認します。
- 空間的・時間的文脈の認識: 特定の出来事がいつ、どこで起こったかを正確に思い出せるか評価します。これに問題がある場合、空間的・時間的文脈の記憶に障害があることが示唆されます。

臨床へのヒント:
- 出来事の記録: 日々の出来事を患者に記録してもらい、後で振り返ることで記憶の再構築を助けます。これにより、記憶想起の訓練が行えます。
- リマインダーの活用: カレンダーや時計、写真などの視覚的リマインダーを活用して、患者が空間的・時間的な記憶を維持できるようサポートします。
- 思い出を振り返る活動: 写真や物語、個人的なエピソードを通して記憶を刺激することで、記憶想起を促進し、自己認識を強化します。

論文はこちら↓
新人が陥りやすいミス
生活習慣の不確立
リマインダーデバイスを使う前に、まず規則正しい生活習慣が確立されていることが重要です。患者の生活リズムが整っていない場合、時間の経過や一日の流れを理解するのが難しくなります。特に高齢者や脳卒中患者の場合、生活リズムの乱れが大きな影響を及ぼすことがあります。
食事の時間が不規則になったり、急に日常生活のパターンが変わると、患者の時間感覚が乱れ、覚醒と睡眠のサイクルにも悪影響が出ます。この結果、リハビリの効果が薄れ、疲労やストレスの原因にもなり得ます。
対策:
- 規則的な生活リズムの指導: 食事や睡眠、活動の時間を整え、一貫したスケジュールを立てることが、患者の体内時計を正常に保ち、リハビリへの集中力を高めます。
- 覚醒と睡眠サイクルの調整: 睡眠の質を改善し、日中の覚醒状態を良好に保つために、適切なリラックス法や環境整備を行い、無理のないスケジュールでリハビリを進めることが大切です。
- 生活パターンに合わせたリハビリ: リハビリ活動を患者の日常生活の一部として組み込み、自然な流れで運動や活動を行うことで、患者の生活習慣をサポートします。
リマインダーデバイスを使用するのは、生活習慣が整い始めた段階で補助的に導入するべきです。まずは、基本的な生活パターンを整えることが、患者の回復に向けた第一歩となります。
②楔前部への主な血液供給は何ですか?
③楔前部はデフォルト モード ネットワークとどのように関連付けられますか?
④楔前部と他の脳領域とのつながりにはどのようなものがあるのでしょうか?
⑤楔前部の異常に関連する神経疾患および精神疾患は何ですか?
⑥楔前部の境界について説明してください
⑦デフォルト モード ネットワーク (DMN) の役割は何ですか? また、それは楔前部とどのように関係していますか?
⑧楔前部に関連する睡眠障害に対する介入のアイデアにはどのようなものがありますか?
⑨楔前部は記憶の想起と意識にどのように寄与しているのでしょうか?
⑩臨床実践はどのような介入がありますか?
①楔前部の位置: 楔前部は、頭頂小葉の上部、大脳半球の内側後部に位置します。
②血液供給: 主な血液供給は後大脳動脈、特に楔前枝から行われます。
③デフォルトモードネットワークの関連付け: 楔前部はデフォルトモードネットワークの一部であり、休息中に活動し、空想や記憶の想起などの内部認知プロセスに関与します。
④他の脳領域との接続: 楔前部は、前頭前皮質、頭頂葉、側頭葉、後頭葉、大脳辺縁系、感覚運動ネットワーク、皮質下構造などのさまざまな脳領域と接続しています。
⑤関連疾患:楔前部の異常は、アルツハイマー病、統合失調症、うつ病、自閉症などの疾患と関連しています。
⑥境界: 前方は帯状溝の辺縁部分によって、後方は頭頂後頭溝によって、そして下方は頭頂下溝によって行われます。
⑦DMN の役割: 楔前部を含むデフォルト モード ネットワークは、脳が外界に集中していないときにアクティブになり、空想、記憶の検索、自己言及的思考などの機能に関与します。
⑧睡眠障害への介入: 戦略には、規則的な睡眠覚醒サイクルの維持、睡眠に適した環境の作成、リラクゼーション技術の使用などが含まれます。
⑨記憶と意識への貢献:楔前筋はエピソード記憶の想起において重要な役割を果たし、意識と自己認識において非常に活発です。
⑩リハビリテーションのための臨床実践: これらには、記憶想起トレーニング、日記をつける、目標設定、身の回り品の整理、認知刺激のためのゲームやパズルの使用などが含まれます。
楔前部を意識したリハビリテーション展開例
登場人物
- 療法士:金子先生
- 患者:丸山さん
ストーリー
初回セッション: 評価と課題設定
リハビリテーションの初回セッションでは、金子先生が患者の丸山さんと初めて対面し、現在の状態の評価を行いました。丸山さんは脳卒中後のリハビリテーション中で、主に睡眠障害や記憶障害が問題となっていることが確認されました。
丸山さんは、最近の睡眠の乱れや、日中の眠気が頻発していることを訴えています。また、日常的な記憶障害として、昨日の出来事や食事内容を思い出すのが難しい状況です。さらに、日常の時間感覚や生活リズムが乱れており、食事時間も不規則であることが分かりました。
総合評価とリハビリ目標の設定
金子先生は総合評価を行い、以下の目標を設定しました。
- 睡眠覚醒リズムの改善: 丸山さんの睡眠障害を管理し、覚醒と睡眠サイクルを整える。
- 記憶の想起能力向上: エピソード記憶や日々の出来事を思い出す力を強化する。
- 日常生活リズムの確立: 食事や活動の時間を規則的に整え、日常生活の時間感覚を改善する。
リハビリの計画と実施
金子先生は丸山さんのリハビリ計画を作成し、以下の3つの実施項目に焦点を当てました。
- 規則的な睡眠スケジュールの確立
- 記憶想起トレーニング
- 日常生活の時間管理の強化
詳細:
1. 規則的な睡眠スケジュールの確立
金子先生は、丸山さんの覚醒と睡眠サイクルの調整に向けて、看護師とも協力し、1日のスケジュールを見直しました。丸山さんには、毎朝同じ時間に起床し、夜は決まった時間に就寝するように指導。看護師と一緒にリハビリスケジュールを含めた1日の予定表を朝に書き出すことで、1日の活動を見える化し、予測可能なリズムを作ることに努めました。
さらに、丸山さんの寝室環境の改善も進めました。部屋を静かで暗く保つようにし、リラックスできる環境を整えるようアドバイス。また、就寝前には呼吸法やマインドフルネスを取り入れて、心身をリラックスさせ、安定した睡眠を促しました。
2. 記憶想起トレーニング
丸山さんの記憶障害を改善するため、金子先生は日記をつけることを提案しました。日記には、毎日食べた食事、会った人、行った活動などを記録し、1日の終わりに振り返る習慣を持つように指導しました。また、昔の写真や家族の写真を使った記憶トレーニングも行い、過去のエピソードを思い出す力を強化します。
さらに、金子先生は丸山さんに、毎日小さな目標を設定するように助言しました。例えば、「今日の食事をすべて覚えておく」や「1週間後に家族に伝えるための記憶に残すエピソードを一つ記録する」など、段階的な目標を設定します。
3. 日常生活の時間管理の強化
丸山さんの生活リズムを整えるため、金子先生は食事や活動時間を規則的にすることを提案しました。具体的には、毎日同じ時間に食事を取ることを心がけ、リマインダーデバイスやスマホアプリを使用してスケジュール管理を行いました。また、日常的な家事やリハビリ活動をタイムスケジュールに沿って実施し、日々のリズムを確立していきます。
活動中に物の整理を行う際には、金子先生が視覚空間トレーニングも導入し、物の位置を覚える訓練や「片付け」「テーブルセッティング」など、空間記憶を意識した課題を実施しました。
結果と進展
1か月後、丸山さんの生活リズムは徐々に安定し、特に睡眠の質が向上しました。夜中に目覚めることが減り、日中の眠気も軽減されたことが確認されました。また、日記をつける習慣が定着し、記憶の想起力が向上。簡単なエピソードや食事内容を思い出せるようになり、丸山さんの自信も回復しています。
時間管理能力も改善し、毎日の活動が規則的に行われるようになり、日常生活の質が向上しました。視覚空間トレーニングの成果もあり、丸山さんは家の中での物の配置を覚えるのが上手くなり、日常生活の中で混乱することが減りました。
金子先生の指導のもと、丸山さんは順調に回復を遂げており、リハビリの目標に向かって着実に前進しています。
今回のYouTube動画はこちら
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)