【2024年最新版】内出血と皮下出血の原因から治癒過程まで徹底解説!血液データ・脳卒中後の薬剤との関連性と観察ポイントも詳述
論文を読む前に
金子医師:
「丸山さん、今日は内出血と皮下出血の評価について話します。脳卒中患者では、薬剤の影響や転倒による外傷など、さまざまな要因で内出血や皮下出血が発生することがあります。それぞれの評価方法、出血の原因となる部位、そして血液の分布による皮膚の変色について詳しく説明します。」
1. 内出血と皮下出血の基礎理解
金子医師:
「まず、内出血と皮下出血を整理しましょう。内出血は皮膚の下や筋肉内での出血で、外からは見えにくいですが、痛みや腫れとして現れることがあります。一方、皮下出血は皮膚のすぐ下での出血で、出血による色の変化が見られます。」
- 内出血: 外部から直接は確認しにくいが、腫れや圧痛が生じることが多い。
- 皮下出血: 出血が皮膚に近いため、目に見える形で青あざ(血腫や紫斑)として現れる。
丸山(療法士):
「皮下出血の色の変化は、血がどこから来てどのように流れているかを示すものですよね?」
金子医師:
「その通りです。皮下出血の色の変化は時間の経過とともに進行し、出血の進行状態を示します。出血直後は赤みが目立ち、時間が経つと紫色や青色になり、さらには緑色や黄色に変わっていきます。これは、ヘモグロビンが体内で代謝されてビリルビンやビリベルジンに変化するためです。」
2. 原因部位と血の降りて来る動きによる色の変化
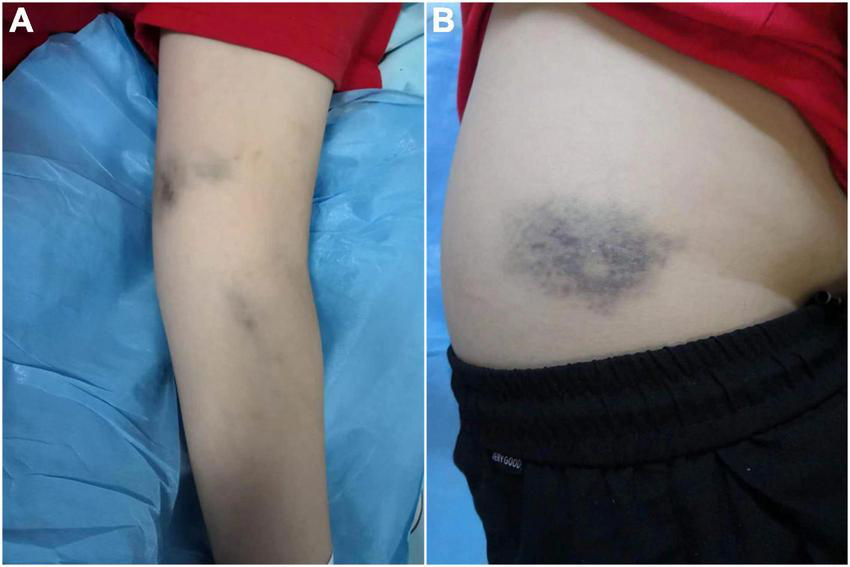
画像引用元:ResearchGate
金子医師:
「出血がどの部位から発生したかによっても、出血の広がり方が変わります。例えば、前腕で発生した出血が時間の経過とともに手首や手に移動することがあります。これは重力の影響で血液が下方に移動するためです。評価の際には、患者が打撲や外傷を受けた部位だけでなく、血液が流れている範囲にも目を向けることが重要です。」
評価手順:
- 出血の範囲の視覚的評価
- 出血の初期段階では、赤みや青みを帯びた部分が見られる。時間が経つと色が変化し、重力に従って下方に広がる。
- 触診での圧痛確認
- 出血部位がどの程度の圧痛を伴っているかを確認する。圧痛が広がっている場合は、出血が周囲の組織に拡大している可能性がある。
3. 薬剤の影響と内出血・皮下出血のリスク
金子医師:
「脳卒中患者では、内出血や皮下出血のリスクは使用する薬剤によって大きく異なります。特に抗凝固薬や抗血小板薬を使用している患者は、出血リスクが高まります。ワルファリンやDOAC(直接作用型経口抗凝固薬)は、血液をサラサラにすることで血栓を予防しますが、その反面、出血しやすくなります。」
- ワルファリン: 効果をモニタリングするためにINR(国際正規化比)を定期的に確認する必要があります。INR値が高い場合、出血リスクが増加します。
- DOAC: 腎機能が低下している患者では代謝が遅れ、出血リスクが高まります。
丸山(療法士):
「薬剤の影響で出血リスクが高い患者には、どのようにリハビリを進めればよいのでしょうか?」
金子医師:
「出血リスクが高い患者では、リハビリの運動強度や体位に注意が必要です。たとえば、強い圧力を加えるストレッチやマッサージは避けるべきです。また、転倒リスクを最小限に抑える対策も重要です。」
4. 内出血・皮下出血の身体評価手順
金子医師:
「内出血や皮下出血を評価する際には、視覚的な確認だけでなく、患者の自覚症状や身体的な検査も重要です。」
評価の手順:
- 視覚的評価
- 出血部位の色の変化、広がりを確認。青あざが時間とともにどのように広がっているか、色の変化を記録する。
- 触診
- 出血部位に圧痛があるか確認し、腫れや硬結がないかを調べる。
- 症状の確認
- 患者が倦怠感や頭痛、腹部痛などを訴える場合、内出血が進行している可能性があるため、バイタルサインをモニタリングし、出血が進行しているかを確認する。
5. リハビリテーションにおける注意点
金子医師:
「内出血や皮下出血のリスクがある脳卒中患者に対して、リハビリを進める際の注意点をまとめます。」
- 運動強度の調整: 強度の高い運動や過度のストレッチは避け、軽度から中等度の運動強度を推奨します。
- 圧迫を避ける: 出血しやすい部位には圧迫がかかりにくい体位を採用します。
- 転倒リスク管理: 転倒による外傷はさらなる出血を引き起こす可能性があるため、転倒リスクを最小限に抑えることが重要です。
- 薬剤モニタリング: 抗凝固薬や抗血小板薬を使用している場合は、薬剤の効果や副作用を継続的にモニタリングし、必要に応じて内科医と連携して調整します。
丸山(療法士):
「ありがとうございました、先生。薬剤の影響を考慮しつつ、内出血や皮下出血のリスクがある患者に対するリハビリの進め方がよく分かりました!」
金子医師:
「そうですね、丸山さん。内出血や皮下出血の評価は、患者の安全なリハビリテーションを進める上で非常に重要です。薬剤との関係をしっかりと理解し、適切なリスク管理を行いながら治療を進めましょう。」
論文内容
| 検査項目 | 正常値 | 低値の場合 | 高値の場合 |
|---|---|---|---|
| 赤血球数 (RBC) | 男性: 4.5~5.5 x10^6/µL 女性: 4.0~5.0 x10^6/µL |
貧血、血液喪失、栄養不良 | 脱水症、ポリシテミア、心肺疾患 |
| 血小板数 (PLT) | 150,000~450,000/µL | 血小板減少症、出血傾向 | 血小板増加症、血栓リスク |
| 白血球数 (WBC) | 4,000~11,000/µL | 免疫不全、骨髄抑制 | 感染症、炎症反応、白血病 |
| C反応性タンパク (CRP) | 0.0~0.3 mg/dL | 正常 | 急性・慢性の炎症、感染症、組織損傷 |
| プロトロンビン時間 (PT) | 11~14秒 | ビタミンK欠乏、肝不全 | 血液凝固不良、抗凝固薬の効果 |
| 活性化部分トロンボプラスチン時間 (APTT) | 25~35秒 | 血液凝固障害、ヘモフィリア | 抗凝固薬、血友病 |
| フィブリノーゲン | 200~400 mg/dL | 出血性疾患、肝機能低下 | 急性炎症、血栓症リスク |
| 赤血球沈降速度 (ESR) | 男性: 0~15 mm/h 女性: 0~20 mm/h |
正常または異常なし | 炎症性疾患、感染症、貧血 |
| ビリルビン | 0.2~1.2 mg/dL | 通常は病的でない | 肝疾患、溶血性貧血、胆道閉塞 |
各検査の役割
- 赤血球数 (RBC): 血液の酸素運搬能力を示し、低値は貧血、高値は脱水症などを示唆します。
- 血小板数 (PLT): 血液凝固に関与し、低値は出血リスク、高値は血栓形成のリスクを示します。
- 白血球数 (WBC): 免疫応答を反映し、感染症や炎症反応に関与します。
- C反応性タンパク (CRP): 炎症や感染の程度を反映し、急性炎症で高値になります。
- プロトロンビン時間 (PT), APTT: 血液凝固系を評価し、抗凝固療法のモニタリングに使用されます。
- フィブリノーゲン: 血液凝固に重要な役割を果たし、低値は出血リスク、高値は血栓リスクを示唆します。
- 赤血球沈降速度 (ESR): 炎症の指標として用いられ、慢性炎症や貧血で高値になります。
- ビリルビン: 肝機能や溶血の指標となり、高値は肝疾患や胆道閉塞を示します。
これらの検査データは、出血や炎症の原因を評価する上で非常に重要です。
内出血の評価:広がり方、原因部位

出血の広がり方とその評価は、局所的な血液の流れ、重力、姿勢によって大きく影響されます。以下、身体部位ごとに、出血の広がり方とそれによる原因部位の評価について詳しく解説します。
1. 肩部の出血
- 広がり方: 肩部の内出血は、肩甲骨周囲や鎖骨下に血液が溜まることが多く、青紫色の斑点が肩の前面から側面にかけて現れることがあります。
- 原因部位の評価: 肩関節脱臼や上腕骨近位部骨折、あるいは肩の筋損傷(特に回旋筋腱板損傷)による内出血が多くみられます。これにより腕の可動域が制限されることがあります。
- 姿勢との関連: 出血が広がると痛みにより肩の動きが制限され、患者は肩をすぼめるような姿勢を取ることが多いです。
2. 肘部の出血
- 広がり方: 肘関節周囲の出血は肘の前面(肘窩)および後面に現れることが多く、重力によって前腕まで広がることがあります。特に外側または内側の靱帯損傷によるものが多いです。
- 原因部位の評価: 肘の脱臼や上腕骨遠位部の骨折が原因となることがあり、特に転倒などで外力が肘にかかることが多いです。また、肘の内出血は関節内の軟部組織損傷を伴うことが多いです。
- 姿勢との関連: 患者は痛みにより肘を曲げたままの姿勢を保持し、腕をあまり動かさない傾向が強くなります。
3. 前腕の出血
- 広がり方: 前腕部の出血は、手首から肘にかけて広がり、重力の影響で手の甲や手指にまで血液が浸透することがあります。
- 原因部位の評価: 前腕の骨折(橈骨・尺骨骨折)や腱損傷が多く、特に転倒時に手をつく動作で前腕に大きな負担がかかります。
- 姿勢との関連: 出血や腫れが酷い場合、手指の動きにも影響を及ぼし、細かな作業が困難となります。
4. 体幹部の出血
- 広がり方: 体幹部の出血は、腹部や胸部にかけて広がることが多く、重力によって側腹部や下腹部にまで広がることがあります。
- 原因部位の評価: 肋骨骨折や腹部の内臓損傷(肝臓や脾臓など)による出血が考えられます。特に肋骨骨折は転倒や交通事故でよく見られます。
- 姿勢との関連: 体幹部の出血があると、痛みにより猫背のような姿勢を取り、上体をあまり動かさない傾向が強くなります。
5. 大腿部の出血
- 広がり方: 大腿部の出血は、広範囲にわたり内出血が現れます。重力によって膝関節や下腿まで血液が浸透しやすいです。
- 原因部位の評価: 大腿骨骨折やハムストリングの損傷、股関節脱臼が主な原因です。大腿部は大きな筋肉群があるため、出血量が多くなりやすいです。
- 姿勢との関連: 出血が酷い場合、歩行が困難になり、足を引きずるような姿勢を取ることが多くなります。
6. 下腿部の出血
- 広がり方: 下腿部の内出血は、主にふくらはぎや脛に現れますが、重力の影響で足部にまで血液が流れ込むことがあります。
- 原因部位の評価: 下腿骨骨折(脛骨・腓骨)やアキレス腱損傷、打撲による筋損傷が多いです。
- 姿勢との関連: 下腿部の出血があると、患者は足を高く上げないように歩く姿勢を取りやすくなります。
7. 足部の出血
- 広がり方: 足部の内出血は、足背や足底に現れ、足趾にまで広がることがあります。
- 原因部位の評価: 足関節捻挫や中足骨の骨折、足部の靭帯損傷が多いです。特に足首の捻挫は多くの人に見られる原因です。
- 姿勢との関連: 足部の出血があると、足を地面につけたときの痛みを避けるために、かばう歩行をすることが一般的です。
8. 頭部の出血
- 広がり方: 頭部の出血は、頭皮下に出血が溜まりやすく、頭全体に広がることがあります。頭頂部の出血が顔面に広がることもあります。
- 原因部位の評価: 頭部外傷や頭蓋骨骨折、脳内出血が原因となることが多く、特に転倒や強打によるものが一般的です。
- 姿勢との関連: 頭部の出血はめまいや吐き気を引き起こすため、患者は頭を動かさないように姿勢を固定することがあります。
姿勢や重力の影響によって、肘をぶつけた場合に内出血が肩に向かって広がることもあります。肘の打撲や外傷による血管の損傷が起きた際、血液は皮下組織に漏れ出し、重力に従って広がります。通常は、内出血は打撲部位から下方向(肘から手首など)に広がる傾向がありますが、肘を上げた姿勢や特定の圧力がかかった状況では、内出血が上方、すなわち肩に向かって広がることもあります。
このような広がりは、血液が組織間で圧力を受けて移動するためであり、また皮膚や筋肉の解剖学的な構造によっても影響を受けます。例えば、腕を上げた姿勢では、重力の影響が反転し、内出血が肩に向かって移動する可能性があります。また、肩と肘は筋膜や筋肉で連結しており、血液がその中を通って広がることも考えられます。
さらに、抗凝固薬を使用している患者では、血液の凝固機能が低下しているため、出血が広範囲にわたり、通常よりも広がりやすくなる傾向があります。このような場合、出血の広がり方や色の変化、範囲は特に注意深く評価する必要があります。
薬との関係
出血の広がりや回復速度は、抗凝固薬や抗血小板薬などの使用にも影響されます。特にワルファリンやアスピリンの使用は、出血の傾向を強め、広範囲にわたる内出血が見られることがあります。そのため、薬物使用歴や現在の治療状況も含めた総合的な評価が必要です。
治癒過程
内出血や皮下出血の治癒過程は、出血の部位や程度、原因、患者の状態によって異なりますが、一般的な経時的な変化と視診に基づく評価について詳しく解説します。
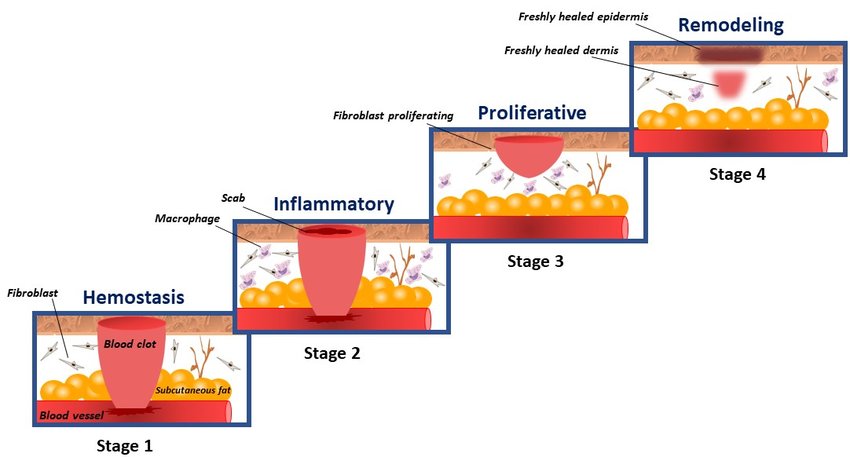
画像引用元:ResearchGate
この画像は、内出血や皮膚の傷における治癒過程を4つのステージで示しています。それぞれのステージの特徴は次のとおりです。
Stage 1: 止血期 (Hemostasis)
この段階では、傷や出血が発生した直後に血液が凝固して止血が始まります。血小板や凝固因子が働き、血液が固まって血栓(blood clot)が形成され、出血が止まります。これにより、傷口が保護され、次の修復過程に備えます。
Stage 2: 炎症期 (Inflammatory Phase)
止血が行われた後、免疫細胞(特にマクロファージなど)が傷口に集まり、異物や感染のリスクを除去します。この炎症反応により、不要な細胞が除去され、傷の回復が促進されます。炎症によって傷口が赤く腫れることがあり、これがこの段階の特徴です。
Stage 3: 増殖期 (Proliferative Phase)
この段階では、傷口の修復が進み、新しい組織が形成されます。線維芽細胞(fibroblast)が活発に増殖し、コラーゲンなどの成分を生成して傷口を埋めます。また、新しい血管が形成され、酸素や栄養が供給されます。傷口が徐々に収縮し、治癒が進みます。
Stage 4: 成熟期 (Remodeling Phase)
最終的に、傷口が完全に治癒する段階です。新たに形成された皮膚や組織が強化され、コラーゲンのリモデリングが行われます。この過程では、傷跡が目立たなくなり、皮膚が元の状態に近づきます。
この4つの段階は、一般的な傷の治癒プロセスを示しており、それぞれの段階が正常に進むことで完全な回復が期待されます。
下記により視点を広げ治癒過程を解説していきます。
1. 出血の治癒過程
内出血や皮下出血は、皮膚下の血管が破れ、血液が組織に漏れ出した状態です。治癒過程にはいくつかの段階があり、色や形の変化を伴います。
初期段階: 0~2日
- 色: 血液中のヘモグロビンによって、皮膚は赤色または青紫色を呈します。これは酸素を持つヘモグロビンの存在によるものです。
- 視診ポイント: 内出血部位が触ると痛みが伴い、腫れが見られることがあります。皮下出血の場合、出血した範囲が広がっていく可能性もあります。特に抗凝固薬の影響下では、出血が広がる速度が速くなる場合があります。
中期段階: 3~7日
- 色: 血液が分解され始め、ヘモグロビンがビリルビンやビリベルジンに変化します。これにより、緑色や黄色の色調が現れます。
- 視診ポイント: この段階では、腫れや痛みが徐々に軽減し、色の変化が目立ちます。また、重力の影響で血液がより低い部位へ移動することがあり、皮膚の下方に新たな変色が生じることがあります(例: 肘の打撲が肩に向かって広がる)。
後期段階: 1~2週間以降
- 色: 血液中のビリルビンが完全に代謝され、黄色や褐色の色に変化します。最終的に血液は吸収され、皮膚は元の色に戻ります。
- 視診ポイント: 色が徐々に薄れていく段階です。この時期には痛みがほとんどなくなり、組織の正常な弾力が回復します。ただし、大きな出血では瘢痕組織が残る可能性があります。
2. 視診の専門的ポイント
1. 出血の範囲の確認
出血の広がりや変色のパターンを観察することが重要です。特に重力の影響で下方に血が広がる場合(例: 肘の打撲が手首や肩に向かって広がる)、その出血部位の重力方向も視診の重要な指標となります。
2. 皮膚の張り・硬さ
内出血の範囲における皮膚の硬さや柔軟性を確認します。急性期には組織に血液が漏れて腫れが見られることが多いですが、次第に腫れが引いてくることで硬さが軽減します。
3. 内出血の形状
内出血が圧力の影響で特定の形をしている場合(例: 打撲の形がはっきりしている、あるいは血液が広がって境界が不明瞭になっている)、その形状を記録します。筋肉や骨の突出部位での打撲や、関節の動きに伴う出血広がりも考慮します。
4. 身体部位の影響
姿勢や体位によって、血液が低い位置に流れる可能性があります。たとえば、下肢を高くした状態で出血が少なくなる、あるいは体幹を動かすと出血が広がるなど、姿勢変化に伴う血液の動きを確認します。
5. 既往歴と薬剤使用の確認
内出血を評価する際には、抗凝固薬や抗血小板薬(例: ワルファリン、アスピリン)の使用が大きな影響を与えるため、薬物療法歴を確認します。これらの薬は血液凝固を阻害し、出血の範囲や治癒速度に影響を及ぼします。
3. 薬剤との関係
出血傾向が見られる場合には、血液凝固に関連する以下のような検査データも考慮します。
- プロトロンビン時間 (PT): 抗凝固薬の影響で延長している場合、出血が止まりにくいことがあります。
- 活性化部分トロンボプラスチン時間 (aPTT): 内因性凝固系の評価に用いられ、異常がある場合、内出血のリスクが高まります。
- 血小板数: 血小板の低下は出血のリスクを高め、皮下出血が生じやすくなります。
4. 姿勢と内出血の広がりの関係
内出血の広がりは姿勢の影響を強く受けます。たとえば、長時間座位を続けると、下肢の静脈圧が上昇し、血液が滞留しやすくなるため、下肢に出血が広がる可能性があります。また、重力の影響で血液が下方に流れるため、打撲部位と異なる場所に変色が見られることもあります。
まとめ
内出血や皮下出血の評価には、視診や触診だけでなく、既往歴や薬剤使用の確認も重要です。特に抗凝固薬の使用中は、出血範囲や治癒速度が通常と異なるため、慎重な観察が必要です。また、姿勢の影響で血液が下方に広がることがあるため、出血の範囲と位置も考慮した評価が求められます。
このような多面的な視点を持つことで、内出血の原因や治癒過程を正確に把握し、適切なリハビリ計画を立てることが可能になります。
新人療法士が内出血の評価を行う際のポイント
片麻痺患者に内出血が生じた際に、新人療法士が専門的に評価を行う際のポイントを以下に挙げます。これらのポイントは、内出血の範囲、原因、進行を把握するために重要です。
1. 内出血の部位と初期評価
まずは内出血が発生している部位を正確に確認します。肘や膝などの関節周辺で発生した場合は、損傷が軟部組織に及んでいる可能性があります。部位ごとの血行や筋肉の解剖学的特性を考慮して評価します。
2. 色の変化と進行具合
内出血の色は時間経過に伴い変化します。最初は青紫色で、次第に緑色、黄色へと変わるため、色の変化から出血の発生時期を推定します。この変化は数日から1週間以上かかる場合もあるため、定期的に観察することが大切です。
3. 痛みの程度と範囲
患者に痛みがあるかどうかを確認し、疼痛の範囲とその強さを記録します。痛みが広がるようであれば、深部組織への影響も疑い、さらなる評価が必要です。
4. 体位変換による出血の移動
内出血は重力の影響を受けやすく、打撲や損傷の部位から他の部位に血液が移動することがあります。例えば、肘の打撲後に血液が肩に向かって広がることがあります。このため、体位変換や姿勢を変えた際に出血がどの方向に広がるかを観察します。
5. 皮膚の温度と腫れの評価
内出血がある部位の皮膚温度をチェックし、炎症の有無を評価します。腫れが伴っている場合は、内出血が深部組織に及んでいる可能性があり、循環障害を考慮する必要があります。
6. 脈拍や血圧の確認
内出血が広範囲にわたる場合、全身的な血行動態にも影響を及ぼす可能性があります。脳卒中患者は血圧や脈拍の管理が重要であるため、内出血が確認された場合には血行動態の変化も注意深く観察します。
7. 抗凝固薬や血液凝固障害の既往歴の確認
脳卒中患者は抗凝固薬を服用していることが多く、その影響で内出血が広がりやすくなります。患者の既往歴や薬剤の使用状況を確認し、薬剤の影響で出血が悪化していないかを評価します。
8. 画像検査の必要性の判断
皮膚下の出血が筋肉や関節に及んでいる可能性がある場合、超音波やMRIなどの画像検査を検討します。特に深部組織への影響が疑われる場合には、さらなる精密検査が必要です。
9. 血液検査のデータ確認
内出血の評価には、血液検査も重要です。特に、出血傾向を示す凝固因子や血小板数の確認が必要です。異常が認められた場合には、さらに専門的な対処が必要になります。
10. 姿勢や動作との関連性の評価
内出血が生じた部位とその周辺の筋肉や関節の可動域、筋力の低下を評価します。例えば、肘を打撲した場合、肩関節の動きにどのような影響が出るか、動作時の痛みが出血範囲に影響していないかなど、姿勢制御との関連を考慮します。
これらのポイントは、片麻痺患者に内出血が生じた場合に、新人療法士が全体像を把握し、適切な介入を行うために重要です。出血の進行を観察し、必要に応じて他職種と連携することが求められます。
医師・家族への報告の例
医師への報告例文(内出血について)
件名: 患者の内出血に関する経過報告
本文:
〇〇先生
患者名: ○○様 (年齢: 〇〇歳, 性別: 男性/女性)
リハビリ中に、患者の左下肢大腿部に皮下出血を確認しました。以下に状況を報告いたします。
- 出血部位: 左大腿部の前面中部。出血の範囲は直径約6cmで、初期の青紫色から次第に黄色へ変化しています。
- 出血の経過: 出血は4日前に確認され、翌日には大腿の内側に血液が広がっていることを確認しました。動作時の痛みはないものの、圧痛があるとの報告があります。
- 内服薬の影響: 現在、抗凝固薬 (ワルファリン) を服用中であり、これにより出血が悪化した可能性が考えられます。
- 血液検査: 凝固因子や血小板の数値は、基準値範囲内でしたが、患者のプロトロンビン時間 (PT) が延長しているため、慎重に経過を観察中です。
上記の状況を踏まえ、必要に応じてさらなる検査や対応のご指示を頂けますと幸いです。
よろしくお願いいたします。
〇〇 (リハビリ担当)
家族への報告例文(内出血について)
件名: 患者様の内出血に関する経過について
本文:
〇〇様
いつも患者様のケアにご協力いただき、ありがとうございます。本日は、リハビリ中に確認された内出血についてご報告いたします。
患者様の左大腿部に少し大きめの内出血が見られました。内出血自体は徐々に回復しており、痛みも少ない状況ですが、現在服用しているお薬 (抗凝固薬) の影響で、通常よりも治りが遅い可能性があります。
内出血の範囲は経過観察中で、特に問題がない限り自然に回復することが予想されていますが、もし何か気になる点がございましたら、どうぞご連絡ください。
引き続き、患者様の健康状態をしっかりと見守ってまいりますので、ご安心ください。
どうぞよろしくお願いいたします。
〇〇 (リハビリ担当)
これらの報告文例は、医師と家族に対する適切なコミュニケーションの一環として、内出血の状況を分かりやすくかつ専門的に伝えるためのものです。
退院後のリハビリは STROKE LABへ
当施設は脳神経疾患や整形外科疾患に対するスペシャリストが皆様のお悩みを解決します。詳しくはHPメニューをご参照ください。

STROKE LAB代表の金子唯史が執筆する 2024年秋ごろ医学書院より発売の「脳の機能解剖とリハビリテーション」から
以下の内容を元に具体的トレーニングを呈示します。


STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)