【2022年最新】脳卒中後の片麻痺歩行とは?予後予測、障害、歩行分析、理学療法、リハビリテーションまで

何を勉強すれば分析能力が上がりますか?
治療方法も知りたいです!

痙縮も人によって位置がバラバラだったり、代償方法も異なりますよね。
是非知識を学びましょう。
はじめに
脳卒中後の機能制限や障害は人それぞれであり、多くの場合、運動機能の障害も含まれます。
脳卒中患者のリハビリテーションプログラムにおいて、歩行回復は主要な目的であり、しばしばその人の最大の目標となります。
脳卒中後の機能回復は、自然回復と治療介入の効果を含む複雑なプロセスです。
脳卒中の患者のほとんどは歩行能力を回復しますが、自立した日常生活を送るために必要な歩行の持続性、速度、安全性を達成することはできないことが多いです。
転倒は、地域社会に暮らす脳卒中患者にとって共通の懸念事項です。
脳卒中後は以下の問題が生じてきます。
筋緊張(痙性または弛緩)
筋力低下
非対称な歩行パターンをもたらす歩行サイクルのタイミング
歩行速度の低下
バランスシステムの低下
感覚障害
視覚処理の低下
認知・安全意識の低下
軟部組織の長さ(拘縮)の問題
脳卒中リハビリテーションの原則
「正常」歩行は複雑な活動であり、脳卒中リハビリテーションを成功させるためには、熟練した個別の治療介入が必要です。
脳卒中のリハビリテーションには、いくつかの一般原則があります。
良好なリハビリテーションの成果は、患者や家族の高いモチベーションと強く結びついています。
リハビリテーションの成果を上げるには、患者さんやご家族の高いモチベーションと積極的な参加が必要です。
認知機能は、リハビリの成功に非常に重要な役割を果たします。特に、脳卒中の障害が日常生活に与える悪影響に関連する注意力の低下は、脳卒中患者のリハビリテーションにおいて非常に重要な要素です。
正常歩行への理解
歩行周期
歩行トレーニングは、クライアントの診断に関係なく、「正常な」歩行を理解することが基本です。
セラピーの評価では、脳卒中患者の活動レベルや移動能力の基準値に関する情報収集が重要です。
このデータは、患者本人、信頼できる家族や友人から収集することができます。
このような情報はすべて、その人に合った治療プログラムを作成する際に考慮されます。
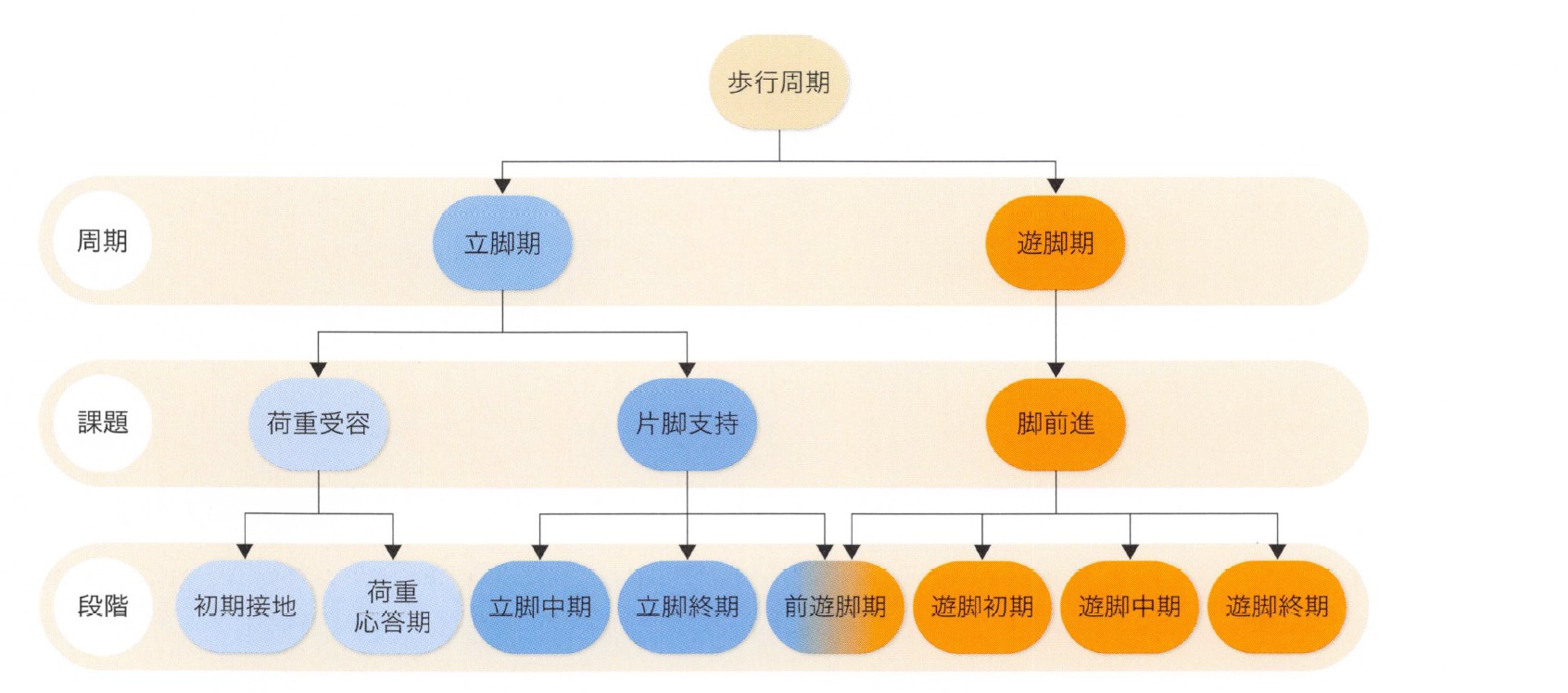
金子唯史:脳卒中の動作分析,医学書院より引用
自立歩行ができることは、在宅であっても、地域内を移動する人であっても、ほとんどの日常生活において必要不可欠な条件です。
歩行者が信号の時間内に道路を渡る、歩道への出入り、自動ドアの出入り、障害物の回避、縁石の乗り越え、移動と環境の把握、環境にある安全信号の理解など、地域の環境を安全に渡り歩くために必要なスキルを考えてみてください。
歩行速度は1.1~1.5m/sが、地域住民として安全に機能するための正常な基準速度とされています。
リハビリテーション病院を退院した患者のうち、道路を安全に横断できる速度で500mを連続歩行できるなど、地域歩行の基準を満たしているのはわずか7%であることが報告されています。
歩行を成功させるための主な要件は以下の通りです。
・下肢による体幹の支持
・意図した方向への身体の推進力
・基本的な運動リズムの生成
・移動するための身体の動的なバランス制御
・変化する環境条件や目標に合わせて運動を適応させる柔軟性
脳卒中後の歩行の特徴
脳卒中後の異常歩行パターンは、運動皮質の神経経路、脳幹とその下降経路、脊髄内運動ネットワークとの連絡の障害による脳卒中後の一般的な障害です。
この損傷により、脳卒中患者によく見られる筋力低下、筋緊張の変化、異常な相反的運動パターンが観察されます。
廃用および身体的不活動に起因する心血管系および筋骨格系に由来する二次的な障害は、歩行困難に拍車をかけることがあります。
脳卒中後の歩行パターンは、その人の損傷に特有の運動の逸脱と新しい代償的な運動パターンが組み合わさっていることが多いです。
すべてのリハビリテーションプログラムと同様に、脳卒中後の人の歩行トレーニングは非常に個人的なものです。以下の動画は、段階的で集中的な個別歩行トレーニングの一例です。
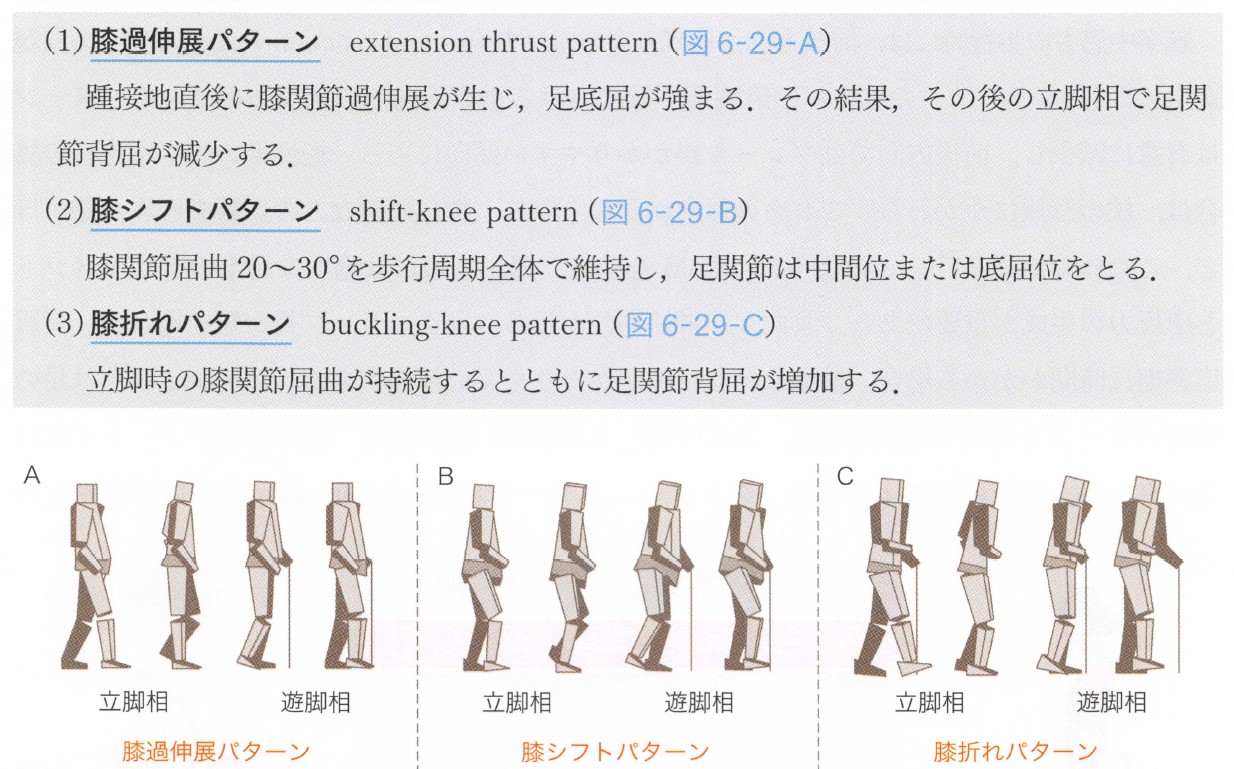
金子唯史:脳卒中の動作分析、医学書院より引用
片麻痺歩行の現象と問題の一覧
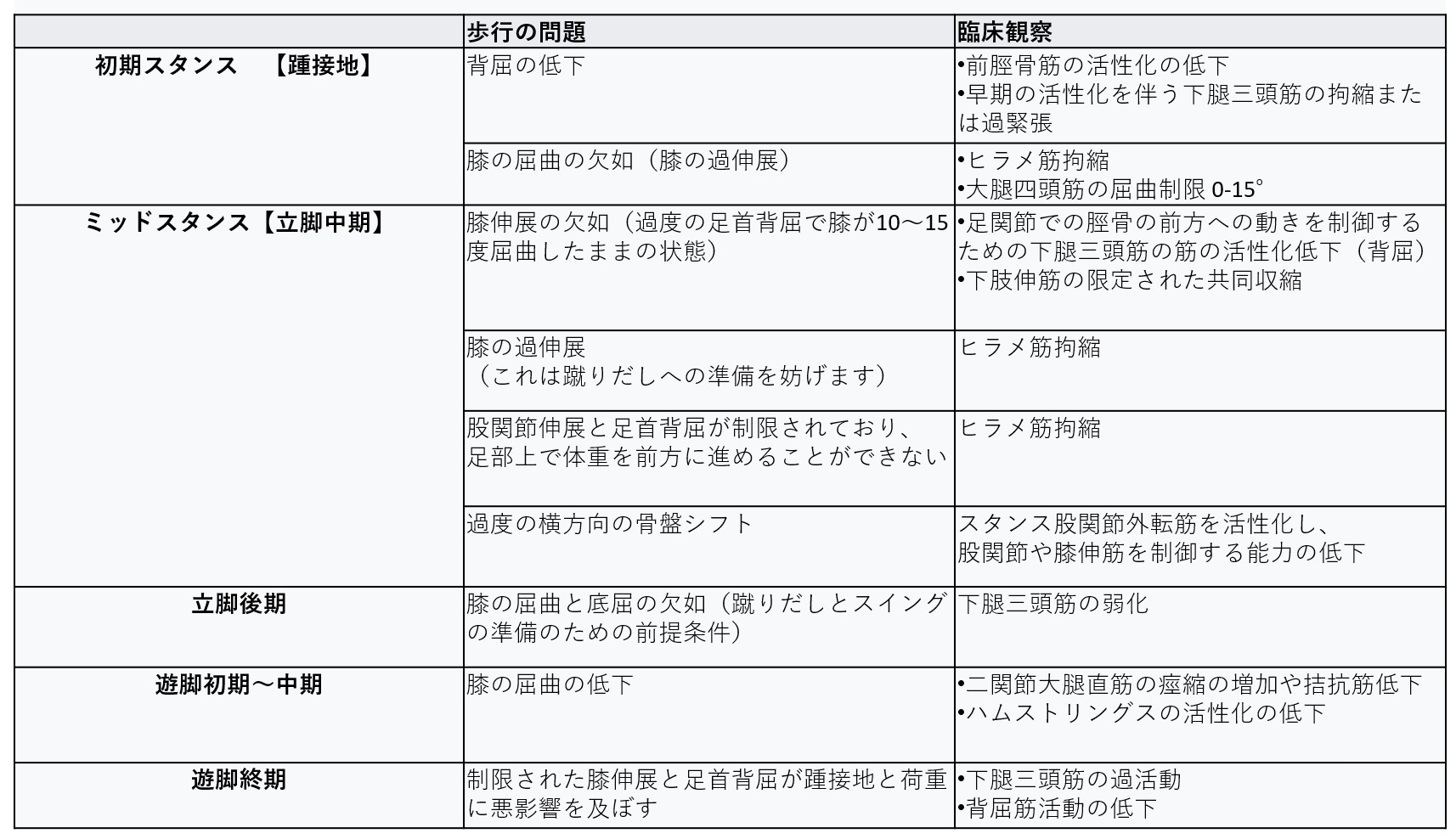
治療介入
脳卒中のリハビリテーションは、脳卒中の患者さんのニーズに合わせて個別に行われます。
理学療法のケアプランには、歩行能力を向上させるために以下の介入のいずれか、またはすべてを含めることができます。
・下肢軟部組織の適応性短縮・伸張の防止
・下肢の主要な筋群の活性化を促す
・筋力と協調性の向上
・歩行速度と持久力を向上させる
・スキルの最大化(柔軟性の向上など
・静的・動的バランスの向上
・心肺機能の向上
・安全意識の向上
・補助器具の適切な使用に関する教育
一般的な歩行トレーニング
歩行トレーニング(地上歩行トレーニング)は、歩行サイクルの一部を分解して、異常な部分をトレーニングして改善し、その後、歩行に再統合することで、より正常な歩行サイクルを取り戻す方法です。このトレーニングには、以下のようなものがあります。
・立位での下肢間の対称的な体重支持
・下肢間の体重移動
・平坦な路面や不慣れな路面でのステップトレーニング(スイング/クリアランス)。
・ヒールストライク/脚部負荷の受容
・安定したバランスとコントロールが可能な片足立ち
・移動する脚の蹴りだし/初期スイング
歩行を成功させるためには、次のような歩行の構成要素が重要です。
下肢による重心位置(COG)の支持
下肢による重心移動の推進力
下肢の重心移動に伴うCOGのバランス調整
膝とつま先の軌道を制御し、つま先のクリアランスと足の配置を調整
歩行リズムと協調性の最適化
これらの部分のいずれかに異常がないかを観察し、それらのスキルを向上させるための治療的介入を開発します。
評価や継続的なアセスメントの際に、その人の普段の環境について情報を収集することが重要です。
この情報は、以下のようなスキルを含む歩行トレーニングのケアプランの策定に役立ちます。
階段や縁石の乗り越え
障害物を乗り越えての歩行
カーペット、タイル、出入り口の敷居を越える歩行
スロープや傾斜地などの勾配の変化を伴う歩行
芝生、岩石、濡れた路面、歩道、路面など、屋外の凹凸のある路面での歩行
脳卒中患者の歩行訓練で特に注意することは、下肢の異常などを補助するための装具が必要になる可能性があるということです。装具の記事は↓↓
◇筋力トレーニング
すべてのリハビリテーションプログラムには、筋力トレーニングが含まれます。これは、正式な運動プログラムとして行うこともできますし、機能的な活動を通して行うこともできます。以下例↓↓
・サーキットトレーニング
・歩行能力を向上させるための筋力トレーニング
・歩行能力を向上させるための課題指向型トレーニング
◇神経筋再教育
過度の緊張を抑制し、筋活動を刺激し(筋緊張低下がある場合)、実技を通して正常な運動パターンを促進するための神経ファシリテーション技術があります。
Berta Bobathが提唱した枠組みに基づく実践は、英国では依然として脳卒中患者に対する主要な物理療法であり、カナダ、米国、ヨーロッパ、オーストラリア、香港、台湾など世界の多くの地域でも一般的となっています。
◇体重支持型トレッドミルトレーニング
体重支持型トレッドミル訓練(BWSTT)は、トレッドミルの上にハーネス付きのサスペンションシステムを使用し、歩行訓練を行うものです。
脳卒中の方は、転倒防止のためにハーネスを装着し、トレッドミルの上に位置し、サスペンションシステムに装着します。
この歩行トレーニングは歩行環境(水平面,傾斜面)のコントロール,歩行速度のコントロール,そして1人または複数のセラピストによる触覚の合図や身体的補助により歩行をダイナミックにすることができます.
サスペンションシステムにより体重を軽減することができるため、下肢にかかる負担が軽減され、体が軽くなったような感覚を得ることができます。
そのため、歩行トレーニングの最初のセッションでは、歩行に必要な力を減らすことができます。
BWSTTプログラムの進行に伴い、体重は徐々に本人のコントロールに戻していくことができます。
熟練したセラピストは、触覚を手がかりに四肢の前進、踵の打ち込み、膝のコントロールによるスタンス、遊脚相の歩行をサポートすることができます。
また、直立姿勢もこの治療法で対処することができます。
◇バイオフィードバック
バイオフィードバックは、50年以上前から理学療法で使用されており、神経筋障害の管理に有効です。
バイオフィードバック技術は、脳卒中後の運動機能低下または機能不全に有益であることが示されています。
これらの方法は,技術の進歩に伴い,歩行や物体の把持など,複雑なタスク指向の動作の訓練に適してきています。
◇機能的電気刺激法(Functional Electrical Stimulation)
機能的電気刺激(FES)は、脳卒中後のリハビリテーションに有用な様式であり、NMRや強化の介入を補うことができます。
FESは、軸索分岐の末梢神経に活動電位を誘発し、筋群の上に置かれた表面電極を介して筋収縮を発生させるために使用されます。
収縮の強さは、FES装置から与えられる刺激量を調整することで制御することができます。
この方法を使用するには、電極を適切に配置するための解剖学的な理解が必要です。FESは、1960年代から慢性片麻痺のリハビリテーションに使用されています。
FESは、小型のハンドヘルドユニット、ウェアラブルユニット、または上肢や下肢の自転車と一体化したものを使用して実施することができます。
◇ロボット支援トレーニング
脳卒中のリハビリでは、脳に永続的な変化をもたらすために、何十万回もの動作の繰り返しが必要です。
ロボット工学という新しい技術は、この数値の達成を支援することができます。
ロボット装置は、軽度から重度の神経学的損傷を受けた人々に、安全で集中的な課題志向のリハビリを提供します。
これにより、実行中の補助や抵抗を正確に制御できるため、高い再現性を実現し、被験者のパフォーマンスを客観的かつ定量的に測定することができます。また、インタラクティブなバイオフィードバックを使用することで、トレーニングのモチベーションを向上させることもできます。
ロボット支援トレーニングは、歩行に必要な身体的補助の量を減らし、医療費を削減し、練習の強度を制御し定量化するための運動学的および運動学的データを提供します。
そして、標準的な臨床尺度よりも優れた感度と信頼性で変化を測定し運動障害を評価することができます。
まとめ
脳卒中後の歩行回復は、多くの場合、患者の主要な目標です。
それは彼らの独立と正常への復帰の象徴です。
歩行は複雑であるため、回復を最適化するには、個別の集中的なリハビリテーションプログラムが必要です。
自発的回復と治療的介入の相互作用のため、運動回復に対するリハビリテーション効果の推定は複雑です。
脳卒中患者の歩行を改善するための治療介入は、物理的な実践的な手がかり技術、電気刺激、トレッドミルトレーニング、バイオフィードバック、ロボット工学にまで及びます。
新しい治療法は絶えず開発されており、私たちの治療兵器に追加されています。
多くの場合、それは複数の治療法と臨床経験およびスキルの組み合わせであり、最良の転帰につながります。



脳神経系論文に関する臨床アイデアを定期的に配信中。 Facebookで更新のメールご希望の方はこちらのオフィシャルページに「いいね!」を押してください。」 臨床に即した実技動画も配信中!こちらをClick!!(YouTube)
STROKE LABでは療法士向けの脳科学講座/ハンドリングセミナーを行っています!上記写真をClick!! PDFでもご覧になれます。→PDF
股関節検査↓↓↓ https://youtu.be/pVBTba5UjPU
カテゴリー
タイトル
●脳卒中患者の歩容と股関節屈筋の疲労の関係性とは?
●原著はThe stroke-related effects of hip flexion fatigue on over ground walkingこちら
なぜこの論文を読もうと思ったのか?
●脳卒中患者は、健常者に比べて筋出力機能の低下や不良姿勢などからも筋疲労を起こしやすい。そのため、疲労に伴う跛行も臨床では観察されやすい。疲労と歩容の関係を学びたく本論文に至る。
内 容
背景
●先行研究によると、脳卒中患者の麻痺側の股関節屈筋は、非麻痺側と比べて、最大収縮以下の収縮を持続して行うことができる時間が減少することが示されました。トルクの低下は、自己選択した歩行速度と負の関連がありました。この研究により、脳卒中後の歩行機能と股関節屈筋の筋疲労との潜在的な関係が明らかにされましたが、歩行の時間・空間的な側面や運動学的側面に対する麻痺側股関節屈筋の筋疲労の影響を定量化した研究は、まだ行われていません。
●脳卒中後患者は、遠位の筋出力低下ために歩行中の四肢の前進を股関節屈筋に依存することがよくありますが、これらの患者の筋疲労が及ぼす歩行への影響は不明です。
●研究目的は、脳卒中患者の股関節屈筋の筋疲労が歩行の運動学的側面とパフォーマンス・筋活動に与える影響を定量化することでした。
方法
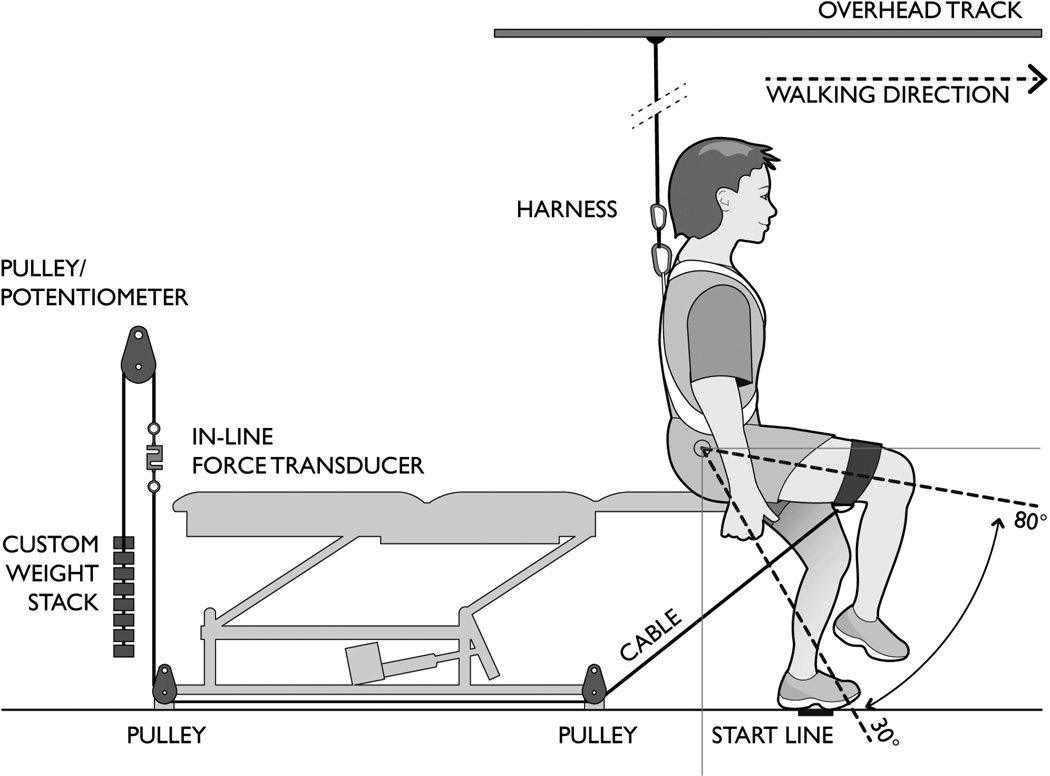
図参照:The stroke-related effects of hip flexion fatigue on over ground walking
●慢性期脳卒中患者10人と健常対照群10人が研究に参加しました。
●最大歩行速度、歩行距離、筋電図(EMG)および下肢の関節運動学を課題が失敗するまで実行された股関節屈筋の動的な最大下疲労収縮(最大負荷30%)の前後で比較しました。倦怠感を評価するために、課題遂行時間と股関節屈曲の最大随意収縮(MVC)およびパワーの低下が使用されました。
結果
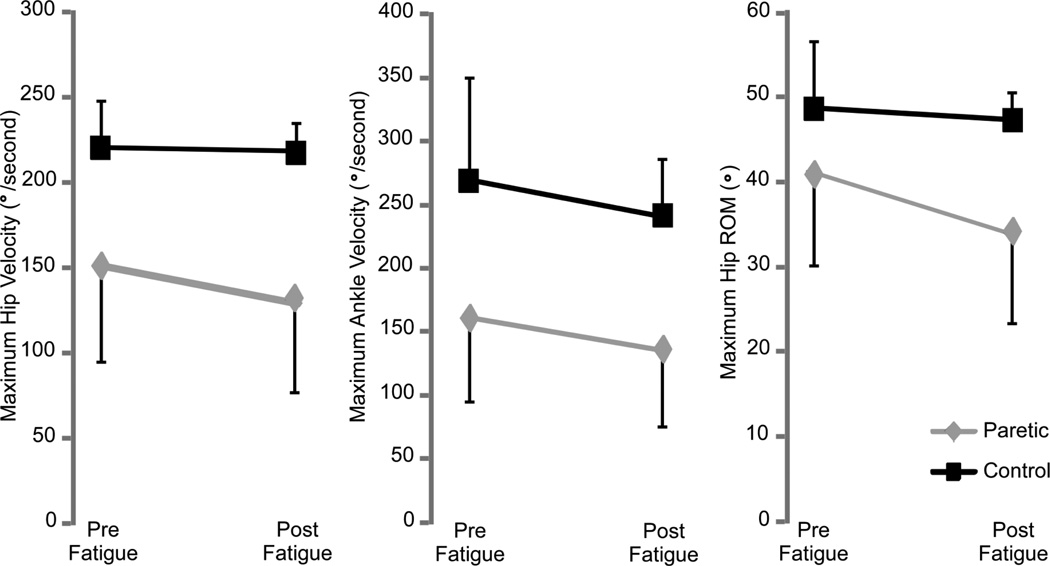
図参照:The stroke-related effects of hip flexion fatigue on over ground walking
●脳卒中患者は股関節屈筋の筋疲労により最大歩行速度の低下、遊脚期の股関節可動域とピーク速度の減少、足関節運動の加速度の減少および疲労した股関節屈筋EMGの変調の欠如を示しました。
●これらのデータは脳卒中患者の股関節屈筋の筋疲労が及ぼす歩行や日常生活動作のパフォーマンスへの影響を観察することの重要性を強調しています。
●脳卒中患者では筋活動を調節する能力の低下に加えて、脳卒中でない人と比べ、他の筋群で股関節屈筋の疲労を補う能力が低いことを示しました。代わりに脳卒中患者は、股関節の屈曲速度、可動範囲、足関節の運動速度が低下していました。これは、脳卒中患者の疲労時の下肢の代償戦略の限界を強調しています。
私見・明日への臨床アイデア
●脳卒中患者は、筋疲労が起こりやすいため、トレーニングを行っても、パフォーマンスが一時的に低下する可能性があります。基本的なトレーニングは必要ですが、即座に動作効率を改善する場合は、負荷量を考慮する必要があります。脳卒中患者では、痙縮や連合反応などの症状を細かく観察して、負荷量を決定する必要があります。
執筆監修|金子 唯史 STROKE LAB代表
・国家資格(作業療法士)取得
・順天堂大学医学部附属順天堂医院10年勤務
・海外で3年に渡り徒手研修修了
・医学書院「脳卒中の動作分析」など多数執筆
併せて読みたい【筋疲労】関連論文
●vol.102:脳卒中患者における筋疲労の男女差 脳卒中/脳梗塞のリハビリ論文サマリー
●Vol.490.サルコペニアについて~メカニズムおよび運動による効果~
●vol.102:脳卒中患者における筋疲労の男女差 脳卒中/脳梗塞のリハビリ論文サマリー
脳卒中の動作分析 一覧はこちら
塾講師陣が個別に合わせたリハビリでサポートします

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)