【2024年版】変形性股関節症の診断・治療・リハビリテーション・自主トレまで解説!
変形性股関節症の概要
変形性股関節症の概要
病態生理学と原因
変形性股関節症(OA)は、関節軟骨の変性と破壊を特徴とする慢性疾患です。関節軟骨の摩耗は、骨の摩擦を引き起こし、痛みや機能障害を引き起こします。原因は多岐にわたり、一次性と二次性に分類されます。一次性は特定の原因がない場合に用いられ、二次性は他の疾患や外傷によって引き起こされる場合を指します。
- 一次性OA:加齢、遺伝的要因
- 二次性OA:外傷、炎症性関節疾患(例:関節リウマチ)、先天性股関節形成不全、肥満
発症メカニズムとリスク要因
OAの発症メカニズムは複雑で、関節軟骨の異常な代謝が関与しています。関節軟骨が破壊されると、軟骨下骨が硬化し、骨棘(オステオファイト)が形成されます。これにより関節の形態が変わり、痛みと機能障害が進行します。
- リスクファクター:
- 年齢:加齢に伴い発症リスクが増加
- 性別:女性に多く見られる
- 遺伝:家族歴がある場合、リスクが高い
- 肥満:体重増加が関節に負担をかける
- 外傷:過去の関節外傷がOAの発症に寄与する
- 運動不足:筋力低下が関節の安定性を低下させる
診断
臨床症状と身体所見
OAの主な臨床症状は以下の通りです:
- 痛み:運動時の痛み、特に股関節を動かすとき
- こわばり:朝のこわばりが多い
- 可動域制限:関節の動きが制限される
- 機能障害:歩行や日常生活動作が困難になる
身体所見では、関節の腫れや変形、触診による圧痛、運動時のクレピタス(関節のきしみ音)が見られます。
画像診断(X線、MRI、CTなど)の役割
画像診断はOAの診断と評価に重要な役割を果たします。
- X線:最も一般的な画像検査。関節空隙の狭小化、骨棘形成、軟骨下骨の硬化を確認。
- MRI:軟部組織や軟骨の状態を詳細に評価。早期の軟骨損傷や骨髄浮腫を検出。
- CT:骨構造の詳細な評価に適しているが、OA診断にはあまり使用されない。
鑑別診断
OAの鑑別診断には、他の関節疾患や股関節周囲の病変を除外する必要があります。
- 関節リウマチ:多関節性で対称性の関節炎
- 感染性関節炎:急性の発熱と関節痛
- 骨壊死:急激な関節痛と骨の壊死
- 腱鞘炎や滑液包炎:股関節周囲の軟部組織の炎症
これらの情報をもとに、適切な診断と治療計画を立てることが重要です。ブログ記事では、これらの詳細を説明し、医療従事者に実践的な知識を提供することが目的です。
治療は?
保存療法
薬物療法: 保存療法の第一選択は通常、症状緩和を目的とした薬物療法です。
- 鎮痛剤:アセトアミノフェンが第一選択薬です。NSAIDs(非ステロイド性抗炎症薬)は、痛みと炎症の軽減に使用されますが、長期使用には胃腸障害や心血管リスクが伴います。
- 局所療法:局所NSAIDsやカプサイシン軟膏が有効です。
- コルチコステロイド注射:関節内注射は急性症状の緩和に用いられますが、頻繁な使用は推奨されません。
理学療法: 理学療法は、関節の機能を維持し、筋力を強化するために重要です。
- 運動療法:低負荷の有酸素運動(水中運動、サイクリング)、股関節周囲の筋肉強化(大腿四頭筋、臀筋)、ストレッチングが推奨されます。
- 物理療法:温熱療法や電気刺激療法が疼痛管理に効果的です。
生活指導: 日常生活の改善が治療の重要な部分です。
- 体重管理:肥満は股関節への負担を増加させるため、適切な体重管理が必要です。
- 活動修正:症状を悪化させる動作の回避や、適切な靴の選択、補助具の使用が有効です。
手術療法
股関節置換術(THA): 保存療法が効果を示さない場合、手術が考慮されます。
- 全股関節置換術(THA):重度のOAに対する標準的な手術です。痛みの劇的な緩和と機能改善が期待されます。
- 部分置換術:軟骨の損傷が限局している場合に適用されることがあります。
新しい治療法と研究の進展:
- 幹細胞治療:自己由来の幹細胞を用いた再生医療が研究されていますが、臨床応用にはまだ時間がかかります。
- PRP療法(多血小板血漿):血小板を濃縮したプラズマを関節内に注入することで、軟骨の再生を促す治療法が試みられています。
リハビリテーション
リハビリテーションの目標と方法
目標:
- 痛みの緩和
- 関節の可動域の維持および改善
- 筋力の増強
- 日常生活動作の向上
方法:
- 運動療法:個別に調整された運動プログラムを作成し、股関節周囲の筋力強化、柔軟性の向上を図ります。
- 物理療法:温熱療法や冷却療法、超音波療法などを用いて痛みを軽減します。
- 作業療法:日常生活動作(ADL)の訓練を通じて、患者が自立した生活を送れるよう支援します。
患者教育と生活習慣の指導
患者教育:
- 病態理解の促進:OAの進行や治療方法について理解を深めてもらうことが重要です。
- 痛み管理の方法:痛みのコントロール方法や自己管理技術を教えます。
生活習慣の指導:
- 適切な体重管理:体重減少が関節への負担軽減に寄与するため、栄養指導や運動指導を行います。
- 安全な運動習慣の確立:関節に負担をかけない運動の導入と継続をサポートします。
経過観察とフォローアップ
経過観察: 定期的な診察と評価を通じて、治療効果をモニタリングし、必要に応じて治療計画を修正します。
フォローアップ:
- 定期的なリハビリテーションセッション
- 痛みや機能状態の評価
- 新しい症状の発現や悪化の早期発見
このように、包括的な治療アプローチと継続的なリハビリテーションが、変形性股関節症の管理において重要です。ブログ記事においては、これらの情報を詳しく解説し、医療従事者に実践的な知識を提供することが重要です。
症例紹介
実際の症例を通じた診療のポイント
症例1:60歳女性、右股関節の痛みと機能障害
-
患者背景:
- 既往歴:糖尿病、高血圧
- 主訴:右股関節の慢性的な痛みと歩行困難
- 症状の経過:5年前から徐々に悪化
-
診断:
- 臨床所見:右股関節の可動域制限、運動時の痛み、クレピタス(きしみ音)
- 画像診断:X線検査で関節空隙の狭小化、骨棘形成、軟骨下骨の硬化を確認
- 鑑別診断:関節リウマチや骨壊死の除外
-
治療計画:
- 保存療法:アセトアミノフェンとNSAIDsによる疼痛管理、理学療法による筋力強化、適切な体重管理
- 理学療法:水中運動を中心に、低負荷の筋力強化運動とストレッチを実施
- 患者教育:痛みの自己管理方法と日常生活での注意点の指導
-
フォローアップ:
- 3ヶ月後:症状が改善しないため、関節内コルチコステロイド注射を実施
- 6ヶ月後:症状の悪化が続くため、股関節置換術(THA)を検討
症例2:45歳男性、左股関節の急性痛
-
患者背景:
- 既往歴:特記なし
- 主訴:左股関節の急性痛と歩行困難
- 症状の経過:1ヶ月前から急激に発症
-
診断:
- 臨床所見:左股関節の激しい痛みと可動域制限、局所的な圧痛
- 画像診断:MRIで骨壊死を確認、OAの早期変化も見られる
- 鑑別診断:感染性関節炎や腱鞘炎の除外
-
治療計画:
- 保存療法:NSAIDsと局所冷却療法による疼痛管理、軽度の運動制限
- 理学療法:症状が緩和次第、筋力強化と柔軟性向上のための運動療法を開始
- 患者教育:急性期の安静と痛み管理方法の指導
-
フォローアップ:
- 3ヶ月後:症状が改善し、運動療法の進行により機能が回復
- 6ヶ月後:再発防止のため、定期的なリハビリテーションと生活習慣の見直し
医療従事者としてのアプローチと経験の共有
ポイント1:患者とのコミュニケーション
- 詳細な問診:患者の症状、生活習慣、既往歴を詳細に聴取することが重要です。痛みの特性や活動制限の程度を正確に把握し、治療計画を立てる際に役立てます。
- 共感と支援:患者の不安や疑問に対して共感を示し、適切な情報を提供することで信頼関係を築きます。
ポイント2:多職種連携
- チームアプローチ:医師、理学療法士、作業療法士、栄養士などの多職種が連携して治療を進めることが、患者の全体的な健康状態の向上に寄与します。
- 定期的なカンファレンス:症例ごとに定期的なカンファレンスを開催し、治療経過の共有と課題の解決を図ります。
ポイント3:継続的なフォローアップ
- 経過観察:治療効果をモニタリングし、必要に応じて治療計画を調整します。定期的なフォローアップが重要です。
- リハビリテーションの継続:患者がリハビリテーションを継続できるように、励ましとサポートを提供します。治療の継続性が機能回復に大きく寄与します。
ポイント4:教育と予防
- 患者教育:治療やリハビリテーションの重要性を理解してもらい、自主的に取り組む意欲を高めます。
- 予防対策:再発防止のための生活習慣の改善や、日常生活での注意点を指導します。
これらのアプローチと経験を共有することで、医療従事者が変形性股関節症の診療においてより効果的な対応を行えるようになることを目指します。
自宅でできる体操は?
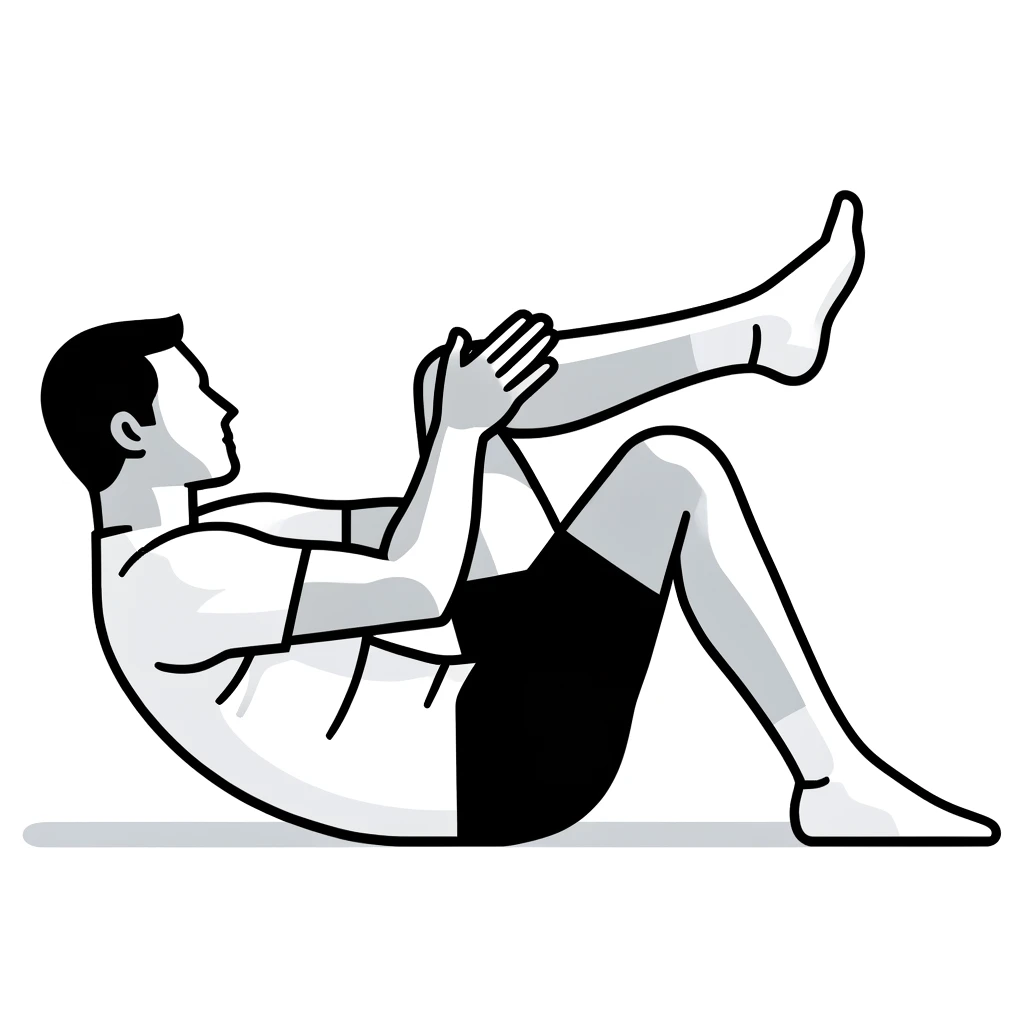
1. 股関節のストレッチ
方法:
- 仰向けに寝て、片膝を胸に引き寄せます。
- もう片方の脚はまっすぐ伸ばしたままです。
- 引き寄せた膝を胸に近づけるようにゆっくりと引っ張ります。
- 15秒から30秒間保持し、反対側も同様に行います。
効果:
- 股関節の柔軟性向上
- 関節周囲の筋肉の緊張緩和
2. 橋のポーズ(グルートブリッジ)
方法:
- 仰向けに寝て、膝を立てます。足は床に平行です。
- お尻を床から持ち上げ、肩から膝までが一直線になるようにします。
- 5秒間保持し、ゆっくりと元の位置に戻します。
- 10回繰り返します。
効果:
- 臀筋と大腿後面の筋力強化
- 股関節の安定性向上
3. 外転運動
方法:
- 横向きに寝て、下側の腕で頭を支えます。
- 上側の脚をゆっくりと持ち上げ、ゆっくりと下ろします。
- 10回繰り返し、反対側も同様に行います。
効果:
- 中殿筋の筋力強化
- 股関節の安定性向上
4. ヒールスライド
方法:
- 仰向けに寝て、膝を立てます。
- 片方の足を床に沿ってゆっくりと前に伸ばし、元の位置に戻します。
- 10回繰り返し、反対側も同様に行います。
効果:
- 股関節の可動域拡大
- 大腿四頭筋の筋力維持
5. タオルプル(ハムストリングスストレッチ)
方法:
- 仰向けに寝て、片脚をまっすぐ上げます。
- 足の裏にタオルをかけ、両手でタオルを持ちます。
- 脚をできるだけまっすぐに保ちながら、タオルを引っ張ります。
- 15秒から30秒間保持し、反対側も同様に行います。
効果:
- ハムストリングスの柔軟性向上
- 股関節と腰の緊張緩和
6. ステップアップ
方法:
- 安全な台や階段の一段目に片足を置きます。
- 体重を前足に移動し、台の上に体を持ち上げます。
- ゆっくりと元の位置に戻ります。
- 10回繰り返し、反対側も同様に行います。
効果:
- 大腿四頭筋と臀筋の筋力強化
- 股関節の安定性向上
これらの体操を日常的に行うことで、股関節の柔軟性と筋力を維持し、変形性股関節症の症状緩和と進行防止に役立てることができます。痛みがある場合は無理せず、適度な運動を心がけましょう。また、必要に応じて医療専門家に相談することをお勧めします。
エビデンス
研究によると、運動介入は股関節や膝の変形性関節症(OA)の患者において、痛みを軽減し機能を改善する効果があることが示されています。具体的には、11週間の運動プログラムが痛みと機能の両方において改善をもたらすことが、ランダム化比較試験で確認されています。このプログラムには、週に一度の監督下でのグループセッションと、週に二度の自宅でのエクササイズが含まれています (BioMed Central)。
また、異なる運動介入の相対的な有効性を評価するために実施されたネットワークメタ分析によると、痛みの強度と機能に対する治療効果の基準である標準化平均差(SMD)を用いて評価した結果、運動介入は非運動コントロール群に比べて痛みの軽減や機能の改善に有効であることが示されました (BMJ)。
これらの研究結果は、運動が変形性関節症の管理において重要な役割を果たすことを支持しており、患者の日常生活の質の向上に寄与する可能性があります。適切に設計された運動プログラムが患者の症状の管理と生活の質の向上に有効であることを示唆しています。
 STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。
STROKE LABではお悩みに対してリハビリのサポートをさせていただきます。詳しくはHPメニューをご参照ください。

1981 :長崎市生まれ 2003 :国家資格取得後(作業療法士)、高知県の近森リハビリテーション病院 入職 2005 :順天堂大学医学部附属順天堂医院 入職 2012~2014:イギリス(マンチェスター2回,ウェールズ1回)にてボバース上級講習会修了 2015 :約10年間勤務した順天堂医院を退職 2015 :都内文京区に自費リハビリ施設 ニューロリハビリ研究所「STROKE LAB」設立 脳卒中/脳梗塞、パーキンソン病などの神経疾患の方々のリハビリをサポート 2017: YouTube 「STROKE LAB公式チャンネル」「脳リハ.com」開設 現在計 9万人超え 2022~:株式会社STROKE LAB代表取締役に就任 【著書,翻訳書】 近代ボバース概念:ガイアブックス (2011) エビデンスに基づく脳卒中後の上肢と手のリハビリテーション:ガイアブックス (2014) エビデンスに基づく高齢者の作業療法:ガイアブックス (2014) 新 近代ボバース概念:ガイアブックス (2017) 脳卒中の動作分析:医学書院 (2018) 脳卒中の機能回復:医学書院 (2023) 脳の機能解剖とリハビリテーション:医学書院 (2024)